「コレステロール値が高い」と言われたら。40・50代からはじめたい分子栄養学的コレステロールアプローチ

40代〜50代になると、健康診断や人間ドックなどでコレステロールの値で引っかかることが多くなります。特に更年期に差し掛かった女性では、今まで正常値だったコレステロール値が急に高くなって驚くこともありますよね。
コレステロール値が高くなると動脈硬化のリスクがあるとされ、薬などで下げた方が良いと言われていることがあります。しかし、コレステロールはホルモンの材料になったり細胞膜を作る材料になったりと、私達の身体を作る無くてはならない物質です。
無闇に薬でコレステロールを下げると、余計にホルモンバランスが乱れやすくなったり、疲れやすくなったりなど体調不良に繋がってしまうことがあります。
では、なぜ40代〜50代の中年期・更年期ではコレステロールが高くなりやすいのでしょうか? 高くなったコレステロール値に対して、どのようなアプローチを行っていけば良いのでしょうか?
今回は、40・50代からはじめたい分子栄養学的コレステロールアプローチについて解説します。
 ナンナン
ナンナン今日、健康診断に行ったんだよね。そしたら、コレステロールの数値で引っかかっちゃった💧
 はる かおる
はる かおるあらら・・・年齢を重ねていくと、コレステロールの数値は上がりやすくなるね。
 ナンナン
ナンナンうん・・・、とりあえず、病院に行ってお薬出して貰うことにするよ
 はる かおる
はる かおるちょっと待った❗ コレステロールは無闇に薬で下げれば良いものじゃないよ。コレステロールを下げることで、むしろ体調が悪くなる恐れもあるんだ
 ナンナン
ナンナンえっそうなの❗❓コレステロールって悪者だから数値下げといた方が良いんじゃ無いの❓❓
 はる かおる
はる かおるコレステロールは悪者ってイメージだけど、コレステロールは悪者じゃ無いよ。数値が上がるのは、代謝が悪くなっているからなんだ。これを無視して薬で数値を下げても、意味が無いよ
 ナンナン
ナンナン代謝が、悪くなってる❓❓
 はる かおる
はる かおるそう。コレステロール値が上がるのにも、ちゃんと根本原因があるんだ。このあたり、詳しく解説してあげるね。
\この記事の解説動画はこちら/
コレステロール値が高いと言われたら。高コレステロール値のリスク
40代〜50代になると、健康診断や人間ドックなどでコレステロールの値で引っかかることが多くなります。
健康診断でコレステロールの値が高いと言われる方は全体の約30%とされ、『要受診』『要指導』の扱いとなります。多くはLDLコレステロールと同時に中性脂肪が高値、脂肪肝であるパターンが多いです。
一般的には、LDLコレステロール値が140mg/dlを超えている場合には「高LDLコレステロール血症」と診断され、スタチン系のコレステロールを下げるお薬を処方されます。
それ以外に、コレステロールの数値が低くても、糖尿病・心筋梗塞・高血圧などの動脈硬化リスクが高い場合には積極的にお薬が処方されています。
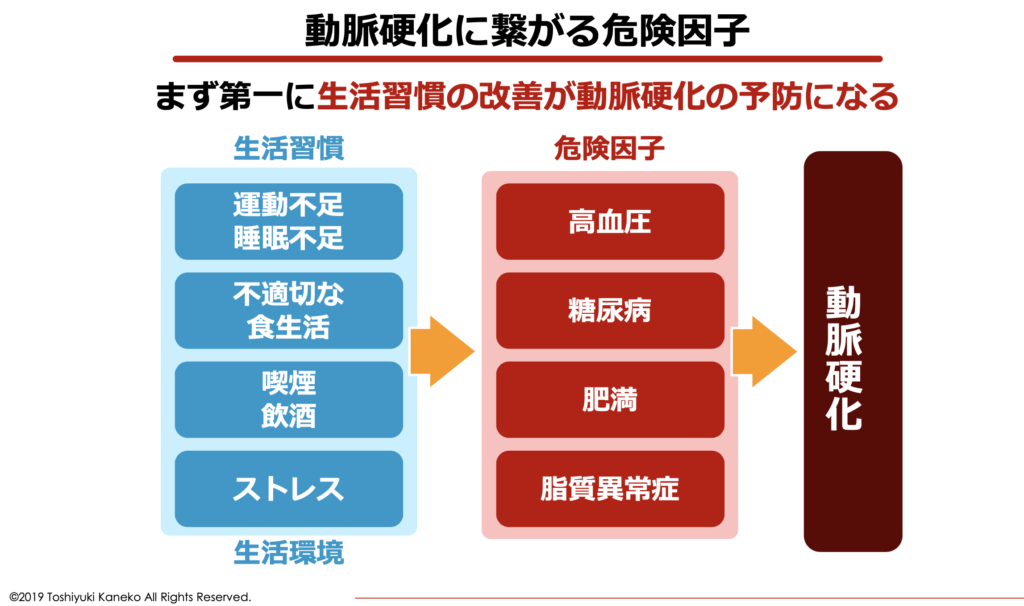
この理由は、LDLコレステロール値が高くなりすぎると、コレステロールが血管に溜まり、動脈硬化や心筋梗塞、脳梗塞などの虚血性疾患を引き起こしやすくなると考えられているためです。
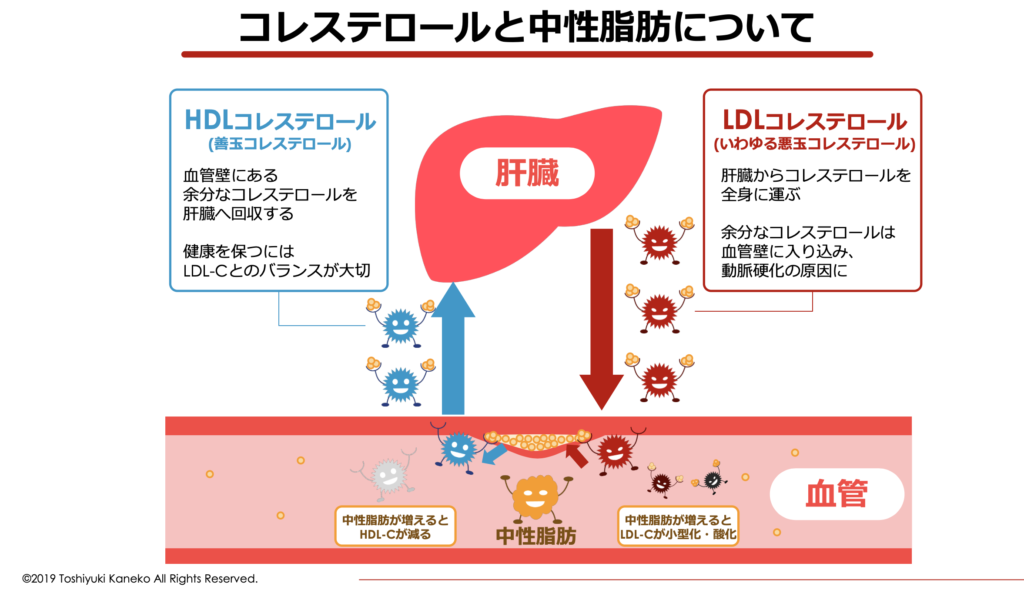
コレステロールは「HDLコレステロール」と「LDLコレステロール」の2種類があり、主に「肝臓」で合成されています。LDLコレステロールが肝臓からコレステロールを全身に運ぶ役割を担い、HDLコレステロールが余分なコレステロールを肝臓に戻す役割を担っています。
HDLコレステロールが低く、LDLコレステロールが高くなると、コレステロールを運ぶ量が増えて回収量が減り、血管に余ったコレステロールが溜まりやすくなります。そのため、一般的に「HDLコレステロール」が善玉コレステロール、「LDLコレステロール」が悪玉コレステロールと呼ばれています。
このLDLコレステロールが増えすぎると、コレステロールが血管内に溜まって「プラーク」を形成しやすくなります。プラークが形成されると血管が狭くなり、血管が傷ついて血栓が形成されます。これが、動脈硬化が引き起こされる主な原因と考えられています。
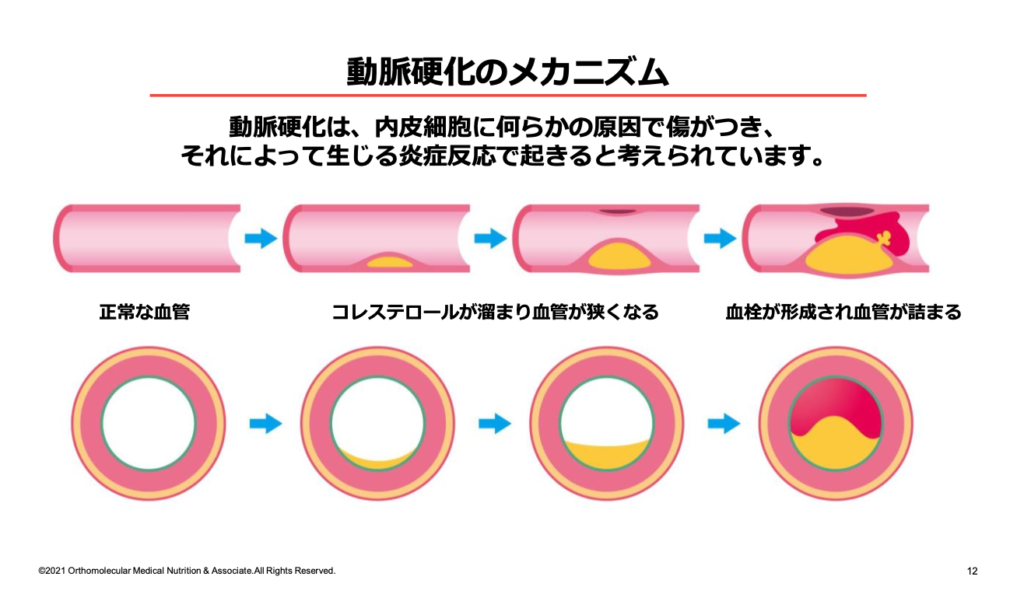
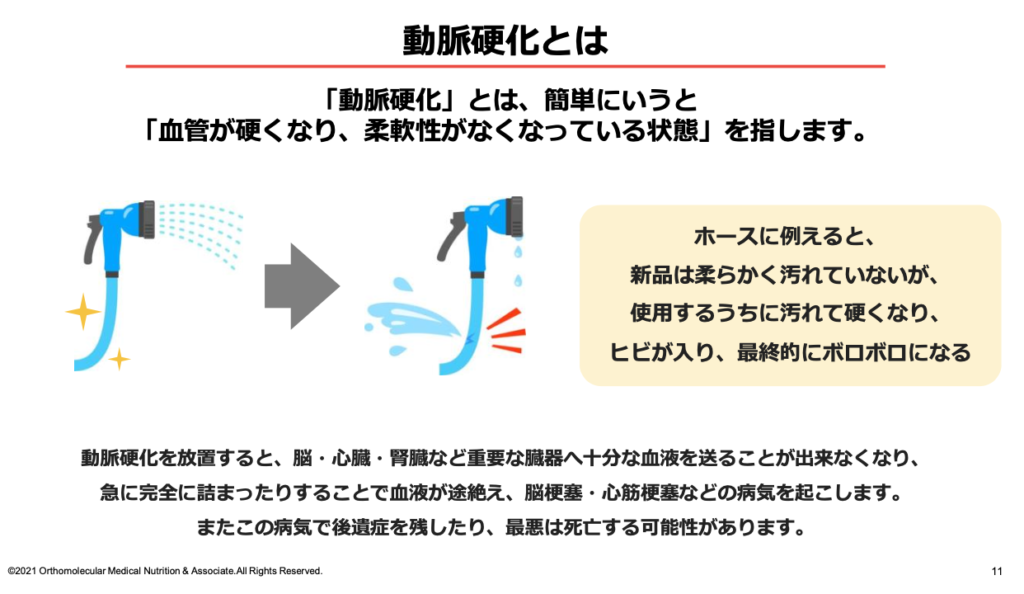
動脈硬化とは、血管が傷ついて硬くなり、柔軟性が無くなってしまった状態の事です。血管の柔軟性が失われると、脳や心臓、腎臓など重要な臓器へ十分な血液を送ることが出来なくなってしまいます。
また、血栓がつまったり血管が切れたりすることで、急に血流が途絶えると、脳梗塞・心筋梗塞などの虚血性疾患を引き起こします。
そのため、高コレステロール血症と動脈硬化、心筋梗塞などの虚血性疾患は、関わりが深い病気です。この動脈硬化は、高コレステロール血症など脂質異常症や肥満、糖尿病などでリスクが高まると言われています。
動脈硬化を起こしやすい人の特徴
- 脂質異常症
- 内臓脂肪型の肥満
- 高血圧
- 糖尿病
- 喫煙
- 骨粗しょう症
- 睡眠時無呼吸症候群
など
そもそもコレステロールって何? コレステロールの働き
高コレステロール血症などでは動脈硬化のリスクが高まるとされていることから、一般的に「コレステロールは悪者」とされています。
そのため、「コレステロールゼロ」食品を選ぶなど、コレステロールに配慮した食事を行っている方も多いと思います。
しかし、そもそもコレステロールは「悪者」ではありません。実は、コレステロールは私達の身体を構成する、無くてはならない構成要素なのです。
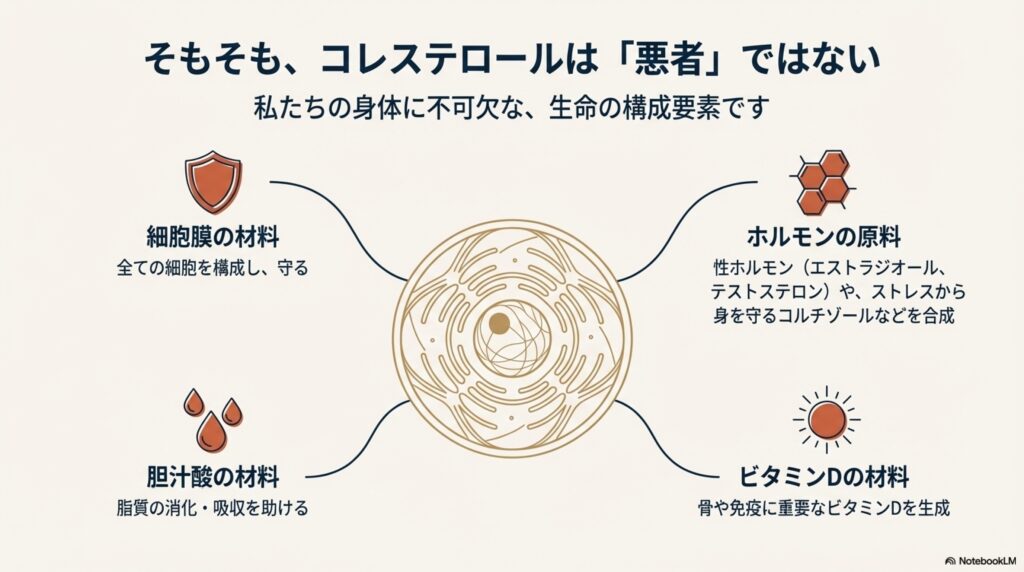
コレステロールは、全身の細胞に存在する「細胞膜」の構成成分として利用されたり、脂質の消化・吸収を助ける「胆汁酸」の材料になったり、性ホルモンの材料になったり、ビタミンDやコエンザイムQ10の材料として使われています。
コレステロールの主な働き
- 全身の細胞膜の構成成分になる
- 胆汁酸の材料となり、脂質の消化・吸収を助ける
- 性ホルモンなど各種ホルモンの合成に関わる
- ビタミンDやコエンザイムQ10の合成に関わる
もし、コレステロールが足りなかったり、不必要に薬で下げすぎたりしてしまうと、これらの材料として使うためのコレステロールが足りなくなってしまいます。
すると、むしろ認知症の発症リスクが高まってしまったり、更年期障害の症状が重くなったり、骨粗しょう症のリスクや糖尿病のリスクが高まったりなど、病気のリスクを増やしてしまう事にもなりかねないのです。
コレステロールの働き① 全身の細胞膜の構成成分になる
コレステロールは、リン脂質と共に細胞膜を構成する主要な成分です。細胞膜はコレステロールやリン脂質など脂質成分で作られ、コレステロールはこの細胞膜の約30〜50%を占めていると言われています。
細胞膜は、コレステロールが十分にあることで丈夫な細胞膜が作られ、構造の維持と流動性が調整されています。例えば、細胞内外の情報伝達に関わったり、バリア機能を維持して有害物質の侵入を防いだりする等です。
コレステロールが足りなくなると、皮膚や粘膜のバリア機能が低下してアトピーやアレルギーになりやすくなります。
また、コレステロールは脳の神経細胞膜やシナプス形成に不可欠で、脳の神経伝達にも関わっている物質です。脳の脂質の大部分(20-30%)を占め、神経細胞膜の構造と神経伝達を支えています。
コレステロールが不足すると、この神経細胞やシナプスの形成・発達が十分に行えなくなり、脳梗塞や認知症のリスクを高めると言われています。
脳のコレステロールの95%以上は脳内で合成され、脳で消費されています。肝臓で作られたコレステロールは「血液脳関門」があるため、脳まで到達することが出来ません。
そのため、コレステロール低下薬などでコレステロールを下げすぎると、脳でのコレステロール合成が妨げられて認知症や脳梗塞のリスクを高めてしまう可能性があります。
コレステロールは、高くても低くてもリスクがあるので、年齢に応じた適正値を保つことがポイントです。
コレステロールの働き② 胆汁酸の材料となり、脂質の消化・吸収を助ける
コレステロールは、胆汁酸(たんじゅうさん)の主な材料になります。胆汁酸とは、肝臓で合成され、脂肪の消化・吸収を助ける重要な役割を担っているものです。
私達の身体や血液など、人体のおよそ60%程度は水分から作られています。食事に含まれている油や脂溶性ビタミンは水と混ざりにくいため、そのままでは水分が多い血液や細胞には馴染むことが出来ません。
そこで、混ざりにくい水と油を混ざりやすくし、吸収しやすくする働きをしているのが「胆汁酸」です。胆汁酸は水と油を馴染ませ、「乳化」させて油や脂溶性ビタミンを吸収しやすくしてくれます。
イメージとしては、サラダにかける「ドレッシング」や「マヨネーズ」、「化粧落とし」を想像していただくとわかりやすいかと思います。ドレッシングはそのままだと水と油が分離していて、どんなに混ぜてもまた再び分離してしまいますよね。
一方で、乳化されたマヨネーズでは、水と油が馴染んでいるので分離しなくなります。化粧落としは、この原理を応用して油を水と馴染ませて洗い流しやすくしたものです。
胆汁酸は、肝臓において、コレステロールを原料として合成されます。具体的には、合成された直後のものを「一次胆汁酸」と呼び、代表的なものにコール酸やケノデオキシコール酸があります。
続いて、肝臓では抱合(ほうごう)といって、さらに水に溶けやすくするためにグリシンやタウリンというアミノ酸と結合(抱合)させ、胆汁酸塩として胆汁中に分泌します。
肝臓で作られた胆汁酸は、食事の際に十二指腸へ分泌されますが、その約95〜98%は小腸の終わり(回腸)で再吸収され、再び肝臓に戻って再利用されます。これを「腸肝循環」と言います。
この腸肝循環により、体内ではコレステロールを効率よく使い回しています。再吸収され無かった分は便として排泄され、排泄された分だけ、肝臓で新たにコレステロールを材料にして胆汁酸が合成される仕組みになっています。
コレステロールの働き③ 性ホルモンなど各種ホルモンの合成に関わる
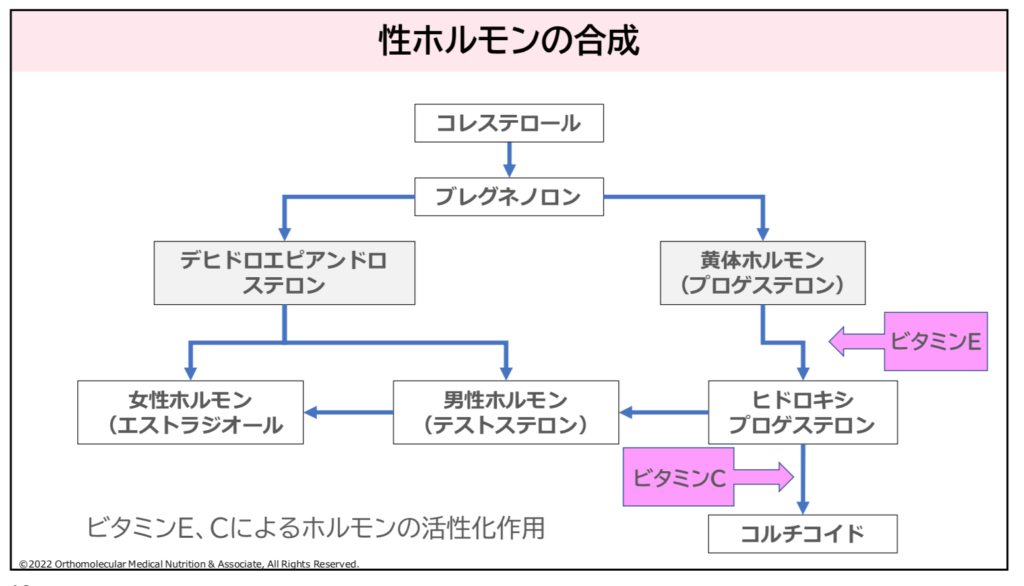
コレステロールは、体内で性ホルモンやステロイドホルモンと呼ばれる重要なホルモン群の共通の材料となります。コレステロールから作られる主なホルモンは、分泌される部位によって「副腎皮質ホルモン」と「性ホルモン」に分けられます。
副腎皮質ホルモンは、「副腎」と呼ばれる臓器の外側(皮質)で作られ、分泌されるホルモンです。副腎皮質ホルモンには、「コルチゾール」や「アルドステロン」「副腎アンドロゲン」などの種類があり、それぞれ生命維持に不可欠な働きをしています。
例えば、コルチゾールは、私達がストレスを受けたときにストレスに対処したり、炎症を抑制したり、血糖値を維持してくれたりする働きがあります。また、アルドステロンには体内の塩分と水分のバランスを整え、血悦を調節する働きがあります。副腎アンドロゲンは性ホルモンの一種で、身体の発達に関与しているホルモンです。
これらホルモンは、コレステロールを元に作られています。もしコレステロールが足りなくなると、コルチゾールなどのホルモンの合成がうまくいかなくなり、ストレスに弱くなったり血糖値が維持できなくなったりして疲れやすくなったり低血糖を引き起こしたりしてしまいます。
この他、コレステロールは生殖器(精巣や卵巣)で作られる性ホルモンの材料としても必要です。性ホルモンである「テストステロン(男性ホルモン)」や「エストロゲン」「プロゲステロン」など女性ホルモンの合成に関わり、性機能の維持や筋肉などの発達に関わっています。
例えば、男性ホルモン(テストステロンなど)は、筋肉や骨格の発達、性機能の維持に関わっています。
女性ホルモンであるエストロゲン、プロゲステロンは、月経周期の調節、妊娠の維持、女性らしい体つきの形成などを担っています。
コレステロールが不足すると、これらホルモンの合成もうまくいかなくなり、ホルモンバランスが崩れて更年期障害が重くなったり、骨密度が低下したり、太りやすくなったり、性欲減退、疲労感、うつ、イライラ、睡眠障害、動脈硬化リスクの増加など様々な悪影響があります。
コレステロールを下げすぎることはホルモンの合成不足も招きますので、年齢に応じた適正値を保つことが大切です。
コレステロールの働き④ ビタミンDやコエンザイムQ10の合成に関わる
脂溶性ビタミンの一種であるビタミンDと、エネルギー代謝や抗酸化に関わるコエンザイムQ10(CoQ10)は、体内においてコレステロールと同じ出発物質から合成される密接な関係にあります。
具体的には、コレステロールやコエンザイムQ10は私達が食べた「タンパク質」や「脂質」「糖質」から作られる「アセチルCoA」という物質を元に、「メバロン酸経路」という合成経路から枝分かれして合成されています。
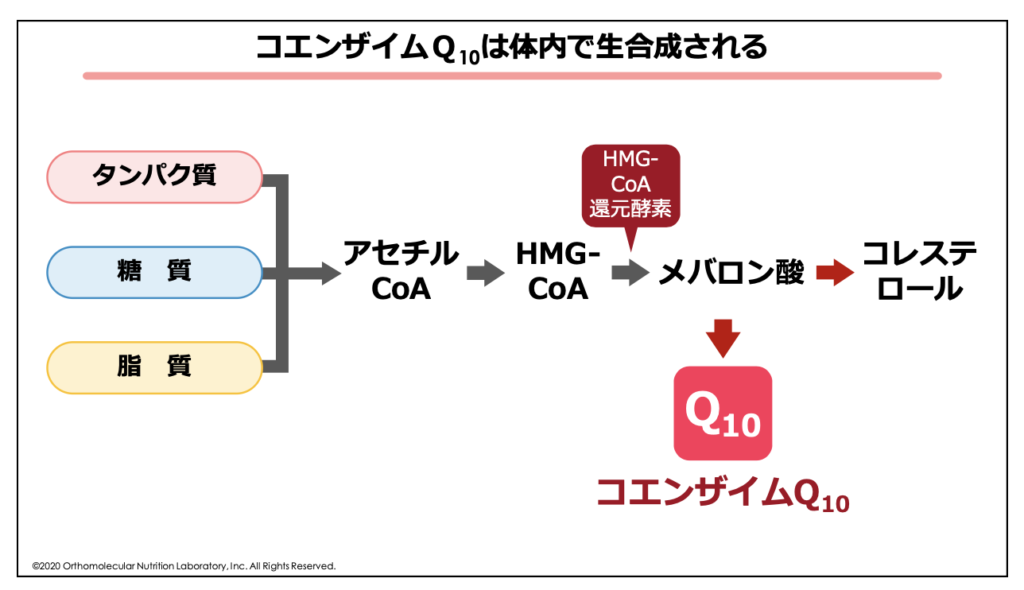
コレステロールとコエンザイムQ10は同じ合成経路から枝分かれして作られているため、コレステロールの不足は同時にコエンザイムQ10の合成不足を表します。
コエンザイムQ10は、ミトコンドリア内でATPというエネルギーの電池を作るための補酵素として必要な栄養素で、特に心臓に多く含まれていることで知られています。コエンザイムQ10が不足すると、心臓の細胞でミトコンドリアが作り出すエネルギーが不足して心機能が低下に繋がります。
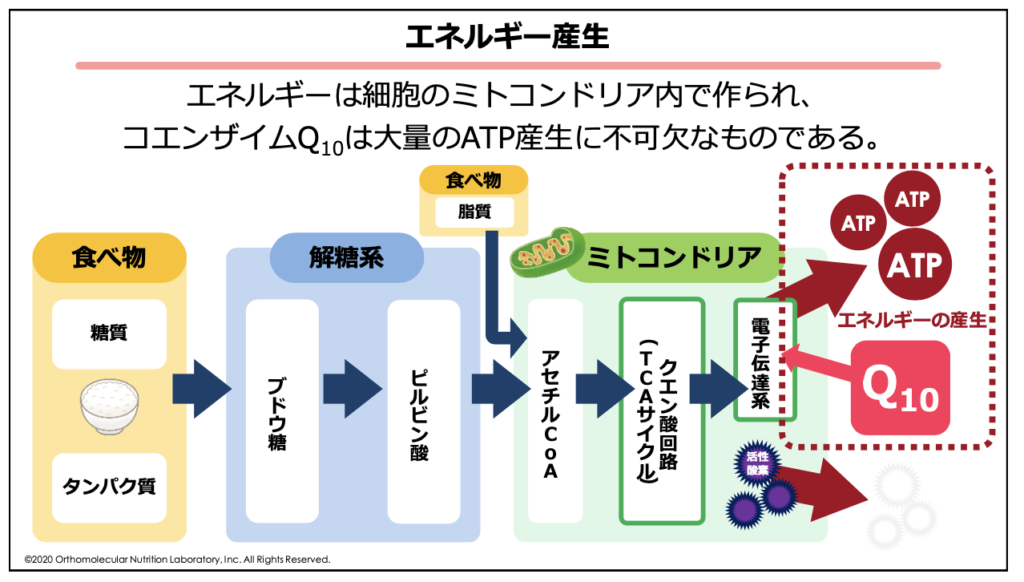
この他、脂溶性ビタミンであるビタミンDは、コレステロールの前駆体である「7-デヒドロコレステロール」に紫外線が当たることで合成されます。
ビタミンDは日光(紫外線)に当たることで皮膚で合成出来ると言われていますが、このビタミンDを作るためにはコレステロールを合成する過程で出来る物質が欠かせません。
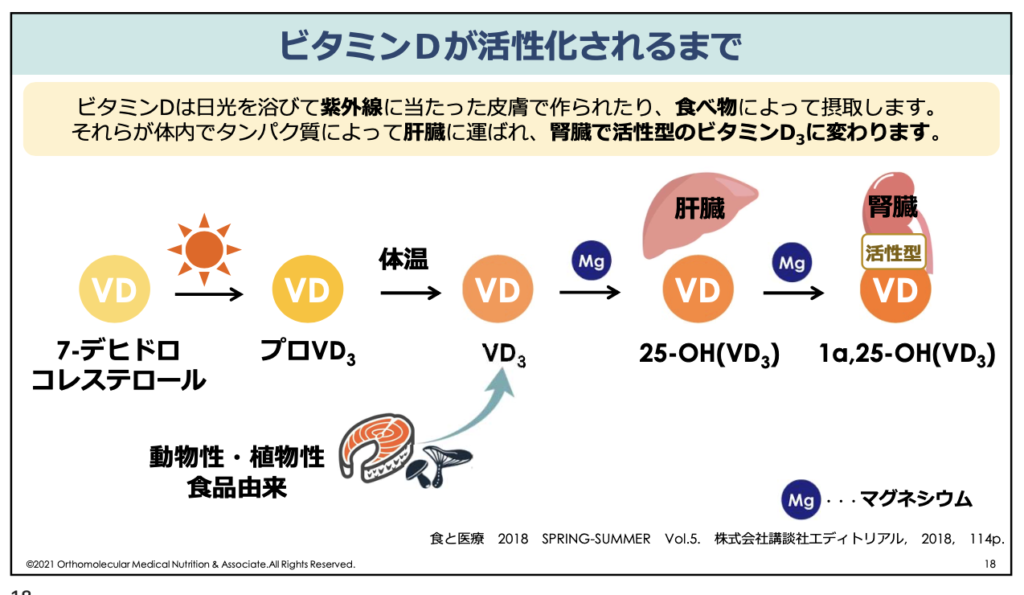
つまり、コレステロールもコエンザイムQ10もビタミンDも、同じ材料、同じ合成過程を経て作られています。コレステロールの不足はこれらの合成不足にも繋がりますので、年齢に応じた適正値を保つことが大切です。
 ナンナン
ナンナンコレステロールって、身体に良い働きをしているものだったんだね・・・知らなかったよ💧
 はる かおる
はる かおるそうだね、コレステロールは悪者にされがちだけど、実は身体にとって欠かせない働きをしている物質なんだ
なぜコレステロール値が上昇するのか? 中年期・更年期にコレステロール値が上がる理由
では、なぜ中年期・更年期にコレステロール値が上がりやすいのでしょうか?
一般的には、「コレステロールが多く含まれている食べ物を食べるとコレステロール値が上がる」という認識があります。特に卵やマヨネーズなどの動物性食品を含む食べ物にはコレステロールが多く含まれているため、卵は一日一個までと言われていることがあります。
コレステロールが含まれている食品
- たまご
- レバー
- 魚卵
- マヨネーズ
- 煮干し
- タコ・イカ
- 桜エビ
- スルメ
- ウニ
- しらす干し
など

しかし、実際には卵などコレステロールを多く含む食べ物を食べたとしても、それがそのままコレステロール値に反映されるわけではありません。
逆にこれら動物性食品を避けすぎてしまうことで、むしろ脂質代謝や糖代謝が悪化し、脂質異常症の原因に繋がってしまう可能性があるのです。
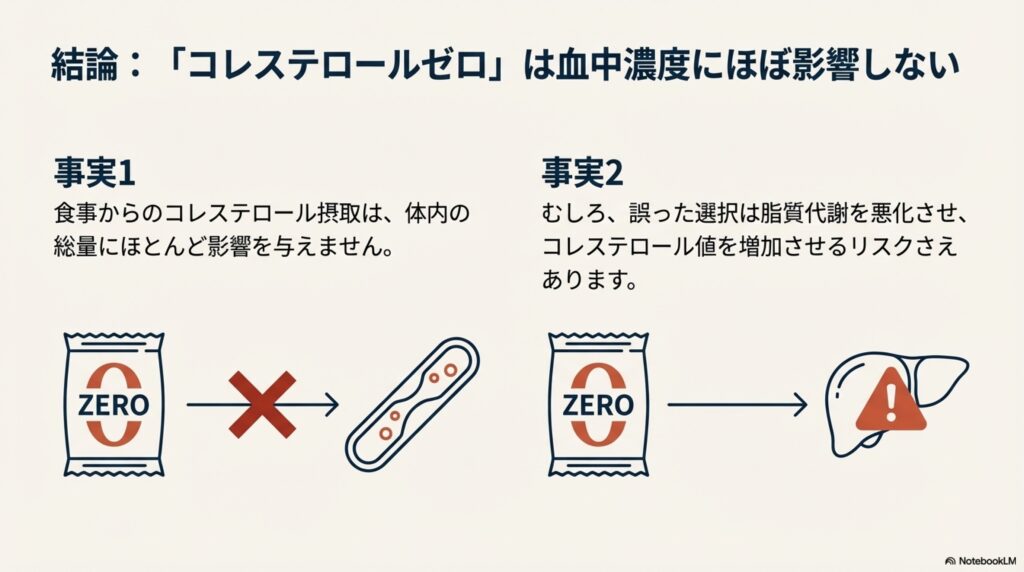
コレステロールが含まれている食品を食べるとコレステロール値があがる・・・は間違い。
コレステロールが多く含まれている食べ物を食べると、そのコレステロールがそのまま血中に入ってコレステロール値が上昇するようなイメージがありますよね。
ですが、実際には食事からのコレステロール摂取は、体内のコレステロール総量に殆ど影響を与えません。
この理由は、血中に流れているコレステロールの約80%は、食事では無く「肝臓」という臓器で合成されているためです。
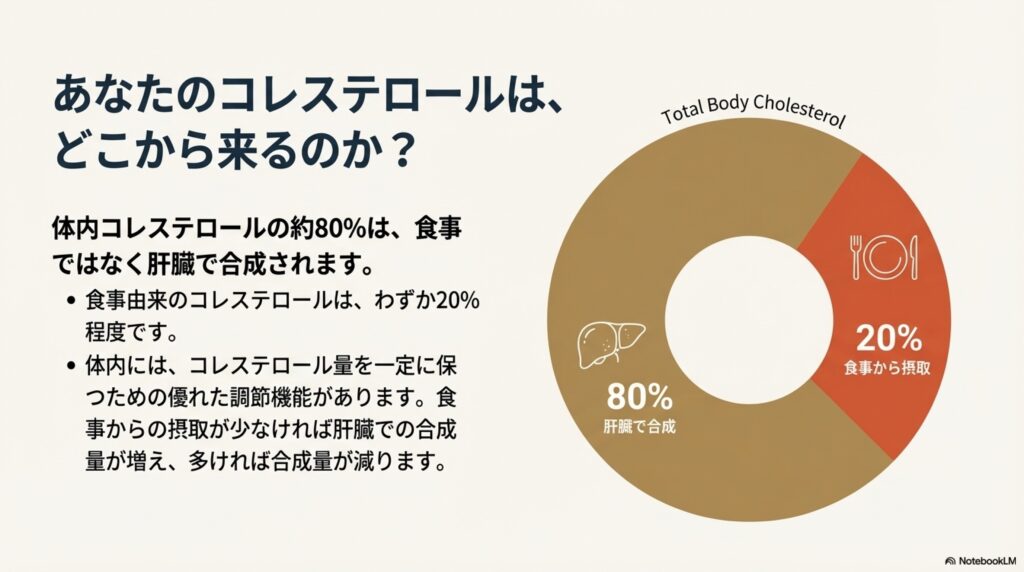
肝臓では、主に「糖質と脂質」を材料に、肝臓で合成されています。この量は体内のコレステロールの約80%を占め、食事由来のコレステロールはおよそ20%程度しかありません。
そして、肝臓では食事からのコレステロール摂取量が多い場合はコレステロールの合成量が減り、逆にコレステロールの摂取量が少ない場合は肝臓での合成量が増えるという仕組みになっています。
つまり、体内ではコレステロールの摂取量にあわせて、一定量に保つよう調節されているということなんですね。このため、コレステロールが多く含まれている食べ物を控えたところで、体内のコレステロールの量には殆ど影響を与えません。
また、作られたコレステロールの約80%は肝臓で胆汁酸に代謝され、胆のうに貯蔵されます。胆汁酸は、私達が摂取した油を乳化(ミセル化)して吸収しやすくしてくれるものです。乳化(ミセル化)とは、水と馴染みにくい油を水に馴染みやすくする反応のことですね。化粧落としやマヨネーズなどを想像するとわかりやすいかと思います。
私達が食事で油脂類を摂ると、腸管に胆汁酸が分泌されて脂質の吸収に利用されます。この腸管に分泌された胆汁酸の約90%は腸管で回収され、肝臓に戻ります。これを腸肝循環と言います。
この時、余分なコレステロールはこの胆汁酸に代謝され、胆汁の排泄を通して便中に排泄されます。
つまり、食事由来は20%程度しかなく、体内の殆どのコレステロールは体内で合成されたものが腸肝循環を通じて利用されています。コレステロールの摂取を避けたところで、殆ど影響はありません。
コレステロール値が高くなる原因は、コレステロールを多く摂り過ぎたからでは無く、「肝臓がコレステロールを作りすぎる」事が主な原因です。
 ナンナン
ナンナンえっ❗❓ コレステロールが多い食べ物を食べたらコレステロール値が上がるんじゃないの❗❓
 はる かおる
はる かおるそう思われていることが多いけど、実はコレステロールが多い食べ物を食べても血中のコレステロールには殆ど影響がないんだよ
コレステロール値が上昇する本当の真犯人は、「糖質の摂り過ぎ」「アルコールの摂りすぎ」「運動不足」、糖代謝と脂質代謝の悪化
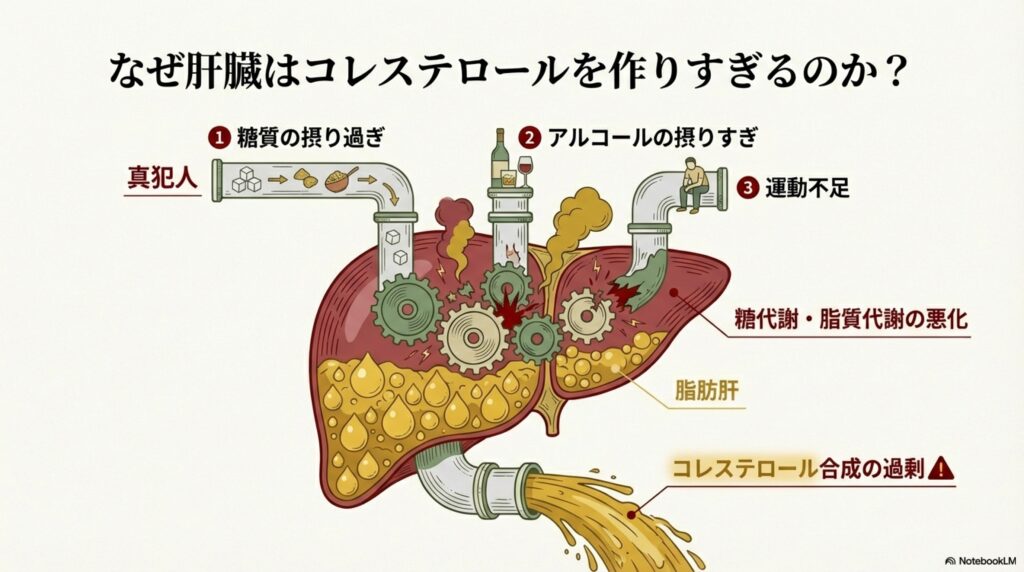
コレステロール値が上昇する主な原因は、肝臓でコレステロールを作りすぎてしまうことが原因です。では、なぜ肝臓ではコレステロールを作りすぎてしまうのでしょうか?
この原因には「糖質の摂り過ぎ」や「脂質の摂り過ぎ」「アルコールの摂りすぎ」「運動不足」などが要因として関係しています。
実は、肝臓で作られるコレステロールは、食事に含まれるコレステロールから作られているわけではありません。
肝臓で作られているコレステロールの主な材料は、私達が食べ物から摂った「糖質」や「脂質」の代謝過程で生まれる「アセチルCoA」という物質です。
この「アセチルCoA」は、コレステロールの材料になる以外にも、中性脂肪の材料になったり、私達が身体を動かすためのエネルギー源である「ATP」を作り出すための材料としても使われます。ATPとは、エネルギーの電池のようなもので、私達が体温を維持したり、身体を動かしたりなど活動するためには無くてはならない物質のことです。
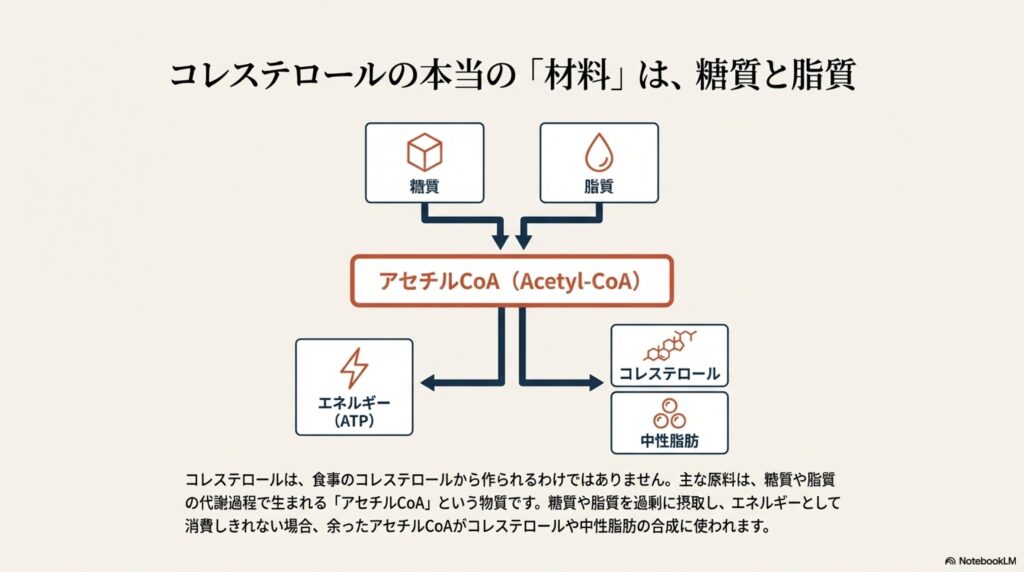
私達が糖質や脂質を摂ると、エネルギーとして使うために肝臓で「アセチルCoA」に代謝されます。このアセチルCoAをATPに変えて、エネルギーとして十分に消費出来れば、中性脂肪やコレステロールが過剰になる事はほぼありません。
しかし、甘いものや油が多い食品など、糖質や脂質を摂りすぎたり、お酒を飲みすぎたりすると、エネルギーとして消費しきれないアセチルCoAが多く発生してしまいます。
この余ったアセチルCoAが中性脂肪やコレステロールの合成に使われるため、肝臓がコレステロールを作りすぎてしまうのです。
特に、40代〜50代の中年期や更年期では、加齢によって筋肉量と基礎代謝が低下していくため、糖質や脂質をエネルギーとして使いにくい身体になっていきます。この筋肉量と基礎代謝の低下に加え、肝臓に脂肪が付く「脂肪肝」や「肥満」、甘いものやお酒を摂りすぎてしまうことが、中性脂肪とコレステロールが上昇する1つの原因です。
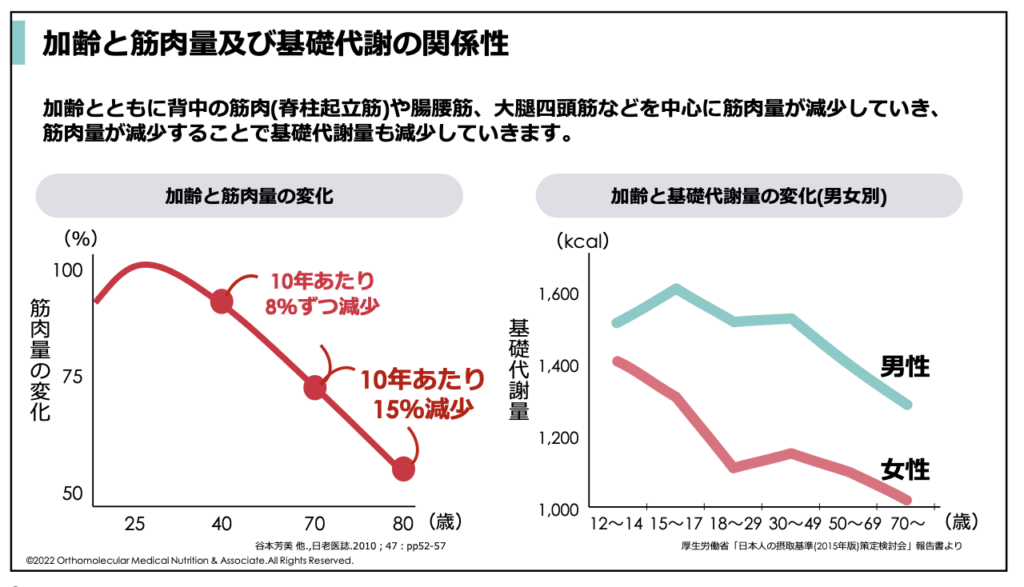
例えば、加齢と共に背中や太ももなど大きな筋肉を中心に筋肉量が減少していきます。その量は、40歳を境に減少量が大きくなり、40歳から70歳までの間には10年あたり8%ずつ減少していくと言われています。
また、70歳から80歳にかけては、10年あたり15%もの筋肉量が減少すると言われています。
この筋肉量の減少により、エネルギー代謝の基本でもある「基礎代謝量」が減少していきます。男性、女性共に40歳あたりから減少に転じ、20代の頃と比較すると最終的に20〜30%程度低下することが一般的です。特に60代以降は低下のスピードが早まります。
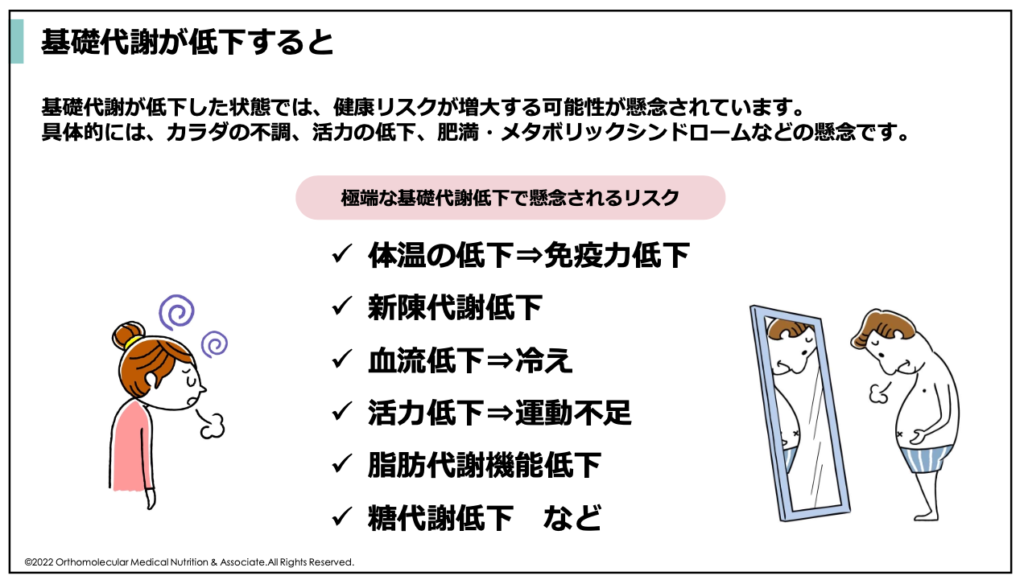
この基礎代謝の低下により、健康リスクが増大する可能性が高まっていきます。筋肉は私達が食べた糖質や脂質をエネルギーとして消費する最大の臓器でもあるので、この筋肉量の低下は糖代謝と脂質代謝を招きます。
また、筋肉量の低下や糖代謝・脂質代謝が悪化することで脂肪肝やサルコペニア肥満、インスリンの効きが悪くなる「インスリン抵抗性」なども起こりやすくなります。サルコペニア肥満とは、いわゆる「隠れ肥満」とも呼ばれ、筋肉減少(サルコペニア)と肥満が同時に起こる肥満のことです。
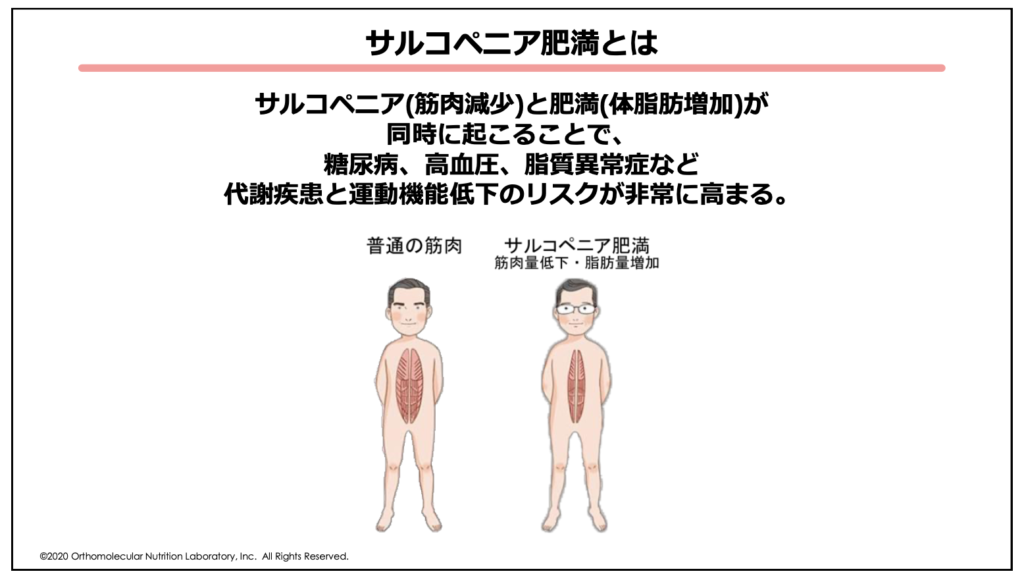
サルコペニア肥満になると、糖尿病・高血圧・脂質異常症など代謝疾患のリスクが非常に高まります。特に中年期・更年期では、若い頃に比べて活動量が低下する場合が多くあり、活動量の低下と食事からのエネルギーの摂り過ぎが相まってリスクが非常に高まりますので注意して下さい。
太っていないのにコレステロール値が高い・・・それって「隠れ肥満」や「脂肪肝」が隠れているかも
サルコペニア肥満と同じく、お腹だけがポッコリ出てくる「メタボリックシンドローム」や肝臓にベッタリと脂肪が付く「脂肪肝」にも注意が必要です。
脂肪肝(しぼうかん)とは、肝臓の細胞に中性脂肪が過剰に蓄積(肝細胞の30%以上)した状態のことです。肥満、過食、運動不足、アルコール過多が主因で、日本人の約3人に1人が該当する生活習慣病と言われています。
一般的に「脂肪肝」と聞くと「お酒を飲みすぎる人がなる」というイメージですが、脂肪肝には大きく二つに分けて、「アルコール性脂肪肝」と「非アルコール性脂肪肝疾患」があります。
アルコール性脂肪肝は、その名の通りお酒を飲みすることでアルコールの解毒や糖質の処理が肝臓で間に合わなくなり、脂肪として肝臓に蓄積してしまう状態です。
一方で、非アルコール性脂肪肝疾患は、お酒を飲んでいないにもかかわらず、脂肪肝を発症しているケースのことです。この原因には「糖質」や「脂質」などの摂りすぎ、これらの代謝に必要な栄養不足が関係していると言われ、同じく肝臓での処理が間に合わなくなることで、肝臓の細胞に中性脂肪が蓄積して脂肪肝を発症します。
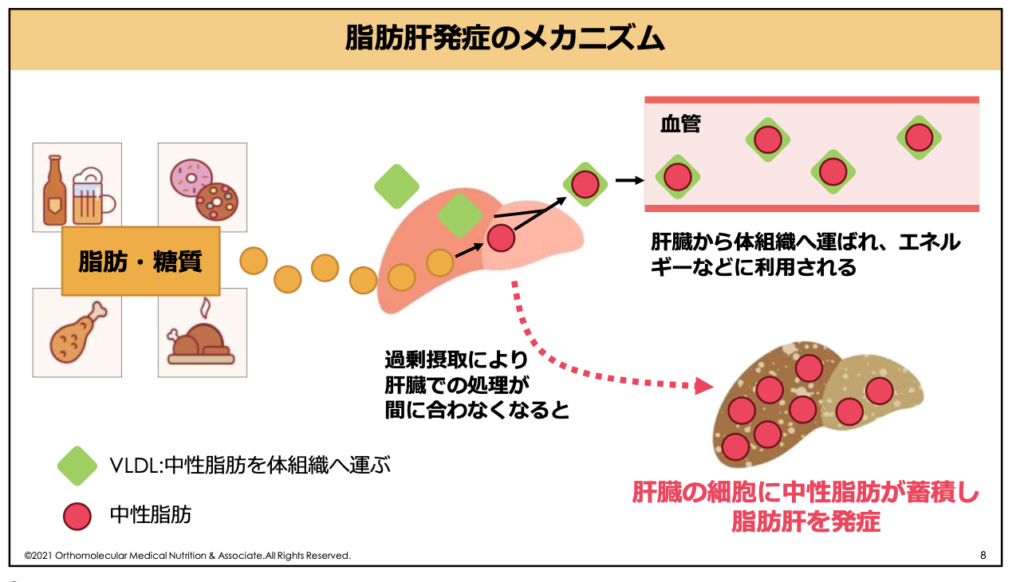
初期は単なる脂肪の蓄積だけで無症状ですが、進行すると非アルコール性脂肪性肝炎(NASH)に進行したり、肝硬変、肝臓がんに進行するリスクがあります。そのため、食事・運動療法による早期改善が重要です。
また、40代〜50代では、糖質や脂質を摂り過ぎていないにもかかわらず、非アルコール性脂肪肝疾患を発症しているケースもあります。特に急激なダイエットで発症しやすく、この原因には間違ったダイエットによる筋肉量低下や、糖質・脂質の代謝に必要なビタミン、ミネラル等の栄養不足が関係していることがあります。
「糖質・脂質を摂りすぎていないから大丈夫」「食べていないから大丈夫」と考えるのでは無く、食べたものがきちんと体内で利用出来ていないことが原因で発症することに留意が必要です。
これ以外にも、筋肉やすい臓、心臓などに脂肪が付いている状態もあります。このような脂肪組織以外の様々な臓器に蓄積する脂肪のことを、「異所性脂肪」と言います。
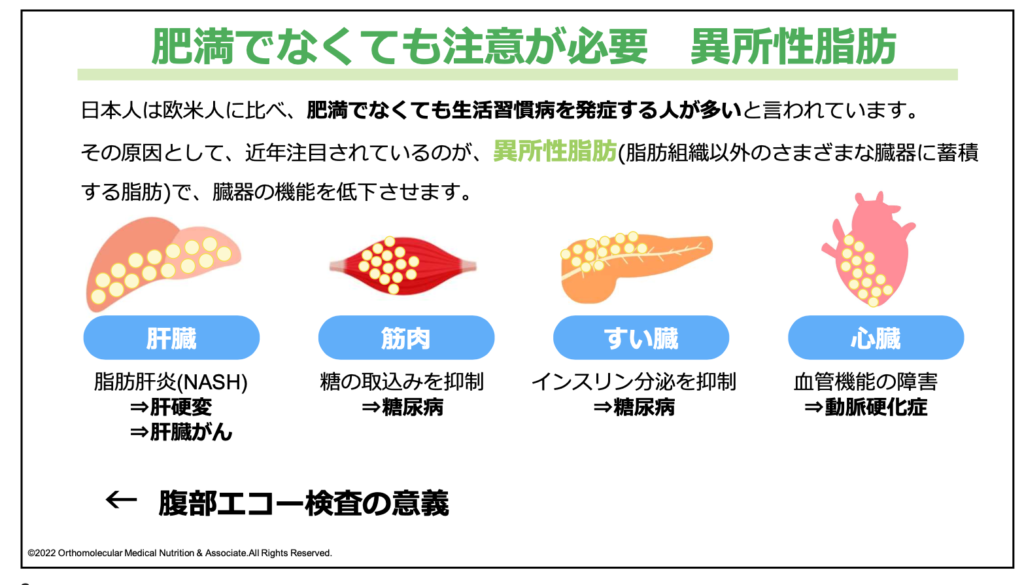
異所性脂肪では、一見すると太っているように見えなくても、臓器に脂肪がベッタリと付いているケースがあります。このような異所性脂肪があると、肥満でなくても生活習慣病を発症する人が多いと言われています。
例えば、筋肉に脂肪が付いた場合は、筋肉がエネルギーとして利用するブドウ糖の取り込みが抑制されてしまうため、糖尿病になりやすくなります。また、血糖値を下げるホルモンである「インスリン」を分泌しているすい臓に脂肪が付くことでインスリンの分泌が抑制され、糖尿病を引き起こしやすくなります。
このような内臓脂肪の蓄積と関係が深いのが、「メタボリックシンドローム」です。
メタボリックシンドローム(通称:メタボ)とは、内臓脂肪の蓄積(内臓脂肪型肥満)を根本原因とし、高血圧・高血糖・脂質代謝異常が複数重なった状態のことです。糖尿病や動脈硬化を急速に進行させ、心筋梗塞や脳卒中といった致命的な病気を引き起こす危険性が極めて高い状態とされています。
体内に脂肪が過剰に蓄積されると、「アディポサイトカイン」と呼ばれる物質が分泌されやすくなります。このアディポサイトカインとは、脂肪細胞から産生・分泌される様々な生理活性物質の総称のことです。
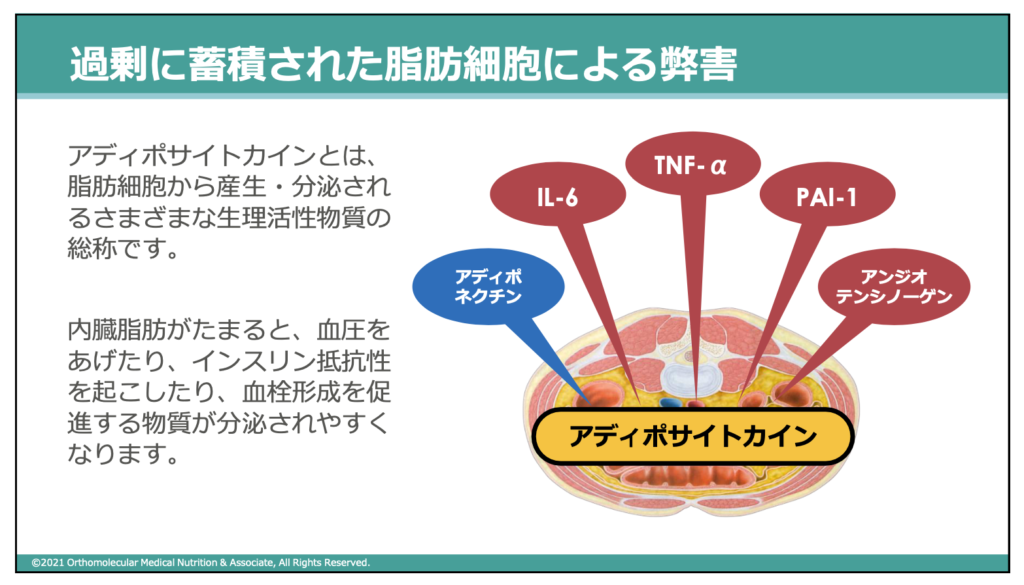
アディポサイトカインには、IL-6(インターロイキンシックス)やTNF-α(ティーエヌエフアルファ)などの生理活性物質が含まれ、これらは炎症を促進する働きを持っています。
この炎症が促進されると、すい臓から分泌される「インスリン」の効きが悪くなる「インスリン抵抗性」を起こしたり、血栓が形成されやすくなります。その結果、高血糖や糖尿病、脂質異常症を引き起こしたり、合併しやすくなります。
特にインスリン抵抗性によって糖代謝が悪化すると、同時に脂質代謝も悪化する関係にあるため、インスリン抵抗性や糖尿病を抱えている場合は脂質異常症や動脈硬化にも注意が必要です。
更年期以降の女性はコレステロール値が上がりやすい
女性は更年期にさしかかると、LDL(悪玉)コレステロール値が上昇する傾向にあります。この理由は、女性ホルモンのバランスの変化が関係しているためです。
女性ホルモンには「エストロゲン」と呼ばれるホルモンがあり、このホルモンには、悪玉(LDL)コレステロールの生成を抑制したり、余分な悪玉コレステロールを肝臓に回収することを促す作用があります。
そのため、エストロゲンの分泌が活発な若い女性はLDLコレステロールが上がりにくい傾向にあります。加えて、エストロゲンには、善玉(HDL)コレステロールを増やす働きもあるため、悪玉と善玉の量のバランス(L/H比)維持にも貢献しています。
しかし更年期になると、そのエストロゲンが急激に減少してしまいます。エストロゲンが減少するとエストロゲンによる保護作用が無くなるため、LDLコレステロールが上昇しやすくなります。
また、エストロゲンの材料として使っていたコレステロールがエストロゲンの材料としても使われなくなるため、余分なコレステロールも増える傾向にあります。
これにより、女性は50代を境に急激に上昇し、なんと男性のLDLコレステロールの数値をも上回ることが分かっています。
加えて、エストロゲン減少によるホルモンバランスの変化は、糖尿病や骨粗しょう症、歯周病などのリスクも増大させることが知られています。
このような糖代謝の悪化、骨代謝の低下などが起こると同時に脂質代謝も悪化するため、更年期以降の女性は特に注意してください。
 ナンナン
ナンナンうぐっ・・・コレステロールが上がる原因は糖質と脂質の摂り過ぎ、運動不足が原因か・・・確かに心当たりあるかも💧
 はる かおる
はる かおるコレステロールは、食べた糖質や脂質がエネルギーとして使い切れないときに中性脂肪と共に合成が促進されるよ。コレステロール値が上がる原因は、主に生活習慣が関わっているんだ
コレステロールと中性脂肪のシーソー関係。インスリン抵抗性が高コレステロール血症の原因になる理由
脂質異常症や高コレステロール血症と、肥満による中性脂肪の増加は「インスリン抵抗性」を抱えているとなりやすくなるという特徴があります。
では、なぜインスリン抵抗性があると、コレステロール値が高くなるのでしょうか?
その理由は、インスリン抵抗性があると中性脂肪値が上がりやすくなり、中性脂肪値が上がると肝臓で作られるコレステロールも増えるためです。

インスリンは、私達が摂った糖をエネルギーとして使えるよう、血液中に流れる糖を細胞内に取り込ませてくれる働きがあります。
インスリン抵抗性は、このインスリンの働きが悪くなり、細胞内に糖を取り込ませる働きが低下して血糖値をうまく下げられなくなってしまった状態の事です。
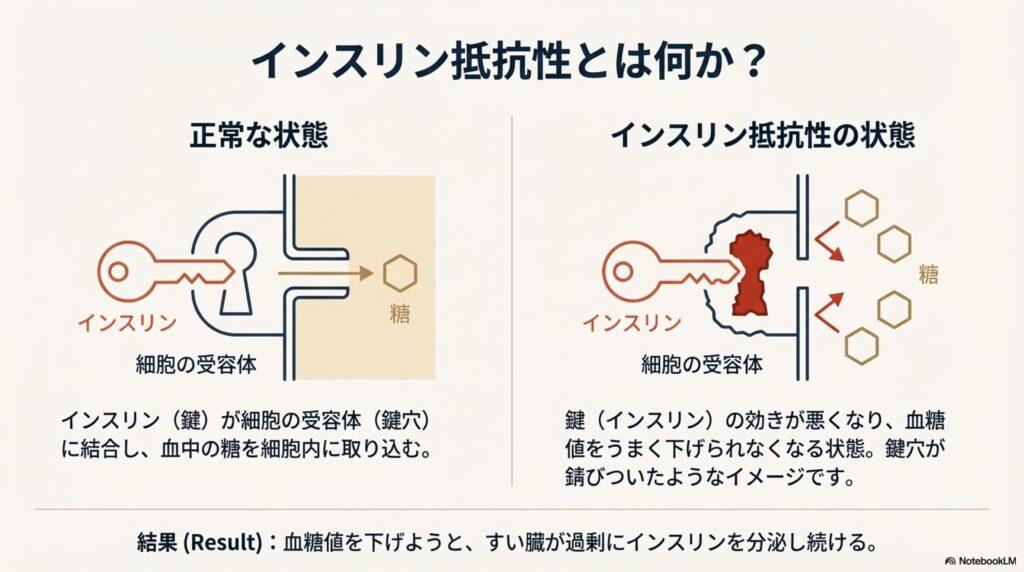
インスリン抵抗性になるとインスリンの働きが悪くなるため、からだは血糖値を下げようとすい臓から過剰にインスリンを分泌し続けます。これにより、インスリンが効き過ぎて逆に低血糖を引き起こしてしまったり、血糖値が乱高下したりと、血糖コントロールに異常が起こります。
このインスリン抵抗性は、脂質異常症とも密接な関係があります。そのメカニズムは、まずインスリン抵抗性があるとインスリンが過剰に分泌され、インスリンの働きによって肝臓での中性脂肪の合成が亢進します。
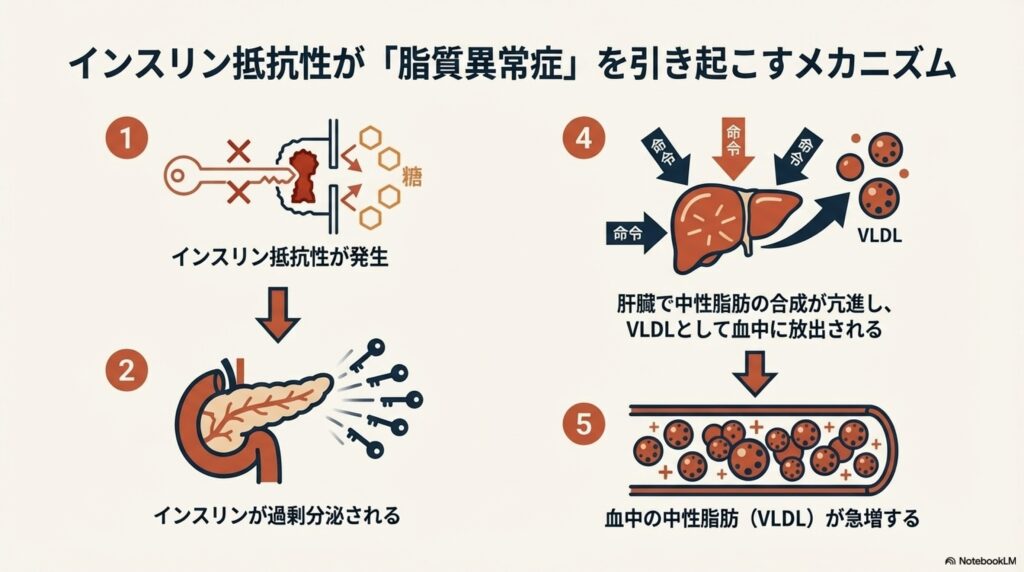
インスリンには血液中にある糖を細胞に取り込ませる以外にも「中性脂肪を合成しなさい」という命令も出すことから、インスリンが過剰に分泌されるほど肝臓での中性脂肪の合成が亢進していきます。
すると、肝臓は活発に中性脂肪を合成し、VLDL(脂肪を運ぶタンパク質)に中性脂肪を乗せて、血中に放出します。
血中の中性脂肪が過剰になると、中性脂肪を運ぶVLDL(脂質を運ぶタンパク質)とLDLコレステロールが血液中で接触します。この時、VLDLの成分(中性脂肪)がLDLコレステロールに移動し、代わりにLDLの成分(コレステロール)がVLDLに移動する「脂質交換」という現象が起こります。
この中性脂肪が入り込んだLDLコレステロールは、リポ蛋白リパーゼ(LPL)という酵素によって中性脂肪が分解されやすくなるため、粒子が小さく、密度が高い(Small Dense)LDL(sd-LDL)に変化します。
その結果、余分なコレステロールを肝臓へ回収するHDLコレステロールが減り、小型で密度の高いLDLコレステロール(sd-LDL)が増加するという状態が発生します。
血液検査などでは、中性脂肪とLDLコレステロール値が高く、HDLコレステロールの数値が低くなるのは、このためです。

そして、肥満や糖尿病などでインスリンの働きが悪くなるインスリン抵抗性があると、中性脂肪の多いVLDLが血中に分泌されやすくなります。これにより、小型のLDLへの変換が促進されるため、糖代謝が悪化すると脂質代謝も同時に悪くなってしまうのです。
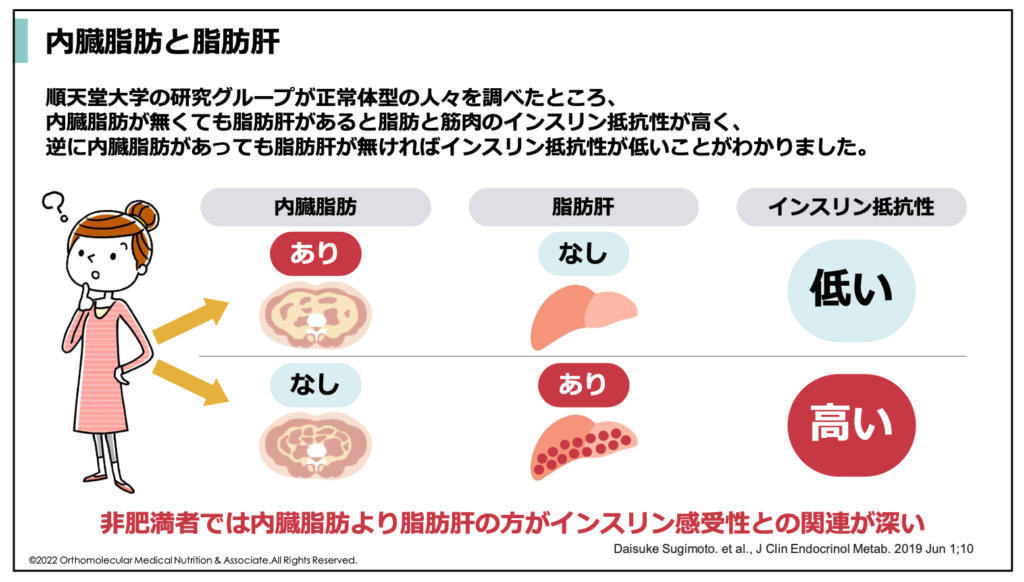
このインスリン抵抗性は、肥満や脂肪肝を抱えている人ほどリスクが高くなることが分かっています。順天堂大学の研究グループが正常体型の人々を調べたところ、内臓脂肪が無くても脂肪肝があると脂肪と筋肉のインスリン抵抗性が高く、逆に内臓脂肪があっても脂肪肝が無ければインスリン抵抗性が低いことが分かりました。
脂質異常症の場合、肝機能を示すマーカーとして「GOT(AST)」や「GPT(ALP)「γ-GPT」などにも異常が見られることがあります。これらは肝臓で多く作られている酵素のため、肝臓に脂肪が付いたり炎症が発生することで肝臓の細胞に傷が付き、酵素が血中に漏れ出てくるためです。
一般的に、GOT(AST)よりもGPT(ALP)のほうが数値が高かった場合(GOT<GPT)は、脂肪肝が疑われます。これは、GOT(AST)は筋肉などの細胞にも含まれているのに対し、GPT(ALP)は特に肝臓に多く存在している酵素のためです。
また、γ-GPTは解毒に関わる酵素で、アルコールや薬を飲んでいると上昇する数値として知られています。脂肪肝があっても上昇するため、脂質異常症の場合ではこれらの数値も上昇します。
このように、中性脂肪の上昇にインスリン抵抗性が関わっており、中性脂肪の上昇がLDLコレステロールの小型化、上昇に関わっています。そして、脂肪肝・肥満があるとインスリン抵抗性が起こって中性脂肪が上昇しやすくなるという関係にあります。
これらは同時進行で引き起こされることから、コレステロールの数値だけを見るのでは無く、体組成、肝機能、糖代謝など身体全体を見ていくことが大切です。
 ナンナン
ナンナンい、インスリン抵抗性があるとコレステロール値が上がる❓❓
もしかしてボクにも当てはまるのかな・・・
 はる かおる
はる かおるインスリン抵抗性があると、血糖値が乱高下したり低血糖になりやすくなったりするよ。食べた後夕方頃に強い眠気に襲われたり、甘いものを食べるのが我慢できなかったりしたら、それはインスリン抵抗性が隠れているかもね
本当に怖いのは、LDLコレステロール値の上昇では無く「酸化したLDLコレステロール」
一般的に、「LDLコレステロールが悪玉」と言われていますが、実はもっと恐ろしい悪玉コレステロールが存在します。それが、先ほど解説した「小型で密度の高いLDLコレステロール(sd-LDL)です。
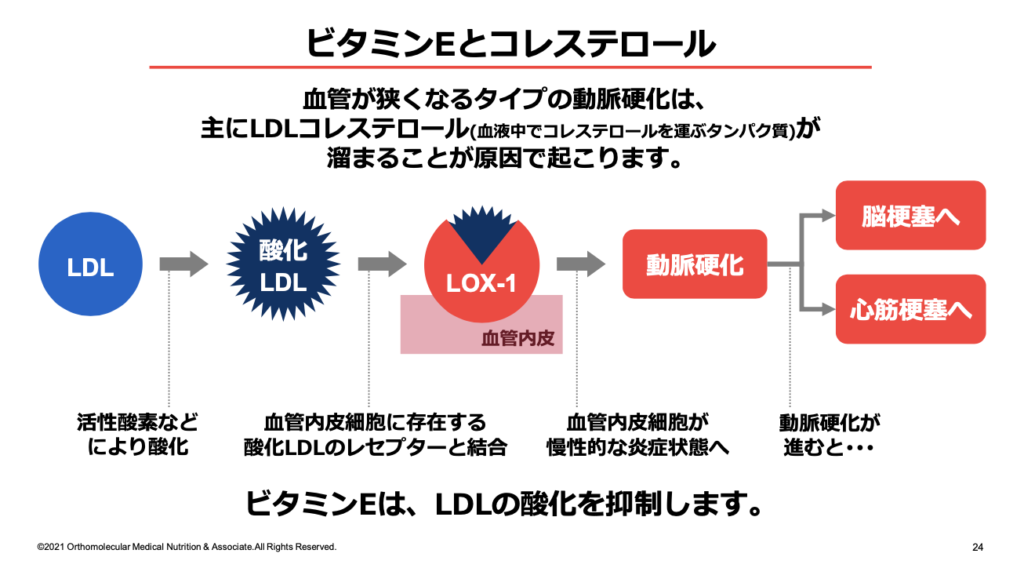
LDLコレステロールは、小さくなるほど血管壁に入り込みやすく、血管壁に溜まってプラークを作る原因になりやすくなります。
また、通常のLDLコレステロールは肝臓などの細胞にあるLDL受容体に取り込まれて分解されますが、sd-LDLは、LDLコレステロールよりもサイズが小さく比重が大きいため、肝臓にあるLDL受容体に取り込まれにくくなかなか血管から除去されません。
通常のLDLコレステロールは血中滞在期間2日程度に対し、sd-LDLの場合は血中滞在期間が5日間と非常に長く血中に滞在します。
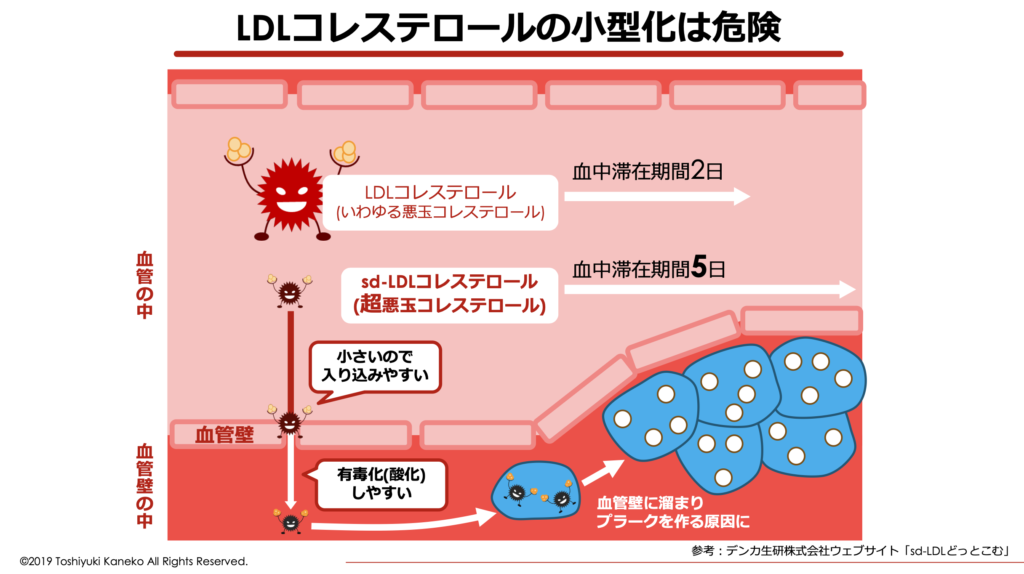
この間、血中に長く留まることで、血管内皮へ侵入・蓄積する確率が高まり、かつ酸化変性もしやすいため、血管壁に留まってプラークを形成して動脈硬化を強力に促進します。
sd-LDLコレステロールは、LDLコレステロールよりも動脈硬化の危険性が高いことから、「真の悪玉コレステロール」と言われています。
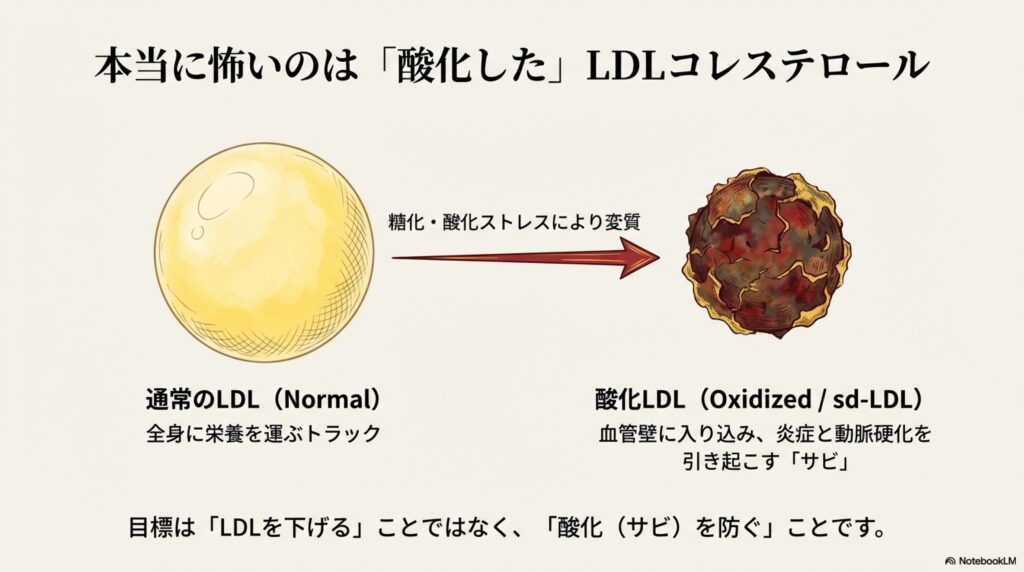
このsd-LDLコレステロールは、非常に酸化されやすく、酸化することで動脈硬化を強力に促進します。そのため、sd-LDLコレステロールを酸化させないためにも、ビタミンEやビタミンCなどによる、積極的な抗酸化対策が必要です。
また、sd-LDLが増加する原因は、インスリン抵抗性も含め、メタボリックシンドロームや2型糖尿病などによる中性脂肪値の上昇と関連が深いとされています。これは、先ほども解説した通り、中性脂肪値が高くなるとLDLコレステロールの小型化が起こりやすくなるためです。
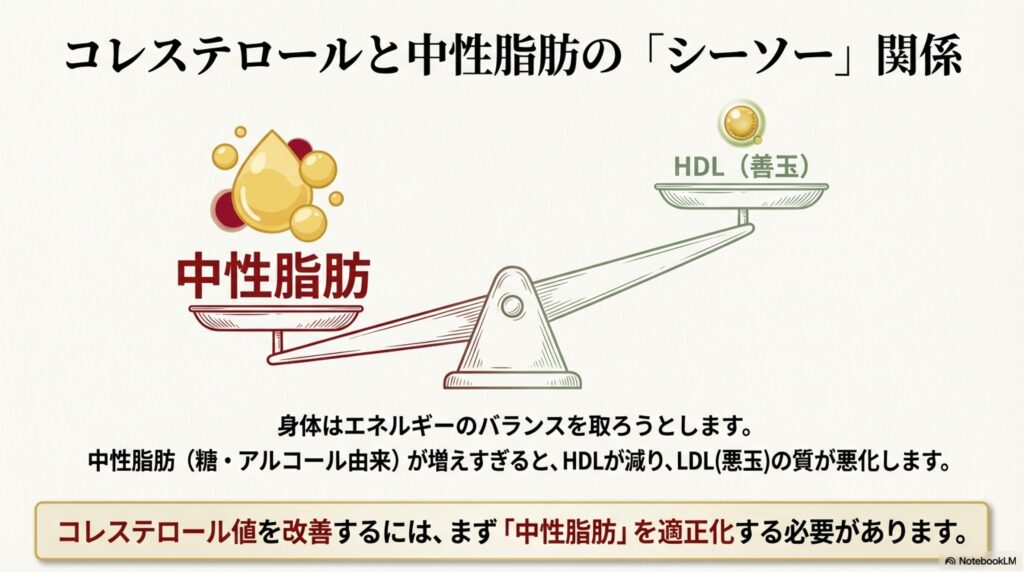
つまり、中性脂肪値が増えるとHDLコレステロールの低下とsd-LDLコレステロールが増加し、逆に中性脂肪値が減るとHDLコレステロールが上昇、sd-LDLコレステロールが減少するという関係性にあります。
これらはシーソーの様な関係があるため、コレステロール値を改善するためには、まず「中性脂肪値」を適正化することが何よりも重要です。
 ナンナン
ナンナンLDLコレステロールが悪玉だと思ってたけど、酸化したLDLコレステロールはもっと怖い真の悪玉コレステロールなんだね
 はる かおる
はる かおるそうそう。コレステロールは小さくなると酸化されやすくなってプラークを形成しやすくなるよ。このLDLを酸化させないためには、中性脂肪値を適正化することが大切なんだ
コレステロール値が上がっても薬で無闇にコレステロール値を下げてはいけない。数字だけを見て薬でコレステロール値を下げるリスク
このように、LDLコレステロール値の上昇、中性脂肪値の上昇には、脂肪肝やサルコペニア肥満、インスリン抵抗性や栄養不足などが関わっています。
コレステロール値を正常化させるためには、これらの改善にも取り組まなくてはなりません。基本的には、食事の改善や運動など、生活習慣の改善を行うことが何よりも重要です。
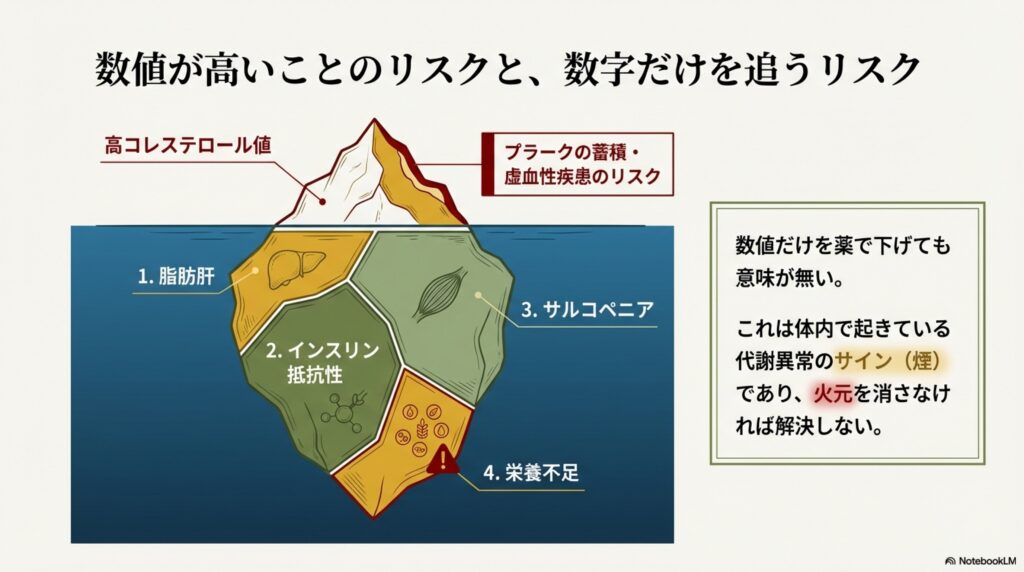
一方で、現状では、コレステロール値が高いというだけですぐに薬(スタチンなど)で数値を下げようとするケースがあります。
コレステロール値がこの範囲にあればOKとされ、その根本にあるインスリン抵抗性や栄養不足に目を向けられることはありません。これらを無視して、安易に薬でコレステロール値を下げることは、非常に危険です。
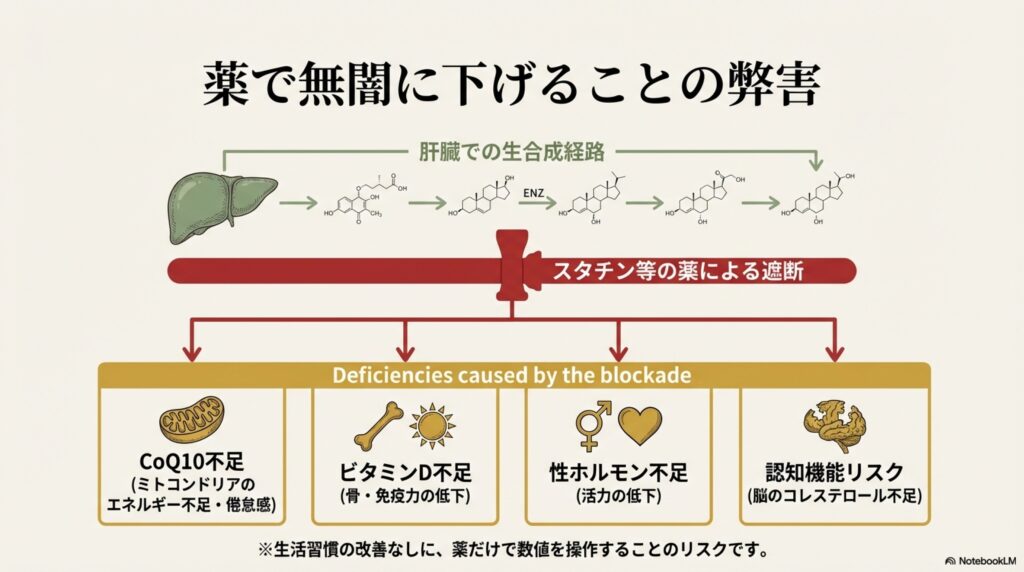
コレステロールは、最初に解説した様に、全身の細胞に存在する「細胞膜」の構成成分として利用されたり、脂質の消化・吸収を助ける「胆汁酸」の材料になったり、性ホルモンの材料になったり、ビタミンDやコエンザイムQ10の材料として使われています。
薬でコレステロールの合成を阻害してしまうと、コレステロールを材料に利用しているこれらの機能にも悪影響が起こってしまいます。その結果、むしろ脂質代謝や糖代謝が低下し、より健康に悪影響を与えてしまう可能性があるのです。
例えば、現在主流となっているコレステロール低下薬(スタチン系薬剤)は、肝臓でコレステロールが作られるプロセス(HMG-CoA還元酵素の働き)をブロックします。このプロセスを止めることは、コレステロール以外の重要な物質の生成も止めてしまうことを意味します。
この結果、真っ先に影響を受けるのがコエンザイムQ10の合成阻害です。
体内で合成されているコエンザイムQ10は、コレステロールの合成と同じプロセスある「メバロン酸経路」から合成されています。メバロン酸はタンパク質、脂質、糖質などから作られるアセチルCoAを元に作られ、メバロン酸経路を経ることでそれぞれの物質へと枝分かれしていきます。
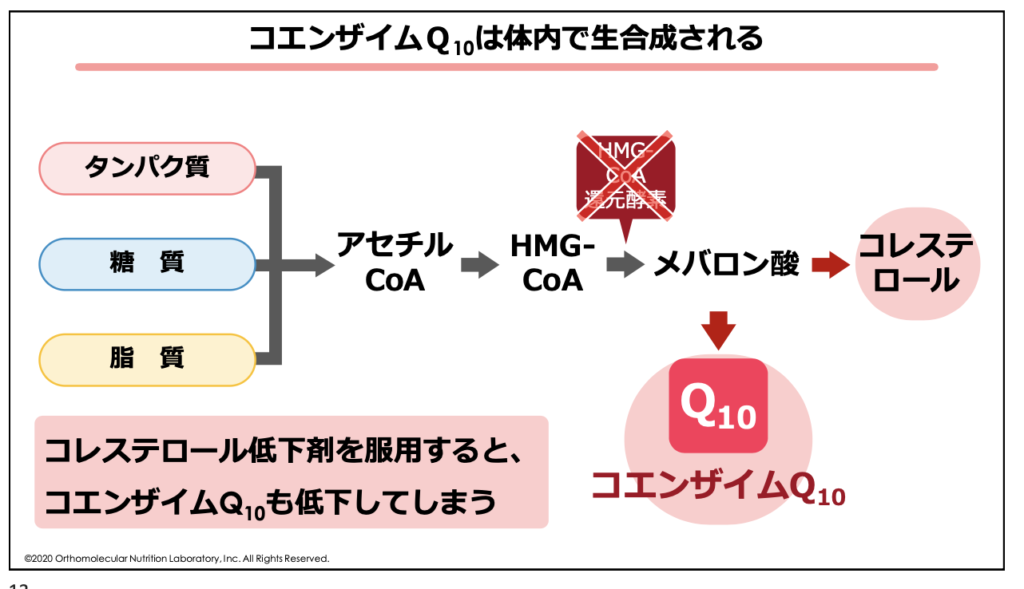
スタチン系薬剤などでHMG-CoA還元酵素の働きを阻害してしまうと、このメバロン酸経路自体を阻害してしまうため、その後に作られるはずだったコエンザイムQ10やビタミンD、性ホルモンの材料となるコレステロールも減少します。
特に、コレステロール低下薬を服用すると「疲れやすくなる」と感じる事がありますが、これはコレステロール低下役によってコエンザイムQ10の生合成が減少してしまったためです。
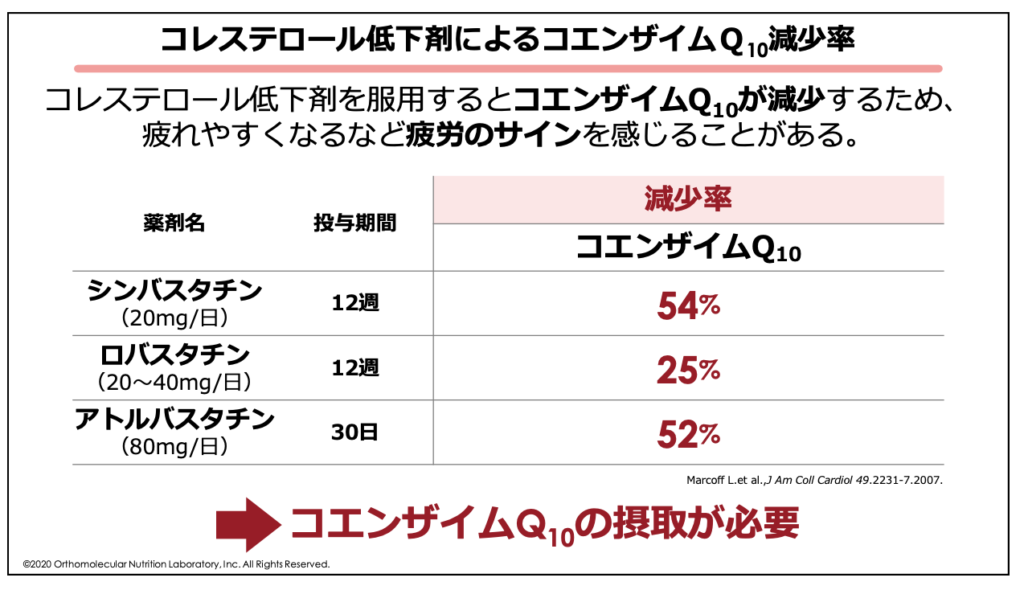
一説には、シンバスタチンを一日20mg、12週間摂取した場合では、体内のコエンザイムQ10の量が54%も減少したとされています。他にも、ロバスタチンを一日20〜40mg、12週間摂取した場合では25%の減少、アトルバスタチンを一日80mg、30日摂取した場合には、52%も減少するという結果になっています。
このコエンザイムQ10は、特に心臓に多く存在し、エネルギー産生に欠かせない補酵素の一つです。コエンザイムQ10が不足すると、心臓の細胞でミトコンドリアが作り出すエネルギーが不足して心機能が低下します。
心機能が低下することによって血流も悪くなり、細胞への酸素供給や栄養素の供給が低下してしまいます。
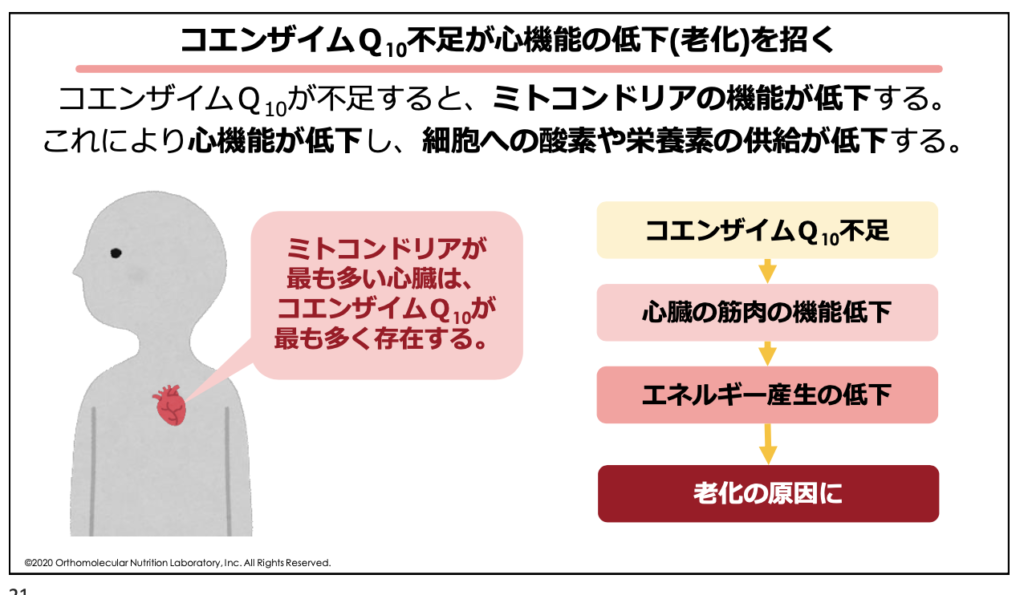
これにより、動脈硬化や心筋梗塞など、様々な心疾患への引き金へと繋がってしまいます。コレステロールを下げることで動脈硬化が予防出来ると思っていたのに、実際には動脈硬化を引き起こすリスクを作り出してしまっている可能性があるのです。
他にも、コレステロールはビタミンDやホルモンの材料になったり、血管を修復するための材料になったり、脳の神経細胞のネットワーク維持にも関わっています。
特に、脳は体内で最もコレステロール密度が高い臓器の一つです。神経細胞のネットワークを維持し、記憶や学習を司る部位に重要な役割を果たしています。コレステロールを無理に下げすぎることで、認知機能の低下や、うつ状態を引き起こす可能性が研究で指摘されています。
また、血管が傷ついて炎症を起こしているとき、体は補修材としてLDLコレステロールを送り込む仕組みになっています。このコレステロールが高すぎるとプラークの原因になりますが、コレステロール自体は血管の「修理屋」です。
ビタミンDについても、カルシウムの吸収や骨代謝、免疫機能など様々な働きがあります。ビタミンDが不足して骨代謝が悪くなると、同時に糖代謝も脂質代謝も悪化するリスクがあります。
このことから、安易にコレステロールを薬で下げることは健康を損なうリスクがあり、根本原因から目を背けてしまう事にも繋がりかねません。
コレステロールが高いことは悪だと思われていますが、高齢者の場合、ある程度コレステロール値が高い方が生存率が高いというデータも多く存在します。加齢によってコレステロール値が上がることは自然なことで、それが必ずしも動脈硬化を引き起こす原因になるとは限りません。
コレステロール低下薬には相応のリスクがあります。このリスクをよく理解し、安易に薬に頼らず、根本原因から改善するように努めていって下さい。
 ナンナン
ナンナンげっ・・・❗ コレステロールを薬で下げるのは、色んなリスクがあるのか❗
 はる かおる
はる かおるそうそう。コレステロールは身体にとって欠かせない働きをしているから、無闇に薬で下げるとむしろ体調不良に繋がるリスクがあるよ。安易に薬に頼らず、生活習慣を正して適正なコレステロール値を保つことが大切なんだ
あなたはどのタイプ? 体組成・データから見る高コレステロール値のタイプ
ここまで、中年期・更年期にコレステロール値が上昇する主な理由と原因について解説してきました。コレステロール値の上昇には中性脂肪値の上昇や肥満、インスリン抵抗性などが関係しています。この原因は全員共通しているように見えますが、実はこれらが引き起こされるのにも人によってタイプが異なっています。
例えば、脂質異常症・高コレステロール血症を起こしやすいタイプとして、次の4タイプがあります。
- 肥満・メタボリックタイプ(脂肪肝)
- サルコペニア・隠れ肥満タイプ(脂肪肝)
- 甲状腺機能低下・代謝不良・栄養不足タイプ
- 更年期・遺伝的なタイプ
これらは同じように中性脂肪値、コレステロール値が上昇する傾向にありますが、その原因も分子栄養学的アプローチも全く異なります。
そのため、脂質異常症やインスリン抵抗性など高コレステロール値に対する分子栄養学的アプローチを行う場合は、ご自身のタイプがどのタイプに属するのかをよく理解し、自分にとって必要な分子栄養学的アプローチを行っていくことが大切です。
まず、中年期・更年期に多いタイプとして、「肥満・メタボリックタイプ」と「サルコペニア・隠れ肥満タイプ」があります。
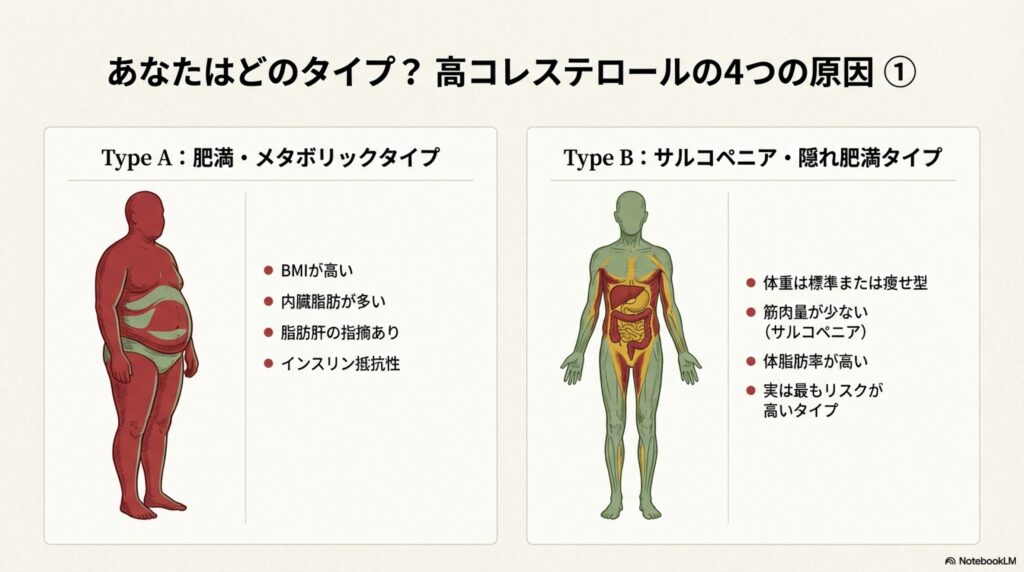
| TypeA:肥満・メタボリックタイプ | TypeB:サルコペニア・隠れ肥満タイプ |
|---|---|
| 体重・BMI値が高い 体脂肪率が高い 中性脂肪が高い コレステロール値が高い 脂肪肝の指摘あり 甘いもの、ハイカロリーなものをよく食べる | 体重・BMI値が標準または痩せ型 筋肉量が少ない・運動しない(サルコペニア) 内臓脂肪が高い 脂肪肝の指摘がある 食べていないのに太りやすい |
肥満・メタボリックタイプでは、主に糖質や脂質などの摂り過ぎ、お酒の飲み過ぎなどの原因によって肥満や脂肪肝を発症し、中性脂肪値が上昇したり体脂肪値が上昇したりしている人です。
見た目や生活習慣、血液検査結果からも原因が肥満や生活習慣であることが明らかで、最も分かりやすいタイプとも言えます。このタイプに当てはまる方は、まず第一に糖質や脂質の摂り過ぎを減らし、適切な栄養補給と運動習慣を取り入れることが大切です。
続いて、「サルコペニア・隠れ肥満」タイプです。こちらは、見た目こそは太っていないように見えるものの、筋肉量が減少していたり、脂肪肝など内臓脂肪が溜まっている状態の人です。
サルコペニア・隠れ肥満では、糖質や脂質をそこまで摂りすぎていないものの、お酒を飲む習慣が多かったり、運動習慣が無かったり、食べないダイエット等を行っていたりするとなりやすくなります。また、近いタイプとして後述する「甲状腺機能低下・栄養不足タイプ」が隠れている場合もあります。
見た目だけでは判断しにくいタイプのため、後述する体組成計を活用して状態の確認・タイプの特定を行って下さい。
どちらのタイプも「食生活」や「運動不足」「栄養不足」が関わっている可能性が高いため、高コレステロール値の改善には生活習慣の改善が最も大切です。
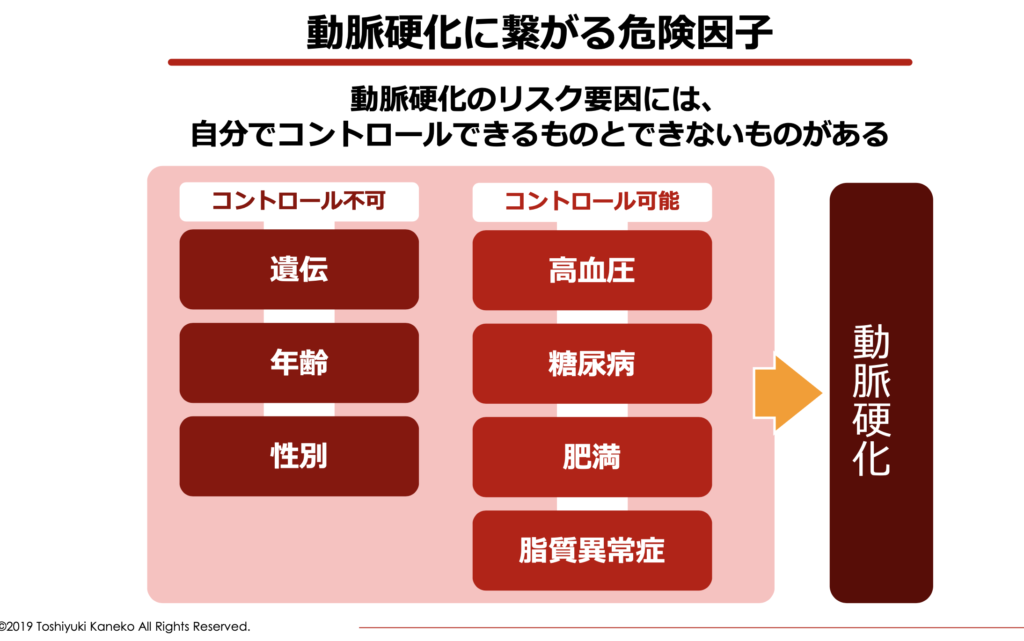
高コレステロール値や動脈硬化の原因には「遺伝的要因」や「年齢」「感染症」など自身の努力だけでは改善出来ない要因もあります。しかし、この2つのタイプは生活習慣の改善によってリスクをコントロール出来る可能性が高いタイプです。
生活習慣の改善を軸にした分子栄養学的アプローチを取り入れ、まずは「体型」を標準的な体型に出来るよう、整えていってください。
次に、「甲状腺機能低下・栄養不足タイプ」と「更年期・遺伝性タイプ」です。このタイプは、何らかの疾病や遺伝的な要因、年齢や性別など、自身の努力だけではコントロール出来ない要因が関係しているタイプです。

| TypeC:甲状腺機能低下・栄養不足タイプ | TypeD:更年期・遺伝性タイプ |
|---|---|
| 体重・BMI値が痩せ型〜肥満型 筋肉量が少ない・筋肉が付きにくい 甲状腺機能低下を指摘されたことがある(LowT3) 内臓脂肪が付きやすい 脂肪肝の指摘がある 食べていないのに太りやすい お腹の調子があまり良くないと感じる | 体重・BMI値が標準または痩せ型 50歳前後で急激に数値が上昇 家族全体でコレステロール値が高い (家族性コレステロール血症) |
例えば、甲状腺機能低下タイプでは、甲状腺機能が低下することによって糖代謝や脂質代謝が低下し、太りやすくなったりコレステロール値が高くなり安くなったりします。甲状腺とは、喉仏あたりにあるチョウチョ型の臓器で、代謝のアクセルとブレーキを司るホルモンを分泌しています。
この甲状腺機能が低下している事によって、食べていないのに太りやすい、筋肉が付きにくいなどの代謝に影響が起こります。また、手足が冷えやすい、便秘になりやすいなどお腹の調子が良くないなどの不調も起こりやすくなります。
この、「甲状腺機能低下・栄養不足タイプ」は、胃や腸など消化吸収能に問題があったり、食べないダイエット等を行っていたりするとなりやすくなります。
一見すると、先ほど解説した「サルコペニア・隠れ肥満」タイプとよく似ていて、コレステロールなどの数値だけでは判断する事が出来ません。
「甲状腺機能低下・栄養不足タイプ」かどうかを判断するためには、甲状腺機能の検査に加え、体組成や全身の血液検査結果、生活習慣など様々な情報を見て総合的に判断する事が大切です。
この他、女性は50歳前後の更年期にさしかかると、LDL(悪玉)コレステロール値が上昇する傾向にあります。この理由は、女性ホルモンのバランスの変化が関係しているためです。
女性ホルモンには「エストロゲン」と呼ばれるホルモンがあり、このホルモンには、悪玉(LDL)コレステロールの生成を抑制したり、余分な悪玉コレステロールを肝臓に回収することを促す作用があります。
更年期ではこのエストロゲンの分泌が急激に減少することから、LDLコレステロールが上昇しやすくなります。
また、特に原因も無く、家族性高コレステロール血症など遺伝的な要因などでLDLコレステロール値が高くなっている人もいます。このような、生活習慣などとは無関係に自然にコレステロール値が上昇してしまうタイプを更年期・遺伝性タイプと言います。
この場合、生活習慣や栄養状態に問題が無い場合は、数値を無理に下げようとするよりもコレステロールを酸化させない(中性脂肪をあげすぎない)ことが大切です。
LDLコレステロールは、過剰な中性脂肪値の増加によってLDLコレステロールが小型化、酸化されることでプラークの形成や動脈硬化を起こす危険因子になります。
どのタイプにも共通して言えることですが、定期的な頸動脈エコー、酸化LDLコレステロール検査を受けて、コレステロールの状態や動脈硬化のリスクをモニタリングするようにして下さい。
脂質異常症やインスリン抵抗性、高コレステロール血症は、糖質や脂質の摂り過ぎ以外にも、栄養不足など低栄養状態でもリスクが高まるので注意が必要です。これは、栄養が不足することによって糖代謝・脂質代謝が悪化し、隠れ肥満や肥満になりやすくなるためです。
肥満・隠れ肥満の方は、高コレステロール値、インスリン抵抗性の為に運動やダイエットを行う事が有効になりますが、過剰な糖質制限や体重減少はむしろ「甲状腺機能低下・栄養不足タイプ」に陥るリスクがありますので、やり過ぎには注意して下さい。
 ナンナン
ナンナンコレステロール値が上がる原因には、人それぞれタイプがあるのか・・・
 はる かおる
はる かおるそうだね。生活習慣が原因でコレステロール値が上がっている人もいれば、年齢や遺伝的要因、疾病が原因で上がっている人もいるよ。対策を行うときは、自分がどのタイプに属しているかをよく調べることが大切なんだ
より正確な分子栄養学的アプローチを行うために。チェックしたい体組成項目

続いて、ご自身がどのタイプに属しているのか、脂質異常症やインスリン抵抗性、高コレステロール血症改善のためにチェックしたい体組成項目・血液検査項目です。
脂質異常症やインスリン抵抗性、高コレステロール血症を改善するためには、ご自身の身体にどれだけ体脂肪や内臓脂肪が蓄積し、またどれくらい筋肉量や基礎代謝があるのかを把握して改善していく必要があります。
その為にも、まずは体組成計でご自身の体組成をチェックしてみてください。特にチェックしておきたい項目は次の通りです。
| 体組成項目 | 意味 | コレステロールや中性脂肪との関連 |
|---|---|---|
| BMI | 体重(kg)÷身長(m)の2乗で算出される 肥満度の指標 | 数値が高いほど脂質異常症のリスクが増加。 悪玉(LDL)の上昇要因となる。 |
| 体脂肪率 | 体重に占める脂肪の重さの割合 多いほど体脂肪が多い | 過剰な体脂肪は中性脂肪の増加と 善玉(HDL)の低下要因。 |
| 骨格筋 | 自分の意志で動かせる筋肉の量 (手足の筋肉など) | エネルギー消費の主役 低下はサルコペニア・隠れ肥満のリスク |
| 筋肉量 | 骨格筋に、平滑筋(内臓など)を含めた量 | 筋肉量の低下は サルコペニア・隠れ肥満のリスク |
| タンパク質 | 筋肉や臓器、ホルモンなどの構成成分 低値はタンパク質不足 | 不足すると筋肉量、代謝が低下。 コレステロールを運ぶ「運び屋」でもある |
| 基礎代謝量 | 生命維持のために最低限必要な エネルギー消費量。低値は肥満リスク | 脂質代謝、糖代謝の指標。 低値では中性脂肪値が上昇しやすくなる。 |
| 除脂肪体重 | 体重から脂肪量を除いた、 筋肉・骨・水分などの重さ。高いほど良い | 脂質を効率的にエネルギーに変える能力 低値は筋肉量低下、肥満リスク |
| 皮下脂肪 | 皮膚のすぐ下につく脂肪。 肥満度の指標 | 中性脂肪が蓄積したもの。 異常高値は肥満、脂質異常症リスク |
| 内臓脂肪 | 肝臓やすい臓など内臓周りにつく脂肪。 高いほど隠れ肥満のリスク | 脂質異常症に直結する指標 LDL-C増加や中性脂肪高値の主な原因。 |
| 骨量 | 骨に含まれるカルシウムなどのミネラル量。 低値は骨粗しょう症のリスク | 低値は運動不足、筋肉量低下 骨代謝の低下は糖尿病、脂質異常症のリスク |
| 体型 | BMIと体脂肪率、内臓脂肪などの バランスから判定される区分。 | 「隠れ肥満(筋肉少・脂肪多)」は、 見た目が普通でも脂質異常症の高リスク |
これら体組成項目では、現在の体型が肥満なのか隠れ肥満なのか、筋肉量や基礎代謝がどれくらいあるのかをチェックすることが出来ます。この体組成の測定で、「肥満」や「隠れ肥満」などと判定され、内臓脂肪レベルが高い場合には要注意です。
もしそのような場合は、食生活や生活習慣を見直し、運動を取り入れて内臓脂肪や脂肪を減らしていくことが脂質異常症やインスリン抵抗性、高コレステロール血症の改善に繋がります。食生活の改善や運動習慣も分子栄養学実践の一環ですので、取り入れてみてください。
この体組成のチェックは、毎日体組成計に乗って体組成をチェックする(推移を見ることが大切)です。体組成は日や時間帯によって変動が大きいため、一度測定しただけではあまり参考になりません。
出来れば、朝起きたときのトイレ(小)を済ませた後に毎日測定する習慣を付けましょう。3ヶ月〜6ヶ月と測定していき、徐々に体重が減っていたり、筋肉量が増えていけば正しい分子栄養学を実践している目安になります。
逆に、毎日測定していても筋肉量や体脂肪率の推移に変化がなかった(横ばい)場合、行っている分子栄養学的アプローチに何か問題があるか、疾病など別の原因が隠れているかもしれません。
このようなことも推移をチェックすることで初めて分かりますので、体組成計には毎日乗って推移をチェックしていくようにして下さい。
脂質異常症・インスリン抵抗性、動脈硬化などと関連のある血液検査項目
次に、体組成項目に加えてチェックしたい血液検査項目です。血液検査項目では、タンパク質の状態や糖代謝、脂質代謝、骨代謝、鉄代謝、甲状腺機能や消化能力などをチェックすることで、脂質異常症やインスリン抵抗性、動脈硬化などのリスクを知ることが出来ます。
一般的に総コレステロール値やHDLコレステロール、LDLコレステロール、中性脂肪の数値しか確認しない方が多いと思いますが、その他多くの項目も関連がありますので、是非チェックしてみて下さい。
| 検査項目 | 意味 | 脂質異常症やインスリン抵抗性との関連 |
|---|---|---|
| TP 総タンパク | 血液中のタンパク質の総量。 栄養状態の指標 | 脂質を運ぶリポタンパクの材料。 低値は代謝機能の低下を反映する。 |
| ALB アルブミン | 血液中に最も多いタンパク質。 長期的な栄養状態を示す | 遊離脂肪酸の運搬を担う。 低値は炎症や栄養不足による代謝低下を反映。 |
| TC 総コレステロール | 血液中のすべてのコレステロールの合計 | 脂質代謝の基本指標。 高値は脂質異常症のリスク。 |
| HDL-C HDLコレステロール | いわゆる善玉コレステロール。 余分なコレステロールを回収する | 低値はインスリン抵抗性や 中性脂肪高値と密接に関連する。 |
| LDL-C LDLコレステロール | いわゆる悪玉コレステロール。 全身にコレステロールを運ぶ | 高値は動脈硬化の直接的リスク。 酸化されると非常に危険。 |
| TG 中性脂肪 | 血液中の脂肪の一種。 エネルギー源として貯蔵される | インスリン抵抗性で上昇しやすい。 高値はHDL低下とLDL小型化を招く。 |
| AI 動脈硬化指数 | (TC – HDL-C) ÷ HDL-C で算出。 動脈硬化の進みやすさを示す | 数値が高いほど、血管壁への 脂質蓄積リスクが高いことを示す。 |
| RBC 赤血球数 | 酸素を運搬する細胞。 骨髄で産生される | 高値(多血)は血液の粘稠度を高め、 脂質異常と相まって血流を悪化させる。 |
| HB ヘモグロビン | 酸素を運搬するタンパク質。 | 低値(貧血)は全身の酸素不足を招き、 脂質燃焼・代謝の効率を著しく低下させる。 |
| HT ヘマトクリット | 血液中に占める赤血球の割合 | 高値はドロドロ血のリスクを示し、 動脈硬化下での血栓リスクを高める。 |
| MCV 平均赤血球容積 | 赤血球の大きさの平均値 | 高値はVB12・葉酸不足の指標 アルコールの多飲やホモシステイン代謝に関係 |
| RET 網状赤血球 | 骨髄から出たばかりの若い赤血球。 骨髄の造血機能を反映 | 造血が活発かを確認する指標。 高値は血流悪化や溶血のリスク |
| フェリチン | 体内の貯蔵鉄量。 がんや慢性炎症があると上昇する | 高値は脂肪肝やインスリン抵抗性、 脂質異常を伴う慢性炎症を示唆。 低値は鉄不足による代謝悪化 |
| CRE クレアチニン | 筋肉の代謝産物。 腎機能の指標 | 低値は筋肉量減少(代謝低下)を示唆。 筋肉量減少はサルコペニア・隠れ肥満のリスク |
| CPK クレアチンキナーゼ | 筋肉に多く含まれる酵素。 筋肉の損傷などで上昇 | 低値は筋肉量減少(代謝低下)を示唆。 筋肉量減少はサルコペニア・隠れ肥満のリスク |
| CHE コリンエステラーゼ | 肝臓で作られる酵素。 アセチルコリンを分解する働きがある | 脂肪肝や肥満、飲酒で上昇。 脂質の合成能が高まっている状態を示す。 |
| GOT (AST) | 肝細胞や筋肉に存在する酵素。 細胞の損傷で上昇 | 脂肪肝等の肝障害を反映。 エネルギー代謝の中枢である肝機能をみる。 |
| GPT (ALT) | 主に肝細胞に存在する酵素。 肝臓特異性が高い | 脂肪肝とインスリン抵抗性において 最も感度良く上昇する指標。 |
| γ-GPT γ-グルタミル トランスペプチダーゼ | グルタチオンなどのγ-グルタミル基 の反応に関わる酵素。胆汁うっ滞や 飲酒、脂肪肝などで上昇 | 飲酒や脂肪肝の指標。 インスリン抵抗性があると高値になりやすい。 |
| ALP アルカリフォスターゼ | 亜鉛含有酵素 骨粗しょう症や成長期などで高値 | 骨代謝と糖代謝・脂質代謝は密接。 高値は骨粗しょう症のリスク高 |
| 25-0HビタミンD 血中ビタミンD濃度 | 体内のビタミンD充足度を示す指標 | 欠乏はインスリン抵抗性の悪化や 脂質異常症、骨粗しょう症のリスクを高める。 |
| CRP C反応性タンパク | 炎症で反応するタンパク質 | 0.06mg/dLをカットオフ値とし、 これを超える場合は慢性炎症の存在、 虚血性疾患リスクを示す |
| T-B 総ビリルビン | 赤血球の壊れたカス(色素)。 肝・胆道系の指標 | 抗酸化力の指標。 低値は酸化ストレスへの抵抗力低下を示唆。 |
| D-B 直接ビリルビン | 肝臓で処理された後のビリルビン | 胆汁うっ滞の指標。 脂質の消化吸収・排泄に関連する。 |
| UA 尿酸 | プリン体の代謝産物 | 高尿酸血症はインスリン抵抗性や肥満、 中性脂肪高値と合併しやすい(メタボ)。 |
| AMY アミラーゼ | 糖分を分解する消化酵素 | 膵臓・唾液機能を反映。 異常値は糖代謝・エネルギー代謝への 影響を示す。糖質の摂りすぎで高値、早食いで低値 |
| 唾液中ヘモグロビン | 唾液中に混じった血液の成分 | 歯周病の指標。 歯周炎はインスリン抵抗性を悪化させる。 |
| 唾液中乳酸脱水素酵素 | 歯肉などの細胞損傷で唾液に出る酵素 | 口腔内の炎症指標。 慢性炎症は動脈硬化のリスク因子となる。 |
| MDA-LDL 酸化LDL | 悪玉コレステロールが酸化されたもの。 超悪玉コレステロール | 最も動脈硬化を引き起こす「真の悪玉」。 血管壁への蓄積の直接要因。 |
| EPA/AA比 | 血液中のEPA(魚の油)とAA(アラキドン酸)の比率 | 低値は血管の炎症を招き、 心血管疾患リスクが上昇することを示す。 |
| Zn 血中亜鉛濃度 | 血液中の亜鉛濃度 低値は亜鉛不足、皮膚炎など | インスリンの合成・貯蔵に不可欠。 不足は糖代謝の悪化と脂質異常を招く。 |
| Cu 血中銅濃度 | 血液中の銅濃度 低値はウィルソン病、高値は白血病など | 脂質代謝に関わる酵素の構成成分。 亜鉛とのバランスが酸化ストレスに関与。 亜鉛不足で高値となる事がある |
| Zn/Cu 亜鉛/銅比 | 亜鉛と銅の比。 | 比率の低下は酸化ストレスを増大させ、 動脈硬化や脂質異常の質を悪化させる。 亜鉛と銅比が1.1以下では亜鉛不足 の可能性 |
| BS 血糖値 | 血液中のブドウ糖濃度 ※空腹時に測定 | 高値はインスリン抵抗性を示し、 中性脂肪の合成を促進する。 |
| HBA1c ヘモグロビンエーワンシー | 1〜3ヶ月の平均血糖値 | 持続的な高血糖はタンパクの糖化を招き、 酸化LDL増加や血管障害を加速させる。 |
| TSH 甲状腺刺激ホルモン | 脳の下垂体から分泌され、T4・T3の 合成・分泌を促す刺激ホルモン | 高値(機能低下傾向)では コレステロールの代謝が遅延し、 LDL-C上昇の直接的な原因となる。 |
| FT4 遊離サイロキシン | 甲状腺から分泌される主要なホルモン(前駆体)。 FT4はFT3に変換され活性を持つ | 低下すると全身の代謝がスローダウンし、 脂質燃焼効率の悪化や中性脂肪の上昇を招く。 |
| FT3 遊離トリヨードサイロキシン | 実際に細胞で働く活性型の甲状腺ホルモン。 TSHとともに甲状腺機能を推定 | エネルギー消費のアクセル役。 低下により糖代謝が低下し、インスリン抵抗性を助長する。 |
| 低T3症候群 (リバースT3増加など) | FT4は正常でも、末梢でのFT3変換が阻害された状態。 | 「省エネモード」になり、 食事制限をしても 脂質異常が改善しにくい。 慢性炎症や低栄養が背景にある。 |
| PGⅠ ペプシノーゲンⅠ | 胃酸の分泌機能を示す | 胃酸の分泌機能低下で数値が低下 胃酸抑制剤の服用で擬高値 |
| PGⅡ ペプシノーゲンⅡ | 胃粘膜の炎症の状態を示す | アルコールやピロリ菌などの影響 で胃粘膜に炎症が発生すると上昇 |
| PGⅠ/PGⅡ比 ワン・ツー比 | PGⅠとPGⅡの比。 低値は胃粘膜の萎縮を示す | アルコールやピロリ菌などの影響 で胃粘膜に萎縮が発生すると低下 |
| HPIGG抗体判定 ピロリ菌抗体 | ピロリ菌抗体の有無 | (+)はピロリ菌感染い。 ピロリ菌の感染は消化能力の低下、インスリン抵抗性のリスク高 |
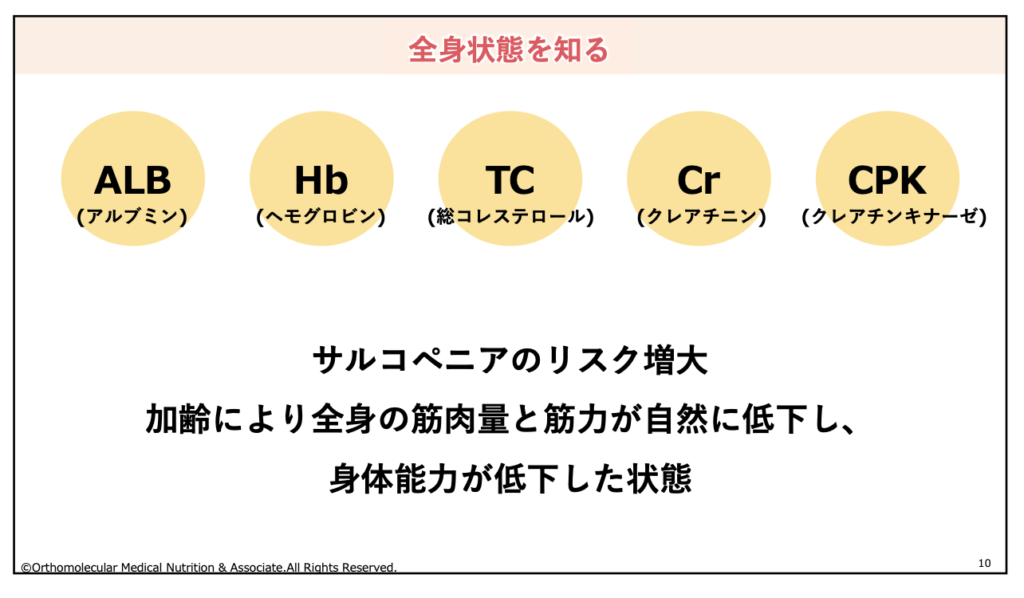
これら項目の中で、特に「アルブミン」「ヘモグロビン」「総コレステロール」「クレアチニン」「クレアチンキナーゼ」などの数値をチェックすることで、サルコペニア肥満のリスクを知ることが出来ます。
アルブミン値やヘモグロビン、クレアチンキナーゼやクレアチニンが低く、総コレステロール値が高すぎるまたは低すぎる場合は、筋肉量低下によるサルコペニア肥満に注意が必要です。
また、脂質異常症の場合、肝機能を示すマーカーとして「GOT(AST)」や「GPT(ALP)「γ-GPT」などにも異常が見られることがあります。この理由は、これらは肝臓で多く作られている酵素のため、肝臓に脂肪が付いたり炎症が発生することで肝臓の細胞に傷が付き、酵素が血中に漏れ出てくるためです。
一般的に、GOT(AST)よりもGPT(ALP)のほうが数値が高かった場合(GOT<GPT)は、脂肪肝が疑われます。これは、GOT(AST)は筋肉などの細胞にも含まれているのに対し、GPT(ALP)は特に肝臓に多く存在している酵素のためです。
また、γ-GPTは解毒に関わる酵素で、アルコールや薬を飲んでいると上昇する数値として知られています。脂肪肝があっても上昇するため、脂質異常症の場合ではこれらの数値も上昇します。
あわせて、脂質異常症やインスリン抵抗性、動脈硬化が進行すると「C反応性タンパク」や「 動脈硬化指数」「HBA1c」の数値も上昇する傾向があります。
脂質代謝の異常は糖代謝の異常、骨代謝の異常、鉄代謝の異常など様々な代謝異常と関連していますので、脂質関連項目以外にもその他の代謝関連項目など全身の状態を見ることが大切です。
それから、コレステロール値などは高すぎても低すぎても脂質異常症やインスリン抵抗性の原因になります。そのため、単に下げることだけを目標とするのでは無く、適切な範囲を維持するよう努めて下さい。
分子栄養学の実践におけるコレステロール値の目安はおおよそ次のような範囲です。
分子栄養学の実践におけるコレステロール値の目安
- アルブミン・・・4.5〜5.0g/dl
- コリンエステラーゼ・・・280U/L
- 総コレステロール・・・200mg/dL以上
- HDLコレステロール・・・50〜100mg/dL
- LDLコレステロール・・・160mg/dL
- 中性脂肪・・・60〜150mg/dL
この数値はあくまで目安ですので、この範囲にあればOKという訳ではありません。その人の状態などによって変わりますので、ご自身の最適な状態を知りたい場合は後述するオーソモレキュラー療法の血液検査を受けて下さい。
 ナンナン
ナンナンなるほど・・・体組成と血液検査のデータで、おおよそのタイプとコレステロール値が上がっている原因が分かるのか💧 ちょっと見たくないかも・・・
 はる かおる
はる かおる体組成や血液検査のデータは、人によってはあまり見たくないものかもしれないけど、そこは我慢して自分と向き合うことが大切だよ
40・50代からはじめたい分子栄養学的コレステロールアプローチ
ここからは、いよいよ40・50代からはじめたい分子栄養学的コレステロールアプローチについて解説していきます。
脂質異常症やインスリン抵抗性、高コレステロール血症の原因には糖質や脂質の摂り過ぎや運動不足など食生活や運動不足などが関わっています。そのため、まずはこれらを改善していく事が必要です。
この時、単に糖質や脂質などを制限するだけでは正しい分子栄養学の実践は行えません。分子栄養学的なコレステロールアプローチを行う上で、基本的な「考え方」があります。この考え方を理解し、正しい分子栄養学を実践していくようにして下さい。
これらはどれか一つだけを集中的に行っても意味がありませんので、全てをまんべんなく、バランス良く行っていきましょう。
コレステロール・中性脂肪の値が気になる場合に取り組みたい食事の基本
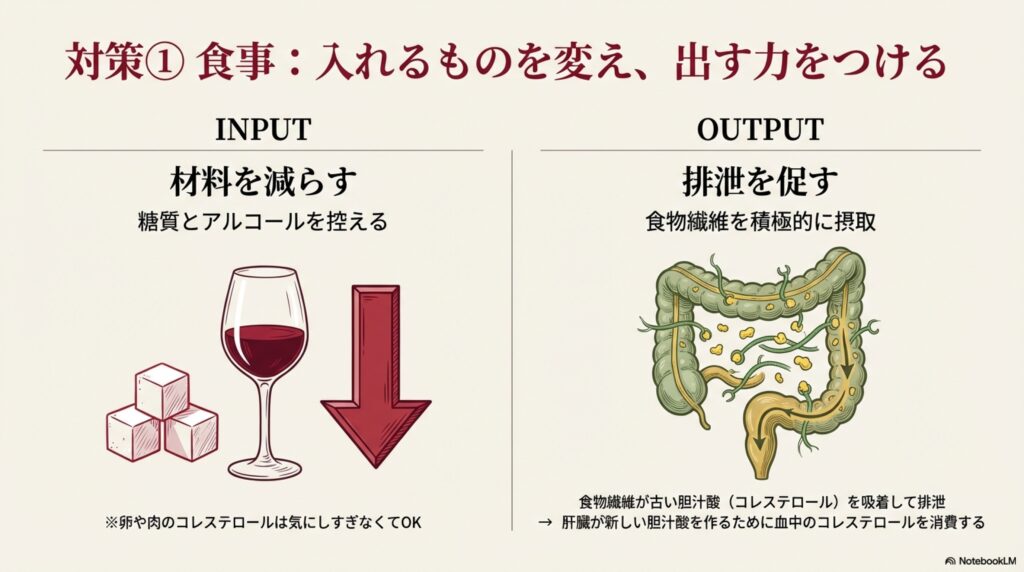
コレステロール・中性脂肪の値が気になる場合に真っ先に行いたいことが、コレステロールと中性脂肪の材料になる「糖質」と「脂質」の摂りすぎを控えることです。
この記事でも解説したように、中性脂肪やコレステロールは、糖質や脂質から作られるアセチルCoAというエネルギーの元が使い切れない場合に合成量が増えます。この中性脂肪やコレステロールを過剰に合成させないためにも、糖質や脂質の摂り過ぎは控えるようにして下さい。
具体的には、次にあげるような「カロリー爆弾」の摂取を控えることが特に有効です。
特に避けた方が良い食品・食事
- ラーメン・うどん・パスタなどの麺類だけでお腹を満たす
- 天丼・カツ丼などハイカロリーの丼物
- ポテトチップス、チョコレートなどのお菓子類
- ケーキ・ドーナツなどのスイーツ系
- 菓子パン、揚げパン、ピザなどハイカロリーなパン
- 野菜ジュース、スポーツドリンク、エナジードリンクなどの飲料
- サシが多く入った脂身が多い肉類
- 安酒で酔うための習慣的な晩酌
運動したときや誕生日など、特別な日やご褒美に限るようにする
これらは糖質・脂質が特に多く、タンパク質や食物繊維、ビタミン・ミネラル等が少ない食べ物達です。日常的にこれらの食べ物を食べていると、糖質や脂質の摂り過ぎで中性脂肪値やコレステロール値の上昇を招きます。
運動してカロリーが必要な場合や、誕生日など特別な日やご褒美にたまに食べる分には大丈夫ですが、習慣的には食べないようにしましょう。
次に、コレステロールや中性脂肪を減らす食材や栄養素を積極的に摂取するようにして下さい。特に摂取したいものとしては、「食物繊維」「タンパク質」、魚介類に含まれる「DHA・EPA」があります。

食物繊維には、腸内でコレステロールや中性脂肪が吸収されるのを妨げる働きがあります。また、食物繊維には水に溶けない「不溶性」の食物繊維と「水溶性」の食物繊維があり、水溶性食物繊維には腸管に分泌された余分なコレステロールの再吸収を抑制してくれるため、コレステロールを減らす作用もあります。
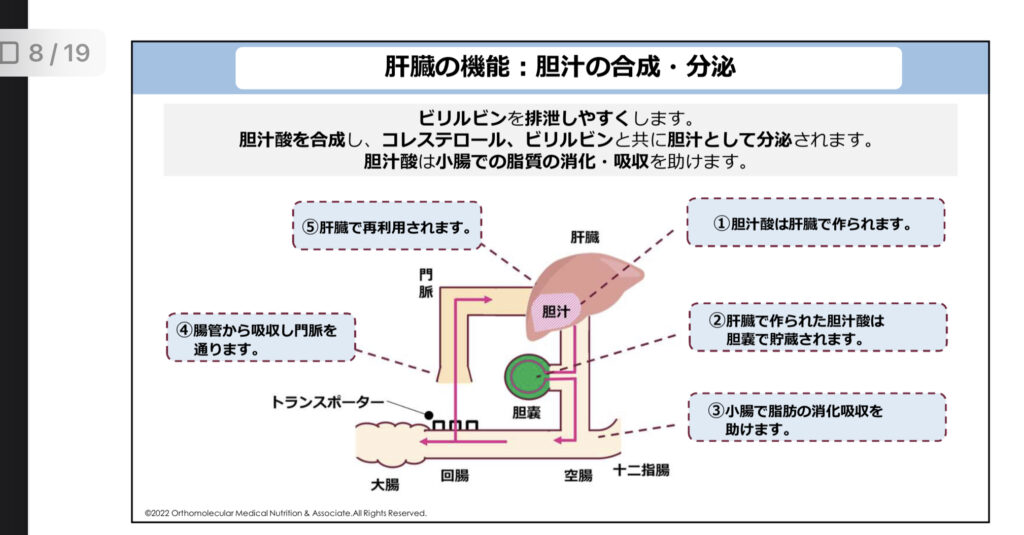
この記事でも解説していますが、肝臓で作られたコレステロールの約80%は肝臓で胆汁酸に代謝され、胆のうに貯蔵されます。胆汁酸は、私達が摂取した油を乳化(ミセル化)して吸収しやすくしてくれるものです。
私達が食事で油脂類を摂ると、腸管に胆汁酸が分泌されて脂質の吸収に利用されます。この腸管に分泌された胆汁酸の約90%は腸管で回収され、肝臓に戻ります。これを腸肝循環と言います。
この時、余分なコレステロールはこの胆汁酸に代謝され、胆汁の排泄を通して便中に排泄されます。この時、十分な食物繊維があると食物繊維と共にコレステロールが便中に排泄されますが、食物繊維が不足すると腸肝循環でコレステロールが回収されて今します。つまり、コレステロールには積極的な排泄経路がありません。
作りすぎたコレステロールを積極的に排泄するためにも、食物繊維はしっかり摂るようにしましょう。
また、食事をする際には食前に食物繊維をしっかり摂取し、その次にタンパク質、脂質、糖質を摂取(ベジファースト)すると過剰なインスリン分泌を防ぐ事が出来ます。食べる順番も大切ですので、意識的に食物繊維などを食前に摂取してみて下さい。

この他、筋肉の材料となるタンパク質の摂取や、魚介類に多く含まれる「DHA・EPH」の摂取もコレステロールや中性脂肪を下げる働きがあります。
DHA・EPAはオメガ3系脂肪酸と呼ばれる不飽和脂肪酸の一種で、血液をサラサラにしてくれたり、炎症を抑えてくれたり、中性脂肪を下げる働きがあります。なかなか食事から摂取するのは難しい栄養素ですので、サプリメントなども活用してしっかり摂取してみて下さい。
コレステロールゼロ食品の選択はむしろ逆効果。コレステロールゼロ食品に隠された罠

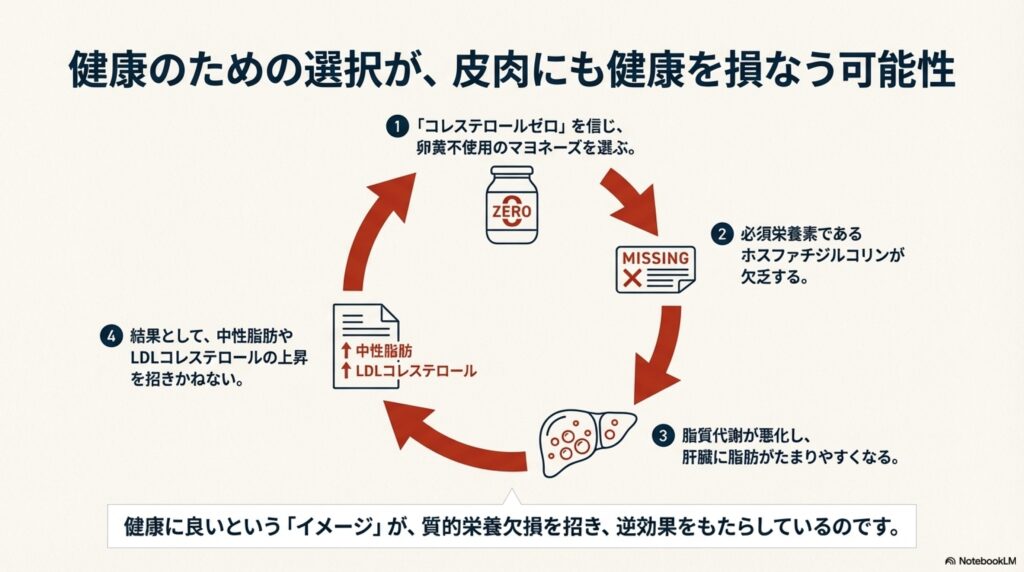
一方で、安易に取り組むと危険な食事が、コレステロールゼロ食品です。スーパーなどではコレステロールが含まれていないと謳われているマヨネーズなどの食品が販売されていますが、このようなコレステロールゼロ食品を選ぶと、むしろ逆効果となってしまいますので注意して下さい。
この理由は、動物性食品に含まれる「リン脂質」も同時に避ける事になってしまうためです。
例えば、コレステロールゼロを謳っている食品の代表に、マヨネーズがあります。コレステロールゼロのマヨネーズには大きく分けて2種類あり、卵黄を使わず、豆乳や植物性の油脂を利用して作られたものと、卵黄からコレステロールのみを除去して作られたものがあります。
このうち、卵黄を使わずに植物性油脂などを使用して作られたマヨネーズでは、卵黄に本来含まれていた栄養が全く摂取出来ないため、オススメできません。
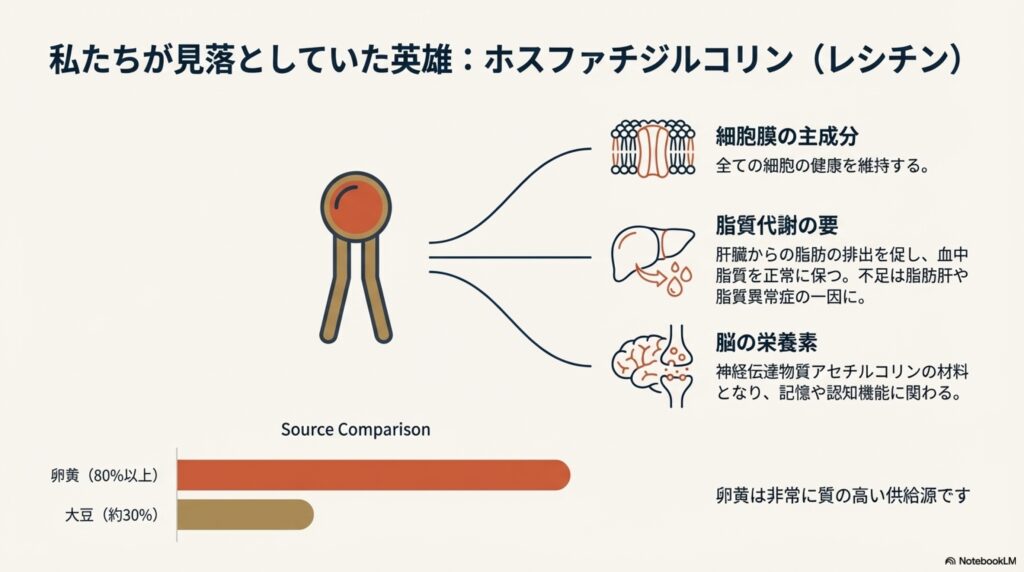
卵黄にはコレステロール以外にも、「リン脂質」と呼ばれる「ホスファチジルコリン」が多く含まれています。これは、いわゆる「レシチン」と呼ばれている成分で、水と油を馴染ませる乳化剤としても利用されています。
このホスファチジルコリン(レシチン)は体内で細胞膜の構成材料となるほか、神経伝達物質のアセチルコリンの材料になる、脂質の吸収や代謝を助ける、インスリン分泌に関わるなどの働きがあります。

卵黄にはこのホスファチジルコリン(PC)が80%以上含まれていて、食べ物の中でも特に優秀なレシチン(ホスファチジルコリン)の供給源です。
一方で、大豆にはホスファチジルコリンが30%ほどで、残りはホスファチジルエタノールアミン(PE)、ホスファチジルイノシトール(PI)、ホスファチジルセリン(PS)や、その他のリン脂質が含まれています。
このうち細胞膜を守るための材料として最も多く使われているリン脂質は「ホスファチジルコリン(PC)」で、細胞膜の構造と機能に無くてはならない物質です。私達の身体を構成している一つ一つの細胞を作るためには、タンパク質以外にも「コレステロール」と「ホスファチジルコリン」が必要です。
このレシチンは、血液中で中性脂肪やコレステロールなどを運ぶリポタンパク質の構成成分としても知られていいます。レシチンが不足すると、リポタンパク質が正しく形成されず、LDLコレステロールが血管に沈着したり、中性脂肪が蓄積する等、血中脂質に異常が見られるようになります。
加えて、レシチンは肝臓から脂肪の排泄を促進する働きがあるため、レシチンが不足すると肝臓に油が溜まりやすくなります。
この他、レシチン(ホスファチジルコリン)は、脳の神経伝達物質である「アセチルコリン」にコリンを共有する役割も担っています。コリンが不足してアセチルコリンが不足すると、記憶障害やアルツハイマー、ADHDなどの脳疾患障害の原因にもなると言われています。このように、レシチンは油の吸収や脂質代謝、脳の健康にも必要な栄養です。
このホスファチジルコリンは、卵黄に多く含まれているため、植物性油脂から作られたコレステロールゼロの食品では、ホスファチジルコリンの摂取量が低下してしまいます。
健康そうというイメージだけで、植物性の原料から作られたコレステロールゼロ食品を選ぶと、むしろリン脂質(ホスファチジルコリン)などの質的栄養欠損を招き、余計に脂質代謝が悪化、脂肪肝の亢進、インスリン抵抗性の亢進、これら代謝悪化に伴う中性脂肪(TG)やLDLコレステロールの上昇、HDLコレステロールの低下などを引き起こす原因になる可能性があります。
健康に良いと思って摂取していたコレステロールゼロの食品が、むしろ質的栄養欠損を助長し、逆に健康に良くない結果をもたらしてしまう可能性があるのです。
そのため、健康に良さそうというイメージだけでコレステロールゼロ食品を選ぶべきではありません。最初に解説したように、コレステロールの80%は糖質と脂質を材料に、肝臓で作られています。コレステロールが含まれている食べ物を食べても、体内のコレステロール値にはほぼ影響がありません。
高すぎるコレステロール値を正常化させるためには、糖と脂質の摂り過ぎを改め、エネルギーとしてしっかり利用出来る身体にしていく事が重要です。
卵などコレステロールが含まれている食品には、脂質代謝を助けてくれるリン脂質やタンパク質が多く含まれていますので、むしろ積極的に摂取するようにしましょう。
 ナンナン
ナンナンコレステロールゼロ食品って、逆に身体に良くないのか❗
 はる かおる
はる かおるそうそう。コレステロールが含まれている動物性食品には、他にもリン脂質や脂溶性ビタミンなど身体にとって有益な栄養も含まれているよ。コレステロールゼロ食品は、この貴重な栄養源を立つことに繋がってしまうんだ
運動習慣を取り入れる・筋肉をつけて体系を整える(サルコペニア肥満の予防・改善)
続いて、食事の改善と同時に取り組みたいのが、運動習慣です。高コレステロール血症や脂質異常症の原因には、サルコペニア肥満や筋肉量の低下が関わっていることがあります。
筋肉量が低下すると糖質や脂質をエネルギーとして利用しづらくなり、中性脂肪やコレステロールが上昇しやすくなります。また、筋肉量が低下すると内臓脂肪が付きやすくなったり太りやすくなったりします。
この筋肉は運動などで負荷を与えることではじめて鍛えられるため、糖代謝や脂質代謝の改善には運動習慣を取り入れることが大切です。

この運動は、ランニングなどの有酸素運動よりも、筋トレなどの無酸素運動がオススメです。筋肉は私達が摂った糖質や脂質をエネルギーとして消費する最大の臓器でもあるので、筋肉量を増やすことがエネルギーを効率よく消費できる体作りに繋がります。
この時行う筋トレは、太ももの筋肉や背中の筋肉など、身体の中でも特に大きな筋肉を鍛えてくと効率的です。スクワットやウェイトトレーニングなどは、太ももなど下半身の筋肉量アップが期待出来ます。ふくらはぎや背中の筋肉、胸の筋肉など、上半身もバランス良く鍛えていってください。
また、女性の場合はヨガ、ピラティスなど体幹(インナーマッスル)を鍛える運動もオススメです。ご自身の好みや、目指したい体型なども考慮して、運動する習慣を取り入れていきましょう。
この運動を行う場合は、先ほどの食事のアドバイスと違ってしっかり食べる事が重要です。運動時は、身体を動かすためのエネルギー源と、壊れた筋肉を修復するためのエネルギー源の両方が必要になります。
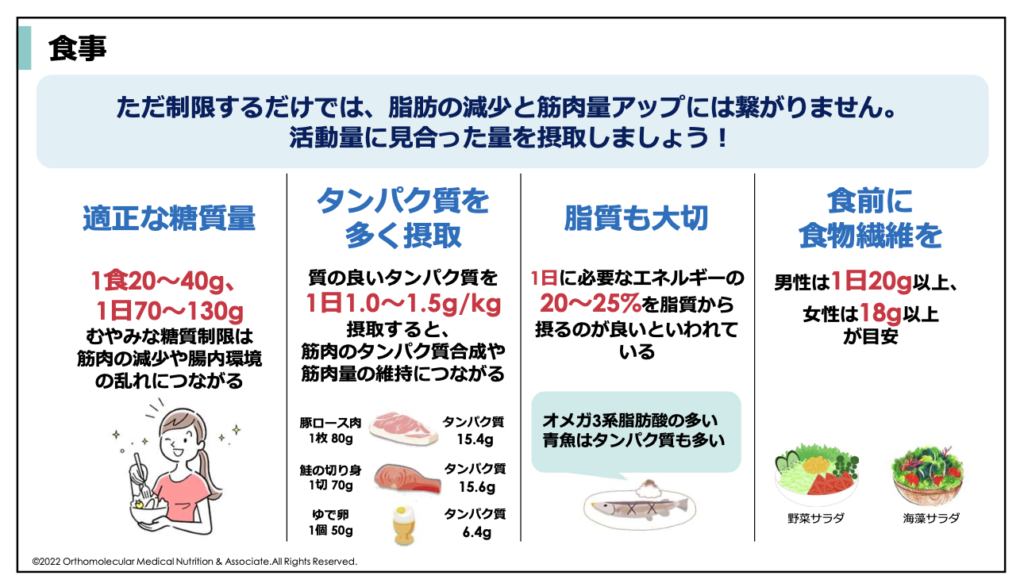
このエネルギー源となる食事が不足していると、筋力アップに繋がらず、脂肪の減少には繋がりません。活動量に見合った量を摂取するようにして下さい。
例えば、運動の前と後には、しっかりと炭水化物、タンパク質、脂質を摂取する等です。特に糖質はエネルギーとして使いやすいため、運動前には茶碗一杯(150g〜200g)程度のご飯をしっかり摂ることがポイントです。運動後も、バナナやリンゴなどの糖質を補給した方が良いですね。
この他、運動の前と後にはプロテインやアミノ酸を摂取する、DHA・EPAなどオメガ3系脂肪酸を含めた脂質もバランス良く摂取するようにして下さい。一日に必要なエネルギーの20%〜25%は脂質から摂るのが良いと言われています。
タンパク質については、体重あたり1.0g〜1.5kg程度が目安です。体重60kgの人なら、60g〜90gのタンパク質量が目安になります。100gのお肉にはおよそ15g〜20g程度のタンパク質が含まれていますので、食事と合わせて足りない分はプロテインを活用してみてください。
 ナンナン
ナンナン食事の見直しと運動かぁ・・・一番苦手かも💧
 はる かおる
はる かおる運動が苦手な人も多いね。でも、元気になったら活動しないと勿体ないし、健康になるのが目標なら今から運動して活動していくほうが良いと思うよ
適切な栄養摂取と積極的な抗酸化対策が鍵。食事と一緒に取り組みたい分子栄養学的アプローチ
続いて、食事や運動と一緒に取り組みたい分子栄養学的アプローチのご紹介です。脂質異常症やインスリン抵抗性、高コレステロール血症における分子栄養学的アプローチでは、薬のように数値を下げるために行うのでは無く、身体の機能を正常化するために栄養を補給します。

例えば、糖代謝・脂質代謝の改善には、運動・筋力アップが不可欠です。運動・筋力アップには栄養が必要で、そのためにサプリメントを摂取するという感じです。
また、小型化したLDLコレステロールはとても酸化されやすく、血管壁に溜まって動脈硬化のリスクを高めます。この小型化したLDLコレステロールをなるべく酸化させないためにも、積極的に抗酸化栄養を摂取する、食事から摂りにくいオメガ3系脂肪酸などをサプリメントで補うといった感じです。
分子栄養学的アプローチによって直接、中性脂肪値やコレステロール値を下げるわけではありませんので、ご注意ください。
今回は、分子栄養学的アプローチで用いる栄養素の種類が多いので、重要な一部を解説します。
ビタミンB群で糖質と脂質を肝臓でしっかり使えるようにする
私達が摂った糖質や脂質は、肝臓で代謝されることで初めてエネルギーとして利用することが出来ます。この代謝を正常に行うためには「ビタミンB群」が必要なため、ビタミンB群は特に重要な栄養素です。
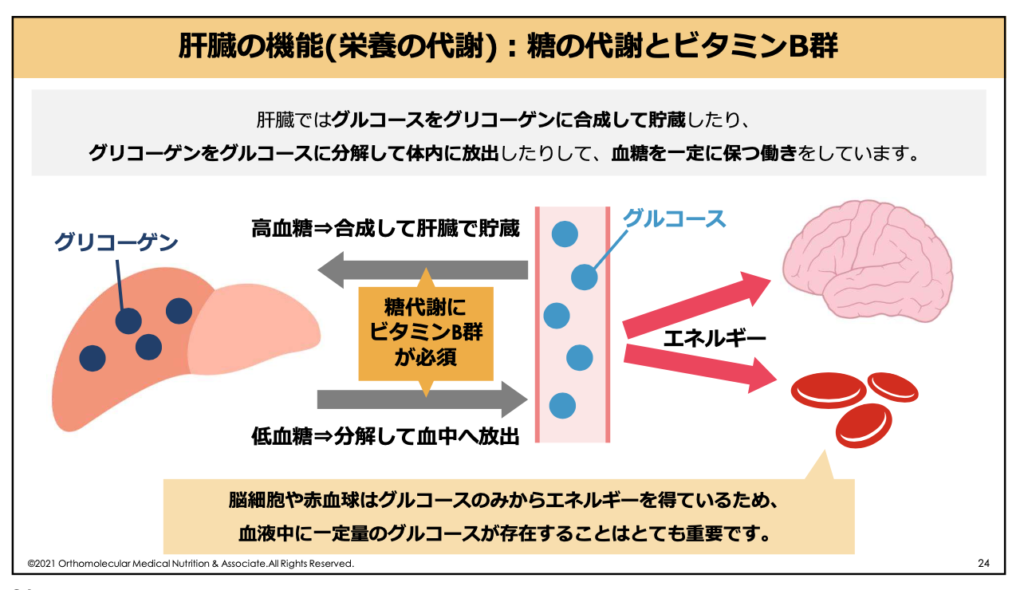
例えば、私達が食べた糖質(ブドウ糖)は、腸から吸収されて肝臓に運ばれます。運ばれてきたブドウ糖(グルコース)は、肝臓で貯蔵型の糖である「グリコーゲン」に合成して貯蔵したり、グリコーゲンをグルコースに分解して体内に放出したりして、血糖値を一定に保つ働きをしています。
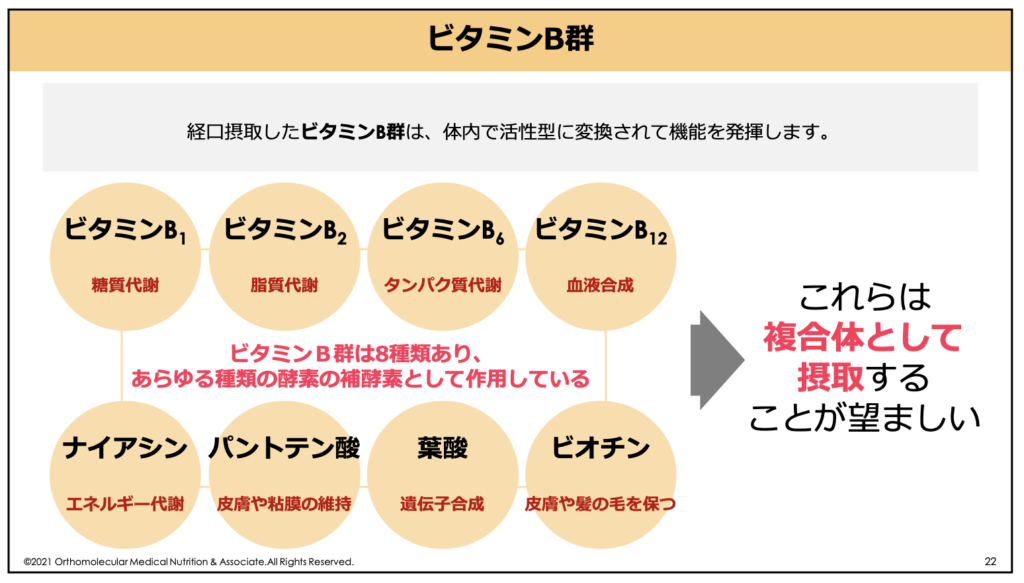
このグリコーゲンの合成や分解、グルコースをエネルギーとして利用するには「ビタミンB1」が必要です。また、中性脂肪や飽和脂肪酸など脂質ををエネルギーとして利用する際にも「ビタミンB2」や「ナイアシン」などが関わっています。
ビタミンB群には、ビタミンB1、ビタミンB2、ナイアシン、ビタミンB6、ビタミンB12、パントテン酸、葉酸、ビオチンの8種類があり、これらを総称して「ビタミンB群」と言います。
これらビタミンB群はお互いが助け合って働いているため、ビタミンB群(コンプレックス)として摂取するのがオススメです。
このビタミンB群を摂取する際には、他にも摂取したい栄養素があります。それが、「カルニチン」「核酸」「イノシトール」「ベタイン」です。
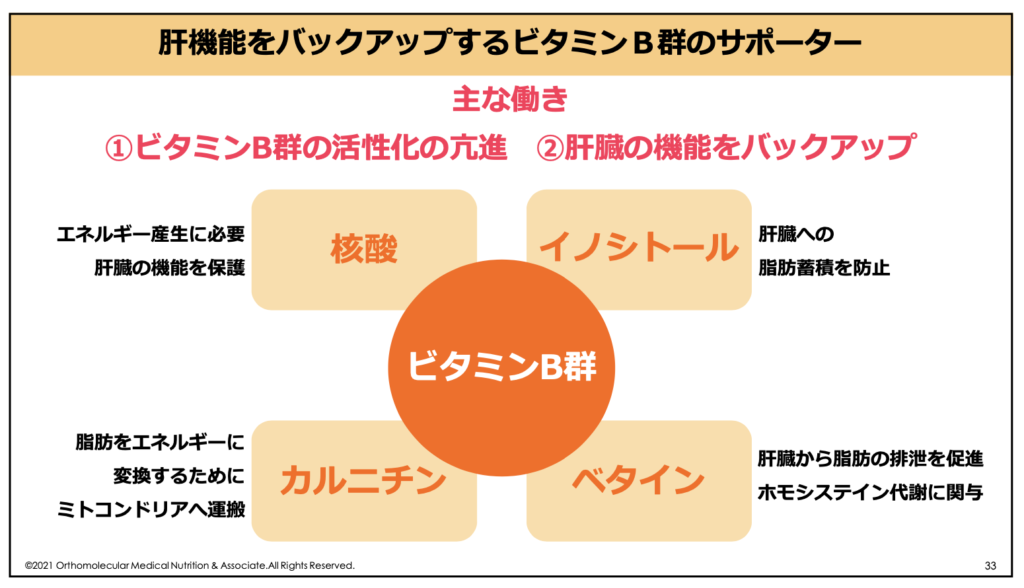
ビタミンB群と一緒に摂りたい栄養素
- カルニチン (脂質をミトコンドリアまで運んでエネルギーに変えるために必須)
- 核酸 (エネルギー産生に必要。肝臓の機能を保護)
- イノシトール (肝臓への脂肪蓄積を防止)
- ベタイン (肝臓から脂肪の排泄を促進。ホモシステイン代謝にも関与)
これらは脂質をエネルギーとして利用するために欠かせない栄養素であったり、ビタミンB群と共に肝機能をバックアップしてくれたりします。脂質代謝にも深く変わっている栄養素ですので、これらも一緒に摂るようにしましょう。
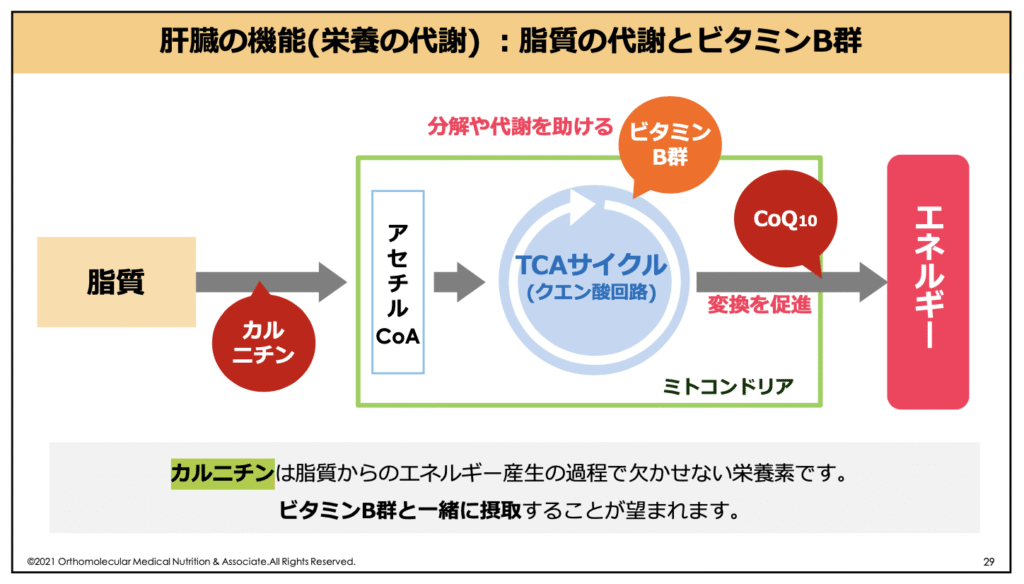
例えば、「カルニチン」は脂質をエネルギーとして利用するために必須の栄養素です。カルニチンは脂肪酸をミトコンドリアまで運ぶために必要で、カルニチンが無ければ脂質をエネルギーとして燃やせなくなってしまいます。
このカルニチンはアミノ酸由来の物質で、肉や魚(特に赤身肉)などにも含まれています。しかし、加齢や脂肪肝など肝臓機能の低下で不足しがちになるので、サプリメントなどで積極的に摂取したい栄養素の一つです。
この他、「核酸(DNA)」は、ビタミンB群の活性化に関与し、ビタミンB群と共にエネルギー産生に関わっています。核酸は肝臓でも合成されますが、0から合成するルート(デノボ合成)と、食事から摂取した核酸成分(プリン体)を元に合成するルート(サルベージ合成)があります。
0から合成するデノボ合成は非常に効率が悪く、肝臓にも負担がかかります。一方で、食事に含まれる核酸成分から合成するサルベージ合成では、もともと核酸として使われていた成分を再利用するため、効率よく合成することが可能です。
ビタミンB群の需要が高いときは、この核酸成分の需要も高まりますので、ビタミンB群とあわせて摂取していきましょう。
イノシトールは、ビタミンB様物質の一種で、肝臓への脂肪蓄積を防止してくれる働きがあります。ベタインにも肝臓から脂肪の排泄を促進する働きがあり、どちらも脂質代謝には欠かせない栄養素です。
これらも、ビタミンB群と助け合って働いていますので、ビタミンB群とあわせて摂取していって下さい。
DHA・EPAとビタミンEの同時摂取でコレステロールの酸化防止と脂肪酸バランスを改善
続いて、ビタミンEとDHA・EPAを同時摂取する重要性です。オメガ3系脂肪酸であるDHA・EPAには、脂質異常症を改善させたり、血圧を安定させて動脈硬化を防いだりする働きがあります。
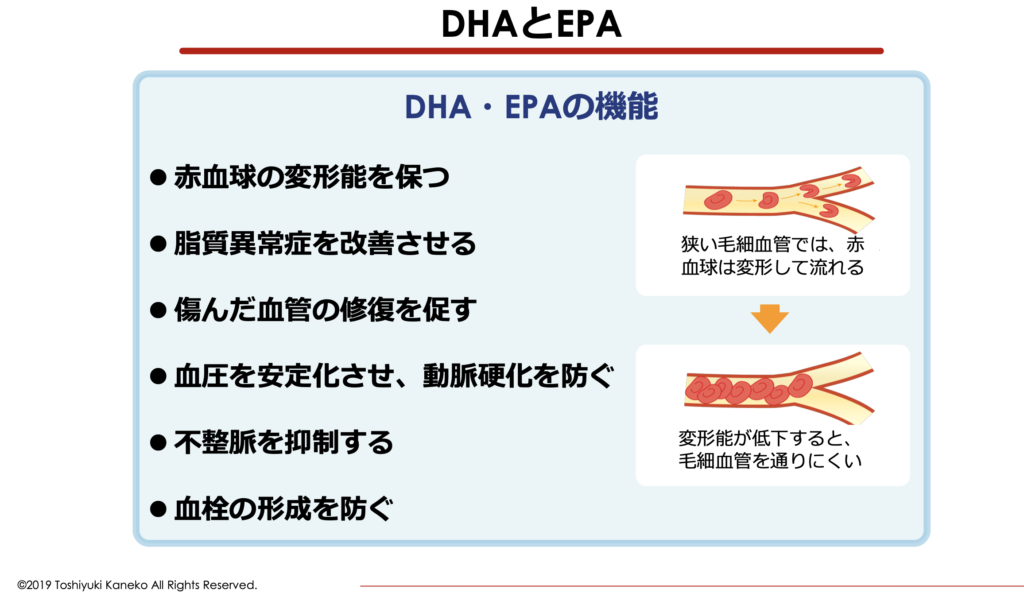
EPA・DHAの働き
- 赤血球の変形能を保つ
- 脂質異常症を改善させる
- 痛んだ血管の修復を促す
- 血圧を安定させ、動脈硬化を防ぐ
- 不整脈を抑制する
- 血栓の形成を防ぐ
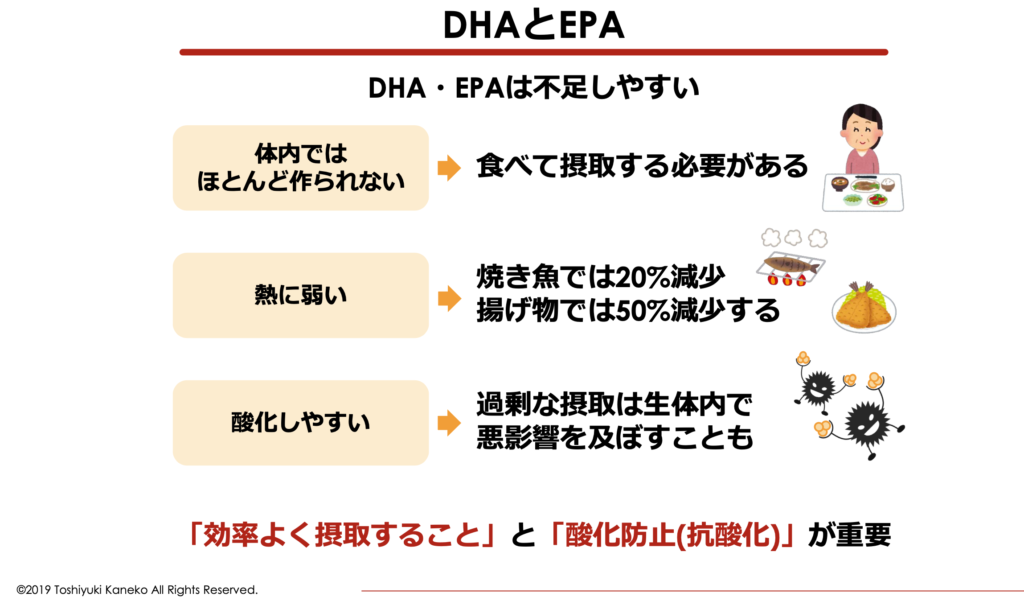
このDHA・EPAは、体内で合成することが出来ないため、必ず食事から摂取する必要があります。DHA・EPAはサンマやイワシ、アジなどの青魚に多く含まれていますが、現代の日本では魚を食べる機会も減ってきたため、不足しがちな栄養素になりました。
特に、現代の食生活では大豆油やコーン油などに含まれるオメガ6系脂肪酸(リノール酸)の摂取量が多くなっています。オメガ6系脂肪酸は、炎症を促進する働きもあることから、摂りすぎると炎症が促進されて動脈硬化のリスクも上昇してしまいます。
油は摂取バランスが重要で、オメガ3系脂肪酸とオメガ6系脂肪酸の理想的な摂取比率は1:2〜4(オメガ3:オメガ6)と言われています。このオメガ6系脂肪酸とオメガ3系脂肪酸の摂取バランスが崩れると動脈硬化が促進されるため、積極的なオメガ3系脂肪酸(DHA・EPA)の摂取がオススメです。
ただし、オメガ3系脂肪酸であるDHA・EPAは「熱」や「光」「酸素」にとても弱く、食事から摂取するのはとても難しい油です。例えば、DHA・EPAはサンマやアジなど魚に多く含まれていますが、焼き魚にするとおよそ20%減少、フライや揚げ物にすると50%も減少すると言われています。
また、光や酸素にとても弱く、酸素と反応してすぐに酸化・劣化してしまいます。この酸化・劣化した油を過剰に摂取してしまうと、むしろ健康に悪影響を及ぼすリスクを高めてしまうことがあります。
そのため、DHA・EPAを摂取する際は、「なるべく新鮮な状態」で「効率よく量を摂取すること」を意識することが重要です。
食事からでは新鮮な状態で摂取することが難しく、酸化もされやすいことから、質の良いサプリメントから摂取することがオススメです。質の良いサプリメントなら、新鮮な状態で、活効率よく摂取することが出来ます。
このサプリメントもピンキリで、中には質の悪い腐った油の状態になっているものもありますので、サプリメント選びには注意して下さい。特に、「魚臭さのあるDHA・EPAサプリメント」には要注意です。
DHA・EPAは酸化すると独特の「魚臭さ」が発生する事が知られています。逆に、新鮮な酸化していないDHA・EPAはニオイが少なく、色も透明に近い色をしています。
また、DHA・EPAの精製方法や製造管理体制などによってサプリメントの質も大きく変わります。大量生産・大量保管するものほど安価で販売されていますが、その分酸化・劣化している可能性が高くなります。一方で、少量頻回生産のものは価格が高くなる傾向にありますが、その分新鮮な状態を保つことが出来ます。
DHA・EPAのサプリメントを選ぶ際は、含有量だけに捕らわれず、製法や鮮度など見えない部分に特に気を遣って選ぶようにしましょう。
加えて、DHA・EPAサプリメントを摂取する際は、ビタミンEサプリメントの同時摂取がオススメです。ビタミンEには強力な抗酸化作用があり、活性酸素などからLDLコレステロールの酸化を抑制する働きがあります。
また、油の酸化を抑制する働きもあるため、DHA・EPAの酸化も抑えてくれます。
ビタミンEの働き
- 血管拡張、血流改善
- 不妊を防ぐ
- 利尿作用
- 抗酸化作用、炎症を抑える
- 脂質異常や脂肪肝を改善させる
- がんを予防する
- 認知機能の維持、神経を守る
- 歯周病を予防する

このビタミンEはベニバナ油やナッツ類、緑黄色野菜や大豆などに多く含まれ、食べ物からは比較的摂取しやすい栄養素です。ビタミンEはアーモンドなどにも多く含まれていることから、小腹が空いたときの補食としても人気があります。
しかし、ビタミンEは比較的「酸」や「熱」に強いという特徴があるものの、光や酸素には弱い栄養素です。ベニバナ油や大豆油、ナッツ類などは光が当たる環境で保存していると、ビタミンEが酸化・劣化してこれら食べ物に含まれている油も酸化・劣化しやすくなります。
そのため、保存環境や保存状態が特に重要です。ナッツ類や油などは、光や酸素に触れないよう、アルミなどで密閉されているものを選ぶ必要があります。価格の安いナッツ類などは、保存環境が悪く輸入時の長期輸送で酸化・劣化している可能性があることから、ビタミンEの摂取源としてはオススメできません。
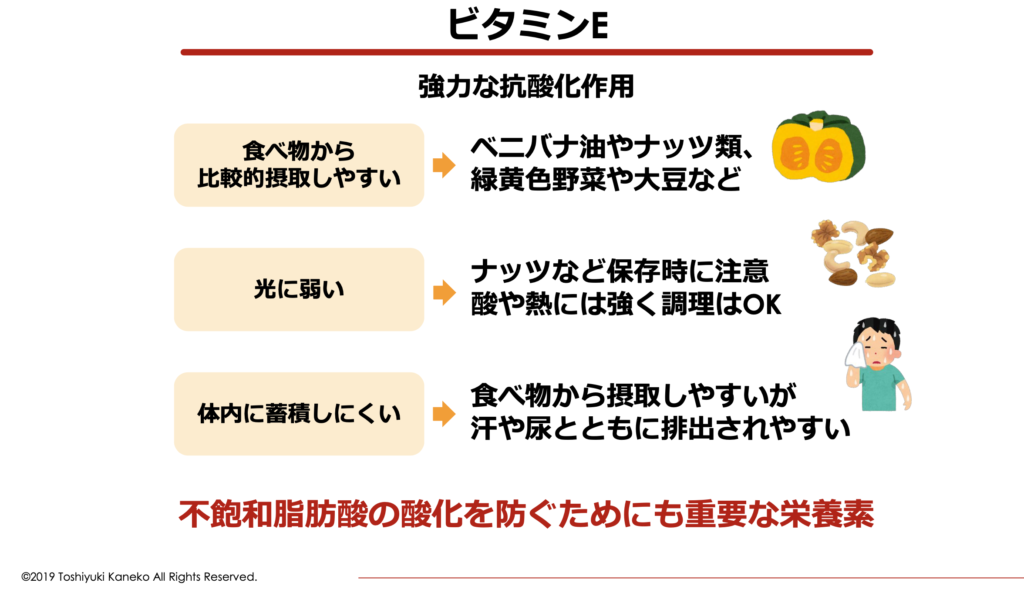
また、ビタミンEは汗や尿と共に排泄されやすいため、毎日十分な量のビタミンEを補給する必要があります。ビタミンEを新鮮な状態で、かつ十分な量を摂取することはなかなか難しいことから、サプリメントから摂取するのがオススメです。
ビタミンEのサプリメントであれば、ビタミンEを新鮮な状態で、効率よく摂取することが出来ます。このビタミンEサプリメントを選ぶ際は、「サプリメントの質」と「ミックストコフェロール・トコトリエノール」が配合されているものを選びましょう。
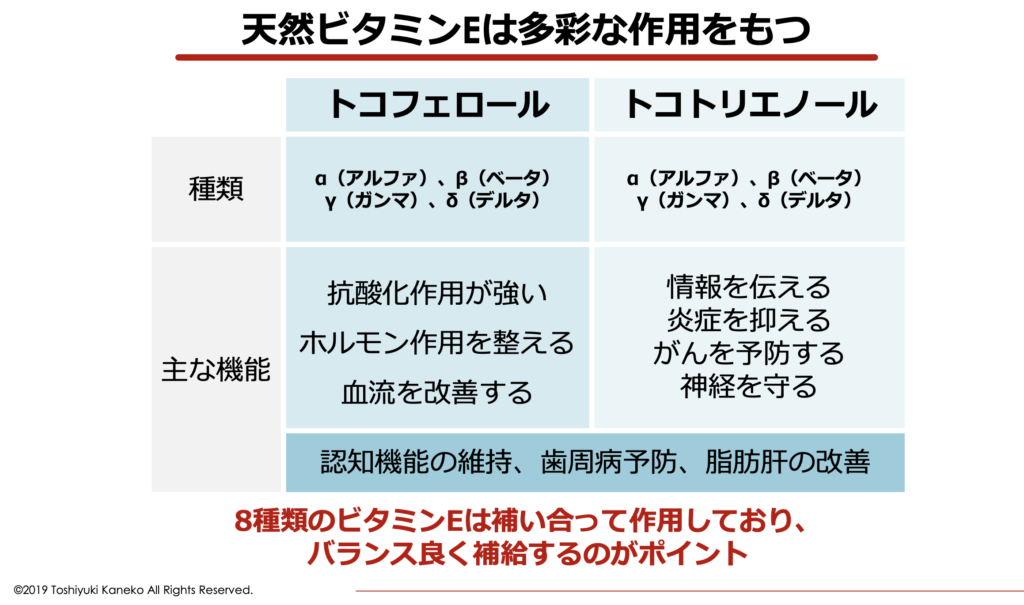
ビタミンEには、大きく分けて「トコフェロール」と「トコトリエノール」の2種類がありそれぞれに「α(アルファ)」「β(ベータ)」「γ(ガンマ)」「δ(デルタ)」の4種類、計8種類の同族体が存在しています。
トコフェロールは、抗酸化作用が強く、ホルモン作用を整える、血流を改善する働きがあり、速効性が高いという特徴があります。一方でトコトリエノールは、炎症を抑える、がんを予防する、神経を守る、情報を伝えるなどの働きがあり、トコフェロールに比べて持続力が高いという特徴があります。
これら8種類のビタミンEはお互い補い合って作用することから、トコフェロール・トコトリエノールはバランス良く摂取するのがポイントです。
ビタミンEのサプリメントの多くは「d-α-トコフェロール」や合成して作られた「dl-α-トコフェロール」しか配合されていないものが多く販売されています。このようなビタミンEサプリでは、本来のビタミンEの働きが期待出来ませんので注意して下さい。
ビタミンEサプリメントを選ぶ際は、これらトコフェロールやトコトリエノールがバランス良く配合されている「ミックストコフェロール」を選ぶのがオススメです。
このビタミンEとDHA・EPAの推奨摂取量としては、ビタミンEがd-αトコフェロールをベースとして一日に400IU以上、DHA・EPAは一日に1,000mg以上が目安になります。

もちろん、これはあくまで目安量で、人や状態によって更に多く摂取した方が良い場合があります。ご自身の身体にどれだけ必要かについては、オーソモレキュラー療法を受けて下さい。
積極的な抗酸化アプローチでコレステロールの酸化を抑制
更に積極的な分子栄養学的アプローチを行いたい場合は、積極的な抗酸化アプローチが行える抗酸化作用の相乗効果がある栄養素を同時摂取するのがオススメです。
抗酸化作用を持つ栄養素は、酸化した他の栄養素をもう一度働ける状態に還元することで相乗効果を発揮し、より効率的な抗酸化作用を促すことが出来ます。
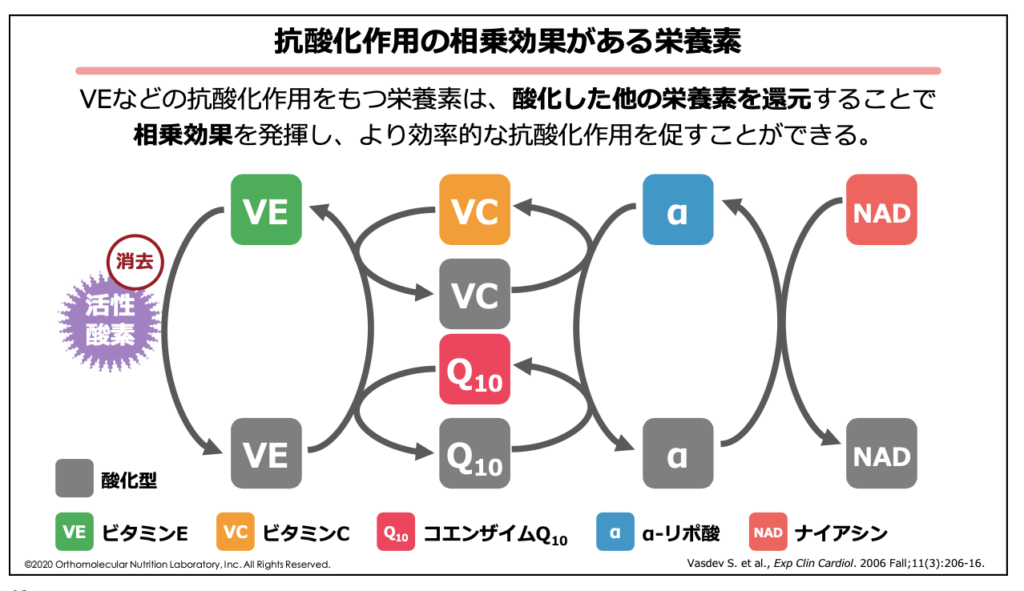
例えば、先ほど解説したビタミンEは、細胞膜に発生した活性酸素を消去することでその抗酸化作用を発揮し、同時にビタミンEとしての抗酸化作用は失われてしまいます。
この抗酸化作用を失ったビタミンEをもう一度働ける状態に還元してくれる栄養素が、「ビタミンC」や「コエンザイム10」などの抗酸化栄養素です。
ビタミンCやコエンザイムQ10は、ビタミンEを還元させることで自身の抗酸化力は失ってしまいますが、今度は「αリポ酸」が抗酸化力を失ったビタミンCやコエンザイムQ10をもう一度働ける状態に還元することで抗酸化力を取り戻すことが出来ます。
このように、抗酸化力を失った抗酸化栄養素をもう一度働ける状態に還元してくれる栄養素のネットワークを、「抗酸化ネットワーク」と言います。酸化LDLコレステロール対策など、積極的な抗酸化対策を行いたい場合は、この抗酸化ネットワークを意識して栄養素を補給することがポイントです。
特に、抗酸化ネットワークには「ビタミンE」「ビタミンC」「コエンザイムQ10」「αリポ酸」「ナイアシン」が関わっていることから、ビタミンEを摂取する際はこれらの栄養素も同時摂取するようにしてみて下さい。
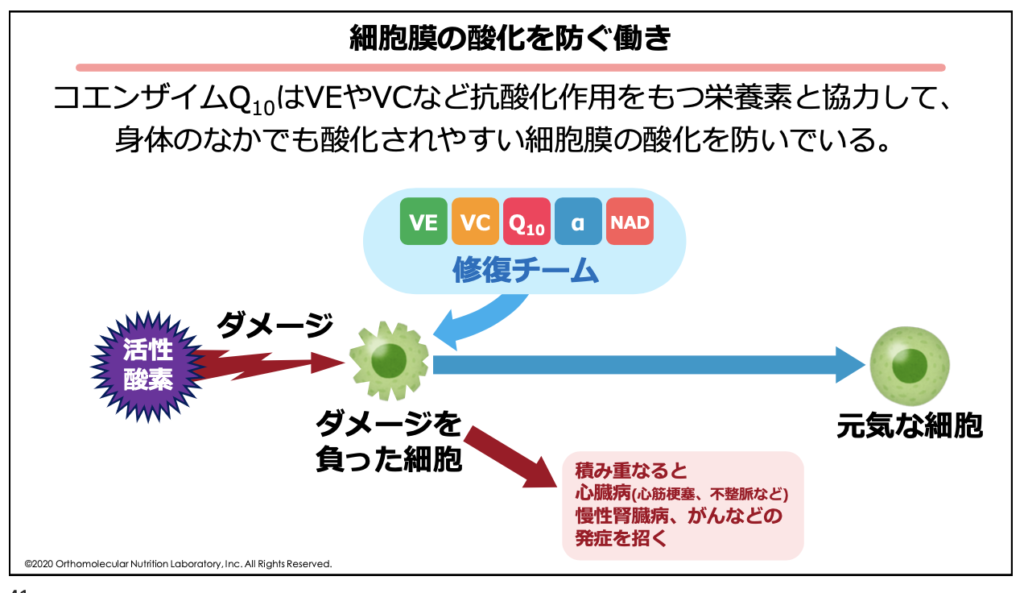
私達の身体を作っている細胞膜は、酸化されやすいオメガ3系脂肪酸(DHA・EPA)やオメガ6系脂肪酸、コレステロールなどから作られていて、特に酸化されやすい部分です。
抗酸化栄養は、身体の中でも特に酸化されやすい細胞膜に含まれる油を酸化から守ったり還元したりすることで、細胞膜を酸化から守ってくれます。この細胞膜を酸化から守ることが、動脈硬化の予防や改善にも繋がります。
以上の解説から、コレステロール・中性脂肪が高いときに行いたい基本的な分子栄養学的アプローチをまとめます。量が多いですが、オーソモレキュラー療法を受けるなどして必要に応じて行ってみて下さい。
コレステロール・中性脂肪が高い時に行いたい基本的な分子栄養学的アプローチ例(1日あたり)
- タンパク質(プロテイン) 20g〜40g 消化能力・需要に応じて調節
- ビタミンB群 VB1レベルで100mg〜
- ビタミンC 3,000mg〜
- ビタミンD 4,000IU〜8,000IU
- ビタミンA 10,000IU〜(マルチカロテノイド含む)
- ビタミンE 400IU〜(ミックストコフェロール・トコトリエノール)
- EPA・DHA 1,000mg〜
- グルタチオン
- イノシトール
- レシチン
- コエンザイムQ10 300mg〜
- αリポ酸
- プロバイオティクス(特に重要!)
- プレバイオティクス(特に重要!)
必要に応じて次も追加
- ヘム鉄 15mg〜45mg
- カルシウム 600mg〜
- マグネシウム 300mg〜600mg
- 亜鉛 15〜60mg
- イチョウ葉エキス
- カテキンエキス
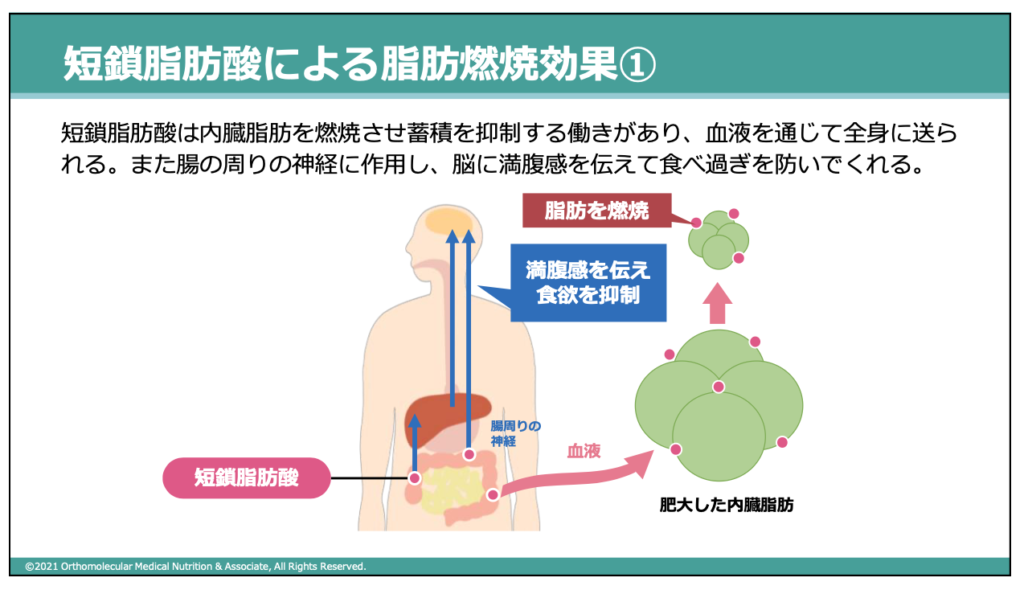
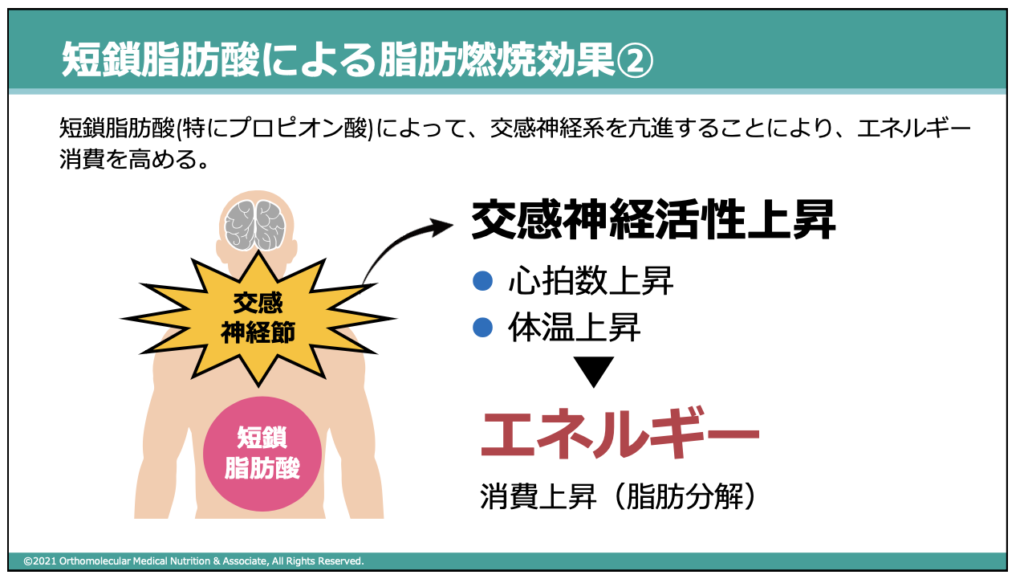
この記事では詳しく解説していませんが、コレステロール・中性脂肪が高いときには腸内環境を整えることも重要です。腸内には「短鎖脂肪酸」を産生してくれる酪酸菌や乳酸菌などの有用菌が存在し、この短鎖脂肪酸には脂肪燃焼効果や基礎代謝を上げてくれる働きがあります。
腸内には「悪玉菌」と「善玉菌」、そしてどっちつかずの「日和見菌」がいます。腸内環境を整える際には、善玉菌を増やして日和見菌を味方につけることがポイントです。
そのためには、有用菌である「酪酸菌」や「乳酸菌」などの「プロバイオティクス」と、有用菌のエサになる「プレバイオティクス(食物繊維)」を同時に摂取するようにしましょう。このプロバイオティクスとプレバイオティクスを同時に摂取することを、「シンバイオティクス」と言います。
特に現代の食生活では食物繊維の摂取量が不足しやすく、納豆など発酵食品の摂取量も減少している傾向にあります。中性脂肪やコレステロールが高いときには、積極的にシンバイオティクスを摂取してお腹の調子を整えることが重要になりますので、積極的に実践していってください。
 ナンナン
ナンナンタンパク質、ビタミンにミネラル、食物繊維かぁ・・・摂らないといけない栄養素がたくさんあるね💧
 はる かおる
はる かおるそうだね。状態にもよるけど、状態が悪いほど積極的な抗酸化アプローチが必要になるよ。食事では補えない栄養素も多いから、サプリメントを活用するのがオススメだね
コレステロールを下げる系のサプリメントに注意!
最後に、「コレステロールを下げる系のサプリメント」の注意点についてです。ドラッグストアやネット通販などでは、コレステロールを下げると謳うサプリメントや飲料などが販売されている事があります。
例えば、「紅麹サプリメント」等が有名ですよね。薬はなるべく使いたいくないけど、サプリメントなら安全そうなイメージがあります。
しかし、紅麹にはコレステロールを下げる成分「モナコリンK」が含まれていて、これは医薬品の「スタチン系薬剤(ロバスタチン)」と同一の成分です。
モナコリンKを大量に含む紅麹製品は、筋肉、肝臓、腎臓へのダメージなど、スタチン系薬剤と同様の潜在的副作用があります。

また、この記事でも解説したように、スタチン系薬剤はコレステロールの合成を阻害するため、ビタミンDやコエンザイムQ10の合成も阻害してしまいます。
そのため、「コレステロールを下げる系のサプリメント」には安易に手を出さないよう注意して下さい。
サプリメントで直接コレステロールを下げようとするのでは無く、糖質や脂質をエネルギーとして利用出来る身体作り、生活習慣、そして栄養状態を整える事が真のコレステロール対策になります。
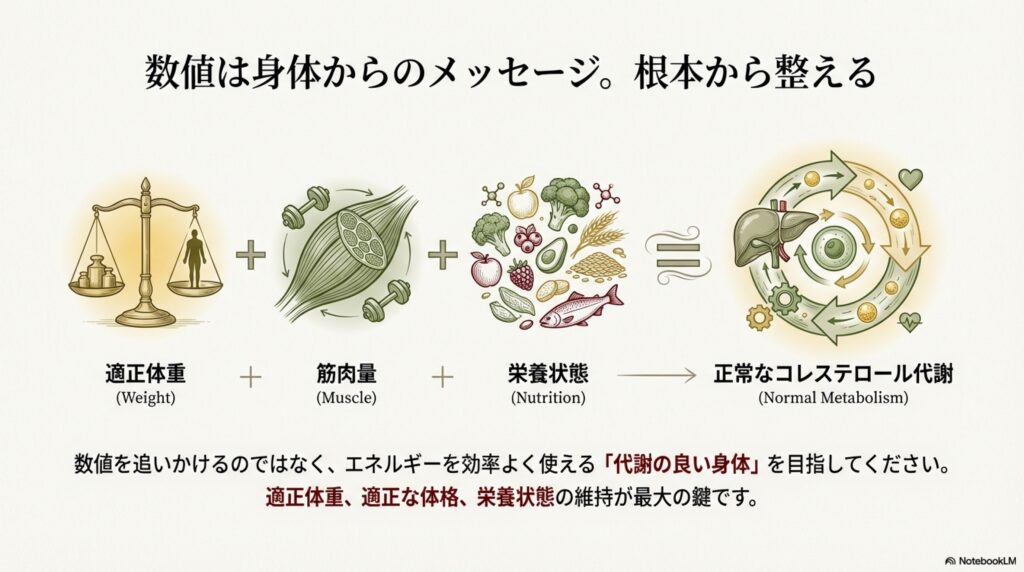
これには、「適正体重(体格)に整える」「筋肉量を増やす」「栄養状態を整える」ことが鍵です。単にコレステロールの数値を追いかけるのでは無く、糖質や脂質をエネルギーとして効率よく使える代謝の良い身体を目指してください。その結果として、コレステロール値や中性脂肪値も正常化してきます。
肥満や脂肪肝など隠れ肥満がある場合は、まず適切な運動とダイエット・減量を行う事が必要です。お腹が出ている状態でいくら薬やサプリメントでコレステロールの数値を下げても、根本解決にはなりません。お腹がポッコリ出ている方は、まずそのポッコリお腹をへこませる事を頑張りましょう。
この糖代謝・脂質代謝の改善、ダイエットや減量には、運動・筋力アップが不可欠です。運動・筋力アップを行うためには、身体を動かしたり身体を作るための栄養が必要になります。分子栄養学は、その身体作りのためにサプリメントを摂取するものです。
分子栄養学の実践ではすぐに結果は現れませんが、習慣として行えばいずれエネルギーを効率よく使える身体になっていきます。分子栄養学はの実践は中長期的に(ほぼ一生)取り組むものですので、結果を求めて安易にコレステロールを下げる系のサプリメントには手を出さないようご注意ください。
 ナンナン
ナンナン紅麹って・・・たしか前に大きな事件があったよね💧
 はる かおる
はる かおる確かに、大きな事件があったね。紅麹はスタチンを含むサプリメントだから、スタチンの服薬が必要な状態ならスタチンを処方して貰った方がはるかに安全だよ。サプリメントを選ぶときは、余計な成分が混ざっていないかなど、きちんと検査された質の高いサプリメントを選ぶのが良いね
コレステロール値が上昇する原因は人それぞれ。分子栄養学実践の際は必ずオーソモレキュラー療法を受けましょう。
コレステロール値や中性脂肪値が増加する背景には、糖質や脂質の摂り過ぎ以外にも、インスリン抵抗性や肥満・隠れ肥満、筋肉量の低下などが関係しています。また、この他にもタンパク質不足や甲状腺機能低下、消化器系疾患、肝臓や腎臓の状態など様々な疾病が複雑に絡み合っていることも多くあります。
そのため、単にサプリメントを補給するのでは無く、これら状態や原因を検査で洗い出し、その人に合ったアプローチを行っていく事が何よりも重要です。その為には、栄養状態や疾病の状態を知ることが出来る「オーソモレキュラー療法」の血液検査を受けてみましょう。
オーソモレキュラー療法では、68項目にも及ぶ血液検査項目に加え、消化吸収能の状態やピロリ菌感染の有無、甲状腺の検査、副腎疲労や短鎖脂肪酸検査、リーキーガット症候群検査などを必要に応じて組み合わせて行う事が出来ます。
複数の検査を組み合わせることによってより詳しく状態を知ることができ、あなたの栄養不足の根本原因がどこから来ているのかが分かります。また、検査結果はレポートにまとめられ、どんな栄養素をどれくらい摂ったら良いかの詳しいアドバイスも受けられます。




このような情報を元に、あなたに合わせたアプローチを行っていきましょう。
サプリメントには様々な働きがありますが、あくまで「栄養素」であり、体内で利用されなければ意味がありません。栄養素をしっかりと吸収・利用するためには、肝臓の状態や消化器の状態、甲状腺の状態など様々な臓器の働きが必要です。この臓器の働きや栄養の需要は人それぞれ異なりますので、ご自身に必要なアプローチについては、是非オーソモレキュラー療法の検査を受けてみて下さい。
オーソモレキュラー療法の詳細については、下記ページからご覧頂けます。
また、検査をご希望の方は、上記リンクか記事最後尾のプロフィールに記載されている「オーソモレキュラー療法申し込みページ」からご相談下さい。検査に必要な手続きなどをご案内致します。
分子栄養学の実践は必ず分子栄養学実践専用サプリメントをご使用下さい!
オーソモレキュラー療法では、血液検査や各種検査の結果に応じて分子栄養学実践専用に設計されたサプリメントで栄養アプローチをしていきます。
分子栄養学実践専用サプリメントとは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。また、原材料には天然由来の生体内物質が使用されていたり、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
そのため、分子栄養学実践専用サプリメントは、市販されているサプリメントや海外サプリメントと比べて非常に高価となっています。
しかし中には、「市販されているサプリメントや海外サプリメントを利用して実践したい」と思っている方も多いかもしれません。市販されているサプリメントや海外サプリメントは、分子栄養学実践専用サプリメントと比べて非常に安価です。
ですが、市販されているサプリメント海外サプリメントなどで販売されているサプリメントで分子栄養学を実践をするのはオススメしません。
市販されているサプリメントや海外サプリメントでは、そもそも消化吸収能が低下した方や病態を抱えた方が摂取するようには設計されておらず、胃や腸でも全く溶けない粗悪品も流通しています。

また、原材料に人工的に加工されたものや合成されたもの、天然界には存在しない化学構造のものなどが使われていることもあり、これらを大量に摂取することはむしろ生体内の分子を乱してしまうことにも繋がります。
加えて、栄養素が酸化・劣化して効力を失っているものや、そもそも有効成分自体が殆ど含まれていないものなどもあります。このことから、市販されているサプリメントや海外サプリメントを使って分子栄養学を実践することはオススメしていません。
分子栄養学を実践する際は、このようなサプリメントの善し悪しを学ぶことも非常に重要です。分子栄養学実践専用サプリメントと海外サプリメントなど一般的なサプリメントの違いについては、下記の記事を参考にして下さい。

そして、分子栄養学・オーソモレキュラー療法を実践する際は必ず「分子栄養学実践専用サプリメント」を使用しましょう。
サプリメントは、きちんと消化吸収・利用されて初めて意味があります。分子栄養学実践専用サプリメントでは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。
また、分子栄養学では一般的な量よりも遙かに多くの栄養素を摂取します。この時、栄養素同士が反応して効力を失ってしまったら意味がありません。分子栄養学実践専用サプリメントでは、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
このことから、分子栄養学を実践する際は、必ず分子栄養学実践専用サプリメントを用いるようにして下さい。
 ナンナン
ナンナンサプリメントは何を選んでもいいわけじゃないのか❗
 はる かおる
はる かおるそうだよ、サプリメントは同じように見えてもその中身や設計や全く異なっているんだ。質の悪いサプリメントを使うと逆効果になるから、分子栄養学を実践する際は必ず分子栄養学実践専用に作られた作られたサプリメントでしっかりアプローチしてね
「コレステロール値が高い」と言われた方へ。40・50代からはじめたい分子栄養学的コレステロール対策まとめ

以上が、40・50代からはじめたい分子栄養学的コレステロール対策についてでした。
40代〜50代になると、健康診断や人間ドックなどでコレステロールの値で引っかかることが多くなります。コレステロール値が高くなると、動脈硬化のリスクがあるとされ、すぐに薬で下げようとしてしまうことがあります。
しかし、コレステロールは私達の身体を作る無くてはならない物質で、ホルモンの材料になったり脂質の吸収を助ける胆汁酸の材料になったり、細胞膜を作る材料になったり、ビタミンDやコエンザイムQ10の合成経路と同じ経路で合成されています。
コレステロールを薬で下げてしまうと、これら働きも十分に行えなくなってしまいます。そのため、安易に薬で下げるのではなく、コレステロールを余分に作らせない事と、余分なコレステロールの排泄を促すこと、そしてコレステロールを酸化させないことが重要です。食生活に問題がある場合は、糖質や脂質、アルコールの摂り過ぎを改め、食生活と栄養状態の改善、運動習慣を取り入れていきましょう。
他にも、コレステロール値や中性脂肪が上昇する原因として、脂肪肝やインスリン抵抗性、甲状腺機能低下や栄養不足など様々な原因が関わっていることがあります。人によって原因が異なりますので、ご自身に合った分子栄養学的アプローチを行うようにして下さい。
分子栄養学やオーソモレキュラー療法というと単にサプリメントを飲むだけの療法だと思われがちですが、サプリメントの摂取だけで病気を治す療法ではありません。食生活や栄養状態の改善、運動習慣などを行う事によって、身体の機能を根本から整えていくための療法です。
今回の記事でご紹介した分子栄養学的アプローチは、あくまで目安ですので、ご自身にあった分子栄養学的アプローチについてはオーソモレキュラー療法を受けて下さい。
オーソモレキュラー療法の申し込み方法については、オーソモレキュラー療法・無料栄養相談申し込みページ で詳しくご案内しております。ご興味ある方は是非こちらもご覧下さい。





















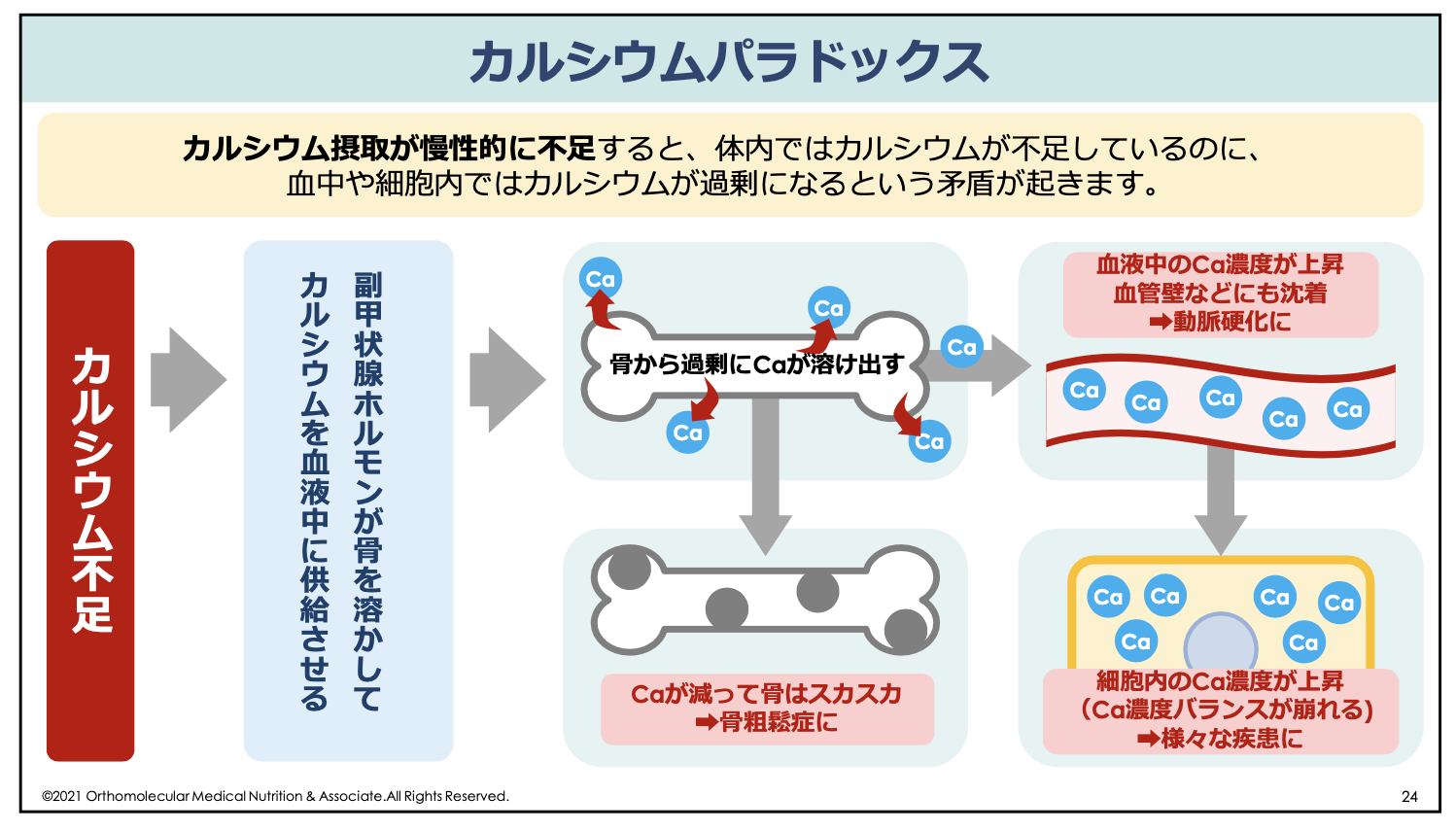





コメント