ビタミンKとは? ビタミンKの種類と働き、代謝の基本について分子栄養学的観点から解説

「骨が脆くなったと感じる」「血圧が高い」「血糖値が高い」「認知機能が低下してきていると感じる」「血がなかなか止まりにくい」などの症状は、もしかしたらビタミンK不足が原因かもしれません。ビタミンKは骨を強くする栄養素と言われていますが、それ以外にも脳神経細胞の保護や血糖値のコントロールなど様々な健康と関係しています。
ビタミンKが不足すると、骨粗しょう症を始めとした骨の異常を引き起こす以外にも、認知症や高血圧、糖尿病など様々な不調へと繋がってしまう原因です。
今回は、このビタミンKの基本についてと、ビタミンKがどのように吸収・代謝されているのか、ビタミンK不足に対する分子栄養学的アプローチを解説します。
 ナンナン
ナンナンイタタ・・・💧 最近、骨折しちゃって病院に行ったんだよね。そしたら、骨粗しょう症が進んでるって言われちゃった💧
 はる かおる
はる かおるあらら・・・年齢を重ねていくと骨粗しょう症になりやすくなるね。
 ナンナン
ナンナンうん・・・、なんかビタミンKが不足してるんだって。だから、ビタミンKのお薬飲んで様子見ることにするよ
 はる かおる
はる かおるちょっと待った❗ 骨粗しょう症は単にビタミンK製剤を飲んでいるだけでは良くならないよ。アプローチがそれだけだと、むしろ骨粗しょう症が進行してしまうリスクがあるんだ
 ナンナン
ナンナンえっそうなの❗❓ 病院のお薬を飲んでいれば、骨粗しょう症は治るんじゃないの❓❓
 はる かおる
はる かおるそう思われていることが多いけど、実はそうじゃないんだ。ビタミンKは骨粗しょう症に関わっているけど、骨を作るためにはビタミンK以外にもカルシウムやマグネシウム、タンパク質やヘム鉄などその他の栄養が必要になるんだ。だから、ビタミンKを単体で飲んでも殆ど意味が無いよ
 ナンナン
ナンナンビタミンK単体が、意味ない❓❓
 はる かおる
はる かおるそう。ただ薬を飲んでいるだけでは骨粗しょう症は改善出来ないんだ。ビタミンKの働きについて、詳しく解説してあげるね。
\この記事の解説動画はこちら/
ビタミンKとは?
ビタミンKは、脂溶性ビタミンの一種で、止血(血液凝固)に必須の因子として発見されたビタミンです。ビタミンKには骨量を維持する作用の他、動脈硬化を予防する作用もあります。この他、遺伝子に対する作用でも注目されています。
ビタミンKの発見は、1929年にデンマークの生化学者ヘンリック・ダム(Henrik Dam)が行った実験に遡ります。 彼は、コレステロールを取り除いた特殊なエサで鶏を飼育すると、鶏の皮下や筋肉から自然に出血し、止まらなくなる(血液凝固の遅延)現象を発見しました。
その後、この出血傾向はビタミンAやD、Cなどを与えても治りませんでしたが、豚の肝臓や麻の実、緑葉野菜から抽出した「未知の脂溶性(油に溶ける)物質」を与えることで完全に回復することが分かりました。
この未知の物質こそが、新しいビタミンKという物質です。ヘンリック・ダムは、ドイツ語で「血液凝固」を意味する「Koagulation」の頭文字をとって、この物質を「ビタミンK」と名付けました。この功績により、ダムは1943年にノーベル生理学・医学賞を受賞しています。1
このビタミンKは、1930年代の発見から長らくの間、「血液凝固(止血)に必須の因子」としてのみ認識されていました。 しかし、1970年代に骨のタンパク質(オステオカルシン)が発見されたことを皮切りに、ビタミンKの評価は劇的に変化していきます。
- ビタミンKの働き①「血液凝固」: 肝臓で働き、出血を止める生命維持の要としての働き。
- ビタミンKの働き②「骨と血管の保護」: 骨にカルシウムを定着させて骨量を維持し、同時に血管へのカルシウム沈着(石灰化)を防いで動脈硬化を予防する、カルシウムの交通整理役としての働き。
- ビタミンKの働き③「遺伝子への作用と抗酸化」: 細胞の核内に入り込んで遺伝子のスイッチを操作し、さらに細胞膜そのものを強力な抗酸化作用でサビから守る、究極のアンチエイジング機能としての働き。
現在では、これら多様な働きがパズルのように組み合わさり、私たちの全身の健康を支えていることが分かっています。
構造の違いで変わる!ビタミンKの「イソプレン単位」とは?
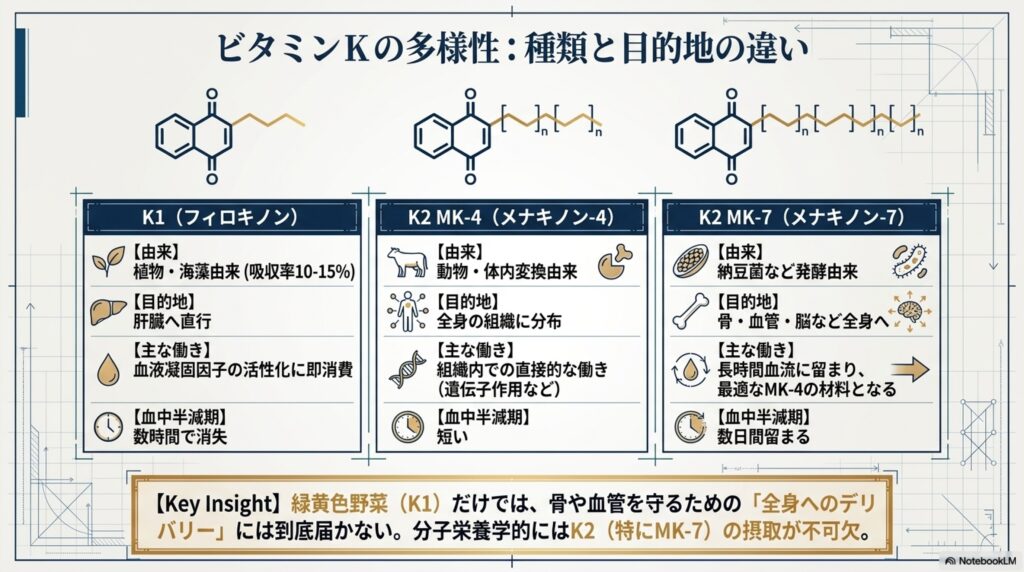
「ビタミンK」と一言で言っても、実は単一の物質ではありません。基本となる共通の骨格(ナフトキノン骨格)に、どのような「しっぽ(側鎖)」がついているかによって、いくつかの種類に分類されます。
すべてのビタミンKは、機能の心臓部である「2-メチル-1,4-ナフトキノン環」という共通構造を持っています。異なるのは、そこから伸びる側鎖の形と長さです。この側鎖の形と長さによって、いくつかの種類に分類されています。
主に食品に含まれているビタミンKや、サプリメントや医薬品に使われているビタミンKには、「ビタミンK1」と「ビタミンK2」の2種類があります。
- ビタミンK1(フィロキノン): 植物の葉緑体で作られるビタミンKです。フィチル基という側鎖を持ち、ほうれん草やブロッコリーなどの緑黄色野菜や海藻類に多く含まれます。主に肝臓に運ばれ、血液凝固因子の活性化に素早く使われます。
- ビタミンK2(メナキノン類): 主に微生物や動物の体内で作られるビタミンKです。納豆に非常に多く含まれるほか、チーズなどの発酵食品、あるいは動物の肝臓に含まれます。ヒトの腸内細菌によっても合成されます。側鎖が「イソプレン(イソプレノイド)」という化学構造の連続した単位で構成されているのが特徴です。このイソプレン単位がいくつ連なっているか(長さ)によって、さらに細かく「メナキノン-4(MK-4)」や「メナキノン-7(MK-7)」などに分類されます。
- MK-4: 動物の体内(脳、膵臓、唾液腺など)で合成され、組織に広く分布します。病院で骨粗鬆症の薬として処方されるのもこの形態です。
- MK-7: イソプレン単位が7つ連なった長い側鎖を持ちます。納豆菌などの微生物によって作られ、血中での半減期が長く(長持ちする)、骨や血管にしっかりと届くのが特徴です。
- ビタミンK3(メナジオン): 側鎖を持たない人工合成されたビタミンKです。体内でMK-4に変換されて働きますが、大量摂取による毒性(溶血性貧血など)が報告されているため、現在では人間用のサプリメントや医薬品には使用されていません。
ビタミンKの種類とビタミンKが多く含まれる食品
| ビタミンK1が多く含まれている食品 | |
|---|---|
| あまのり ほしのり 1枚:2g ……2,600㎍ いわのり 素干し 1枚:3g ……1,700㎍ カットわかめ 乾 1人分:10g ……1,600㎍ あまのり 味付けのり 1人分:3g ……650㎍ ほしひじき ステンレス釜・鉄釜 乾 大さじ1:2g ……580㎍ | パセリ 葉 生 1枝:15g ……850㎍ しそ 葉 生 10枚:7g ……690㎍ モロヘイヤ 茎葉 生 1束:100g ……640㎍ バジル 葉 生 1枝:5g ……440㎍ かぶ 葉 生 1個:80g ……340㎍ ほうれんそう 葉 通年平均 生 1株:20g ……270㎍ |
| ビタミンK2(MK-4)が多く含まれる食品 | ビタミンK2(MK-7)が多く含まれる食品 |
|---|---|
| とりもも皮生 1枚:30~40g ……120㎍ とりむね皮生 1枚:30~40g ……110㎍ とり心臓(ハツ)生 1個:15~20g ……51㎍ 若鶏手羽さき皮つき生 1本(骨付き):60g ……45㎍ 若鶏手羽もと皮つき生 1本(骨付き):45~60g ……39㎍ 若鶏もも皮つき生 1枚:200~300g ……29㎍ 卵黄生 1個:16g ……39㎍ 全卵生 1個(Mサイズ):60g ……12㎍ 卵白 生 1個:35g ……1㎍ | 挽きわり納豆 1パック:30~50g ……930㎍ 糸引き納豆 1パック:30~50g……870㎍ |
【分子栄養学的ポイント】含有量の比較と摂取のコツ
脂溶性を活かした調理法 MK-4、MK-7ともに脂溶性ビタミンです。レバーを炒めたり、卵を調理したりする際は、良質な油(オリーブオイルやバターなど)と一緒に摂取することで、吸収率をさらに高めることができます。
納豆の圧倒的なパワー 食品100gあたりのビタミンK2(主にMK-7)含有量を比較すると、納豆は約900〜1000μgと、2位以下の食品(チーズやレバーなど、数十μg程度)を大きく引き離しています。日本人が欧米人に比べて骨粗鬆症や血管石灰化のリスクが一部低いとされる背景には、この「納豆を食べる習慣」があると考えられています。
「MK-4」は動物による変換産物 MK-4は、牛や鶏が食べた牧草(K1)を体内で変換したものです。そのため、放牧で育った動物(グラスフェッド)の肉、卵、乳製品の方が、穀物飼育の動物よりもビタミンK2の含有量が高くなる傾向があります。
植物性(ビタミンK1)からの摂取が「非効率」な3つの理由
ビタミンKは大豆や緑黄色野菜、海藻類にも多く含まれています。そのため、ビタミンKが多く含まれている食品として、ブロッコリーなどの緑黄色野菜や海苔などの海藻類、植物性油なども紹介されていることが一般的です。
しかし、これら緑黄色野菜や海藻類に含まれているビタミンKは、「ビタミンK1(フィロキノン)」という形のため、分子栄養学の実践においては積極的な摂取を推奨していません。その理由は、次の3つです。
吸収率の壁(バイオアベイラビリティの低さ)
海藻や緑黄色野菜に含まれるビタミンK1は、植物の細胞内(葉緑体など)に硬く結合しています。そのため、そのまま食べても腸での吸収率が低く、一般的に10〜15%程度しか体内に吸収されないと言われています(油と一緒に調理すると吸収率は上がります)。 一方、サプリメントや動物性食品、納豆などに含まれるビタミンK2は、細胞に縛られていないため、はるかに高い効率で腸から吸収されます。23
体内での「目的地(アドレス)」が違う
ここが最も重要なポイントですが、ビタミンK1とK2では腸から吸収された後、向かう場所(利用される目的)が異なります。そのため、分子栄養学の実践で求められるビタミンKとしての働きは期待出来ません。
- ビタミンK1の目的地=「肝臓」: K1はまっすぐに肝臓へと運ばれ、ほぼ全量が「血液を固めるため(血液凝固因子の活性化)」に消費されてしまいます。血中からすぐに消えてしまうため、骨や血管にはほとんど届きません。4
- ビタミンK2の目的地=「全身の組織」: K2(特にMK-7)は血液中に長く留まる性質があり、肝臓を通り抜けて、骨、血管、脳などの全身の組織へしっかりと送り届けられます。5
体内での「変換効率」に限界がある
人間の体には、ビタミンK1をビタミンK2(MK-4)に変換する酵素(UBIAD1)が組織内に備わっており、摂取したビタミンK1はビタミンK2(MK-4)に変換して利用しています。6
しかし、この変換能力には限界があり、年齢とともに低下するとも言われています。ビタミン K1が肝臓で大量に消費されてしまう上、わずかに全身に回ったK1を自力でMK-4に変換するのを期待している状態では、オステオカルシン(骨の接着剤)やMGP(血管の石灰化ストッパー)を十分に活性化させるだけの量には到底届きません。
このことから、緑黄色野菜や海藻類にビタミンKが多く含まれていても、これらの摂取によって分子栄養学を実践することは非常に難しく、非推奨です。ビタミンKを摂取する際は、より効率の良いMK7からの摂取を推奨しています。
ビタミンKの吸収と排泄
脂溶性であるビタミンKは、食事中の脂質とともに胆汁酸の働きによって腸から吸収され、キロミクロンに取り込まれてリンパ管経由で肝臓や各組織へと運ばれます。他の脂溶性ビタミン(A, D, E)と比較して体内での蓄積性が低く、比較的早く代謝・排泄されるのが特徴です。そのため、毎日の食事から継続的に摂取することが重要になります。
この時、植物性食品に含まれるビタミンK1や、動物性食品に含まれるビタミンK2(MK-4)、納豆など発酵食品に含まれるビタミンK2(MK-7)では、体内での動態や働きが異なります。ビタミンKについて理解を深めるためには、この違いをよく学ぶことが大切です。
具体的には、食事から摂取されたビタミンK(K1やK2)は、小腸(主に空腸から回腸)で吸収されます。 ビタミンKは脂溶性であるため、吸収されるには脂質の消化と同じ過程を踏む事が必要です。
脂質や脂溶性ビタミンの消化・吸収過程では、胆嚢(たんのう)から分泌される「胆汁酸」と、膵臓から分泌される消化酵素が混ざり合い、「ミセル」という微小な粒子になることで、初めて腸の粘膜(腸細胞)に取り込まれます。
ミセルとは、本来混ざり合わない水と油を馴染ませるための「乳化」と呼ばれる現象です。イメージとしては、「マヨネーズ」や「化粧落とし」を想像していただくとわかりやすいかと思います。
血管は水分が多く、脂質や脂溶性ビタミンはそのままでは血液と馴染まず、運ぶ事が出来ません。これをミセル化(乳化)させ、微小な粒子にすることで、腸の粘膜から吸収出来るようになります。
腸細胞に取り込まれたビタミンKは、「キロミクロン」という脂質の運び屋(リポタンパク質)に乗せられ、リンパ管を通って血液中に合流し、まずは肝臓へと運ばれます。
肝臓での「仕分け」と全身への輸送(K1とMK-7の違い)
肝臓に到着したビタミンKは、ビタミンKの種類によって大きく道が分かれます。まず、植物性食品に多く含まれるビタミンK1の場合、肝臓に届いたK1の多くは、肝臓内で「血液凝固因子の活性化(γ-カルボキシ化)」のために素早く消費されます。血液中に再び放出される量は少なく、半減期(血中から半分消えるまでの時間)も数時間と非常に短いため、骨や血管などの全身の組織にはほとんど届きません。
一方、納豆などに含まれるMK-7は、肝臓でVLDL(超低密度リポタンパク質)やLDLコレステロールに詰め直され、再び血液中へと放出されます。MK-7は血中に数日間(半減期が長い)留まる性質があるため、血流に乗って骨、血管壁、脳、膵臓など、全身のターゲット組織へと効率よく運ばれていきます。
【最重要】組織内で起こる「MK-4への変換」と必須酵素『UBIAD1』
ここからがビタミンKを理解する上で最も重要な領域です。ビタミンKには様々な種類がありますが、 脳、骨、膵臓、精巣などの多くの臓器では、ビタミンKが「MK-4」の形で高濃度に存在し、遺伝子の調節や抗酸化、スフィンゴ脂質の合成などに働いています。
実は、これらの臓器にあるMK-4の多くは、食事から直接摂ったものではありません。血液から運ばれてきたK1やMK-7の「しっぽ(側鎖)」を細胞内で一度切り落とし、新たにMK-4のしっぽを付け直すという、大掛かりな「手術」が行われているのです。
食事から摂取したビタミンK1やMK-7が体内でMK-4に変換される流れ
- 側鎖が切断される(メナジオンへの変化):
まず、吸収されたビタミンK1やMK-7は、腸管や組織の入り口で、K1やMK-7の長い側鎖(しっぽ)が切り落とされ、しっぽの無い「メナジオン(ビタミンK3)」という中間体になります。 - ビタミンK変換酵素『UBIAD1』による再結合:
ビタミンK3(メナジオン)が細胞内の小胞体やゴルジ体という器官に届くと、『UBIAD1(ウビア・ディー・ワン)』と呼ばれるプレニル基転移酵素が待ち構えています。 - MK-4の誕生:
UBIAD1は、メナジオンに「ゲラニルゲラニル二リン酸(GGPP)」という新しい4単位の短いしっぽを結合させます。これにより、組織で強力に働く「MK-4」が完成し、細胞内でビタミンK(MK4)が働くという流れです。(この変換は、遺伝子レベルで厳密に制御され、体内では必要なタイミング、必要な量をコントロールしながら行われています。)7
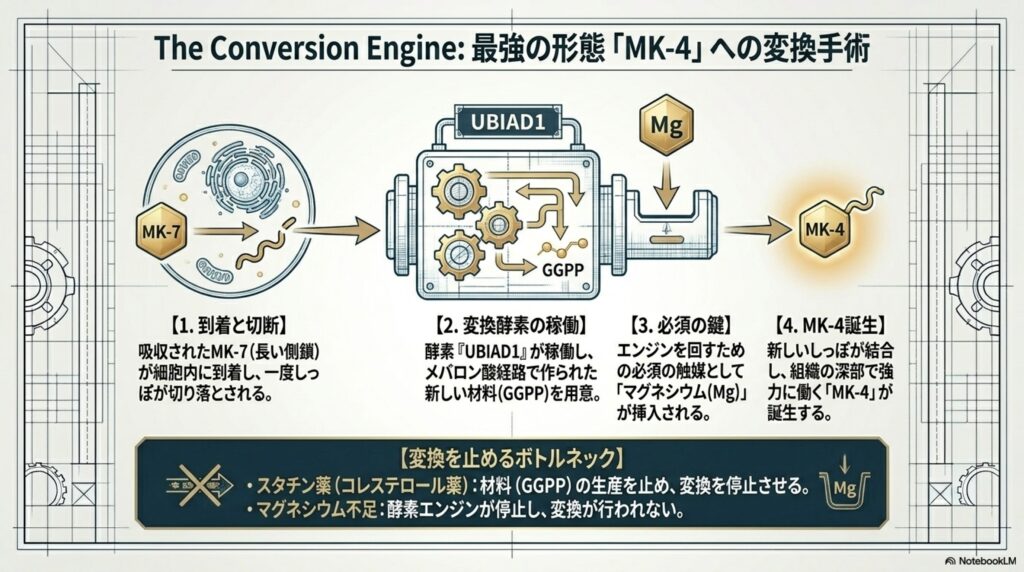
ビタミンKをMK-4に変換する酵素「UBIAD1」が働くためには、新しいしっぽの材料である「GGPP」が細胞内で十分に作られていなければなりません。 GGPPは、細胞内でコレステロールなどを作る「メバロン酸経路」という代謝ラインで合成されます。この代謝ラインをスムーズに回し、UBIAD1の変換をサポートするためには、以下の栄養素が不可欠です。
- マグネシウム(Mg):
メバロン酸経路において、GGPPを作るための複数の酵素(キナーゼ類)は、マグネシウムを必須の補因子として要求します。マグネシウム不足は、MK-4への変換を大きく停滞させます。 - ナイアシン(ビタミンB3)とパントテン酸(ビタミンB5):
メバロン酸経路のスタート地点となるアセチルCoAを作るために「パントテン酸」が、そして経路を進めるための強力な還元剤(NADPH)として「ナイアシン」が必要です。 - ATP(細胞のエネルギー):
GGPPの合成には多くのエネルギー(ATP)を消費するため、ミトコンドリア機能が低下しているとMK-4への変換も滞ります。
※【分子栄養学実践時の重要な注意点:スタチン薬の罠】 コレステロールを下げる薬である「スタチン」は、このメバロン酸経路をブロックする薬です。そのため、コレステロールだけでなく、MK-4の材料である「GGPP」の生産も止めてしまいます。その結果、UBIAD1が働けなくなり、組織でのMK-4不足(骨の脆弱化や血管の石灰化リスクの増加)を引き起こす可能性があることが、近年強く懸念されています。
体内で働きを終えたビタミンK(酸化型となり、リサイクルできなくなったもの)は、最終的に肝臓に集められます。 ここで、水に溶けやすくするための解毒処理(グルクロン酸抱合や硫酸抱合)を受けます。その後、約20%は尿中に排泄されますが、大部分(約80%)は胆汁に混ざって腸管に分泌され、最終的に便として体外へ排泄されます。
ビタミンKの吸収・合成、代謝を助けてくれるもの
- 腸内細菌(善玉菌)
ビタミンDが日光で合成されるのに対し、ビタミンK(主にビタミンK2のメナキノン類)は、私たちの腸内に棲む善玉菌によって合成されます。良好な腸内環境(腸内フローラ)を保つことが、体内でのビタミンK安定供給の基盤となります。 - 脂肪(良質な油脂類)
ビタミンKは脂溶性ビタミンであるため、脂肪と一緒に摂取することで腸管からの吸収が飛躍的に促進されます。納豆や緑黄色野菜を食べる際に、オリーブオイルやアマニ油などの良質な油を合わせたり、動物性脂肪と一緒に調理することが役立ちます。 - 胆汁酸
胆汁酸は、食事の脂肪分を乳化(水と混ざりやすく)し、ビタミンKの吸収を促進します。胆汁酸は肝臓で生成され、胆のうから分泌されるため、肝臓の健康状態がビタミンKの吸収率に直結します。 - マグネシウム・ビタミンB群(ナイアシン・パントテン酸)
吸収されたビタミンKが、組織で最も強力に働く「MK-4」に変換される際、『UBIAD1』という酵素が働きます。この酵素を動かすための材料(GGPP)を作る代謝ライン(メバロン酸経路)を回すために、マグネシウムやビタミンB群が必須となります。特にマグネシウムは、海藻類や豆類に多く含まれます。
ビタミンKの吸収・合成、代謝を阻害してしまうもの
- 抗生物質の長期服用・腸内環境の悪化
広域スペクトルの抗生物質を服用すると、病原菌だけでなくビタミンKを合成してくれる腸内の善玉菌まで死滅してしまいます。これにより、体内でのビタミンK2合成量が激減し、欠乏リスクが高まります。 - 抗凝固薬(ワーファリン)
ビタミンKを再利用するサイクル(VKOR)を直接ブロックするため、体内でのビタミンKの働きが強制的に止められます。 - 脂質異常症治療薬(スタチン)
コレステロールを下げる薬ですが、同時にMK-4への変換に必要な材料(GGPP)の生産も止めてしまうため、組織でのMK-4不足(血管石灰化のリスクなど)を引き起こす懸念が指摘されています。 - その他の薬:
胆汁酸の働きを抑える薬や、脂肪吸収を阻害するダイエット薬(オルリスタットなど)も吸収を妨げます。 - 脂肪吸収不良(すい臓・腸の病気)
クローン病、セリアック病、慢性すい炎などの消化器疾患は、脂肪の消化吸収を妨げるため、結果として脂溶性であるビタミンKの吸収も極端に低下します。特にすい臓から出るリパーゼ(脂肪分解酵素)の低下は致命的です。 - 肝臓の病気
肝臓はビタミンKの吸収に必要な胆汁酸を分泌するだけでなく、ビタミンKを使って血液凝固因子を作ったり、ビタミンKをリサイクルしたりする「代謝のメイン工場」です。肝炎や肝硬変は、ビタミンK不足と出血リスクを直接的に引き起こします。 - 加齢と消化機能の低下
年齢とともに胃酸や胆汁、消化酵素の分泌が低下し、脂肪の吸収力が落ちます。また、加齢による腸内環境の悪化や、細胞内でのMK-4への変換効率の低下も、ビタミンK不足の隠れた原因となります。 - 糖尿病・低マグネシウムの食事(加工食品の過剰摂取)
糖尿病など高血糖状態が続くと、尿中にマグネシウムが大量に排泄されてしまいます。また、加工食品(高リン酸塩)の摂りすぎやストレスもマグネシウムを激しく消耗します。マグネシウムが枯渇すると、ビタミンKをMK-4へ変換するシステムが停止し、ビタミンKが組織でうまく利用されなくなります。 - 慢性腎臓病(CKD)
腎機能が低下すると、血液中のリンやカルシウムのバランスが崩れ、血管の石灰化が猛烈な勢いで進みます。これを食い止めるために大量のビタミンK(MGPの活性化)が消費されるため、慢性腎臓病の患者は常に重度の「相対的ビタミンK不足」に陥りやすい状態にあります。 - スポーツなどの激しい運動、ストレス過多
大量に汗をかくことで、マグネシウムを含む電解質が失われやすくなる。体重制限種目における不適切な食事、栄養摂取量の低下。また、慢性的な肉体的・精神的ストレスはマグネシウムを消耗する。また、スポーツによる骨への刺激は、骨のリモデリング需要を増加させる。
 ナンナン
ナンナンビタミンKって、骨以外にも色んな働きがある栄養素だったんだね💦
あまり納豆とか食べてないから、ビタミンK不足かも💧
 はる かおる
はる かおる日本人は海藻や納豆を多く食べるから、欧米諸国に比べて不足は少ないと言われているよ。でも、人によって吸収や代謝、必要量が違うから、自身に必要な摂取方法や量を調節することが大切なんだ
サプリメントのビタミンK、病院で処方されるビタミンK製剤の違い
続いて、骨粗しょう症の治療で使われるお薬の違いと、分子栄養学で使われるサプリメントの違いについてです。
骨粗しょう症の治療では、お薬としてカルシウム製剤やビタミンD製剤、ビタミンK製剤などが処方されることがあります。同じく、分子栄養学でも骨粗しょう症の改善や予防のためにカルシウム・マグネシウムやビタミンD、ビタミンKなどのサプリメントを摂取して頂く事があります。
このように見ると、分子栄養学では単に薬をサプリメントに置き換えただけなのでは?と感じますよね。
しかし、薬とサプリメント、分子栄養学と一般的な医療では目的も役割も全く異なります。分子栄養学を理解する上で、この目的と役割の違いをしっかりと理解することが重要です。
市販のサプリメントでは、主にK1や、K2の中でも「MK-7(納豆由来のもの)」が主流です。一方、病院で「骨粗鬆症」の治療薬として処方されるビタミンK2製剤(メナテトレノン)は、主に「MK-4」という形態です。MK-4は体内の各組織に存在する形そのものであり、高用量で処方されることで骨代謝に直接的に働きかけます。目的や用量が大きく異なるため、自己判断での併用には注意が必要です。
| お薬に使われるビタミンK製剤の代表的な種類と違い例 | ||
|---|---|---|
| 骨粗しょう症 | メナテトレノン(ビタミンK2製剤、MK-4) | |
| 血液凝固促進 | フィトナジオン(ビタミンK製剤、ビタミンK1フィロキノン) メナテトレノン(ビタミンK2製剤 MK-4) | |
また、ビタミンK1(フィロキノン)は、止血(凝固促進)を目的としてフィトナジオンというお薬にも配合されています。これは、摂取後に速やかに「肝臓」に移行するK1の性質を利用した薬です。主に、血液を固める因子(プロトロンビンなど)が極端に減ってしまった場合や、ワーファリン(抗凝固薬)が効きすぎて出血が止まらない時の「解毒(拮抗剤)」として、緊急時や確実な止血目的で使用されます。基本的に、骨を強くする目的では処方されません。
まず、これら薬と栄養素ではその役割が異なります。薬の役割は、症状を抑えたり、病気の悪化を防ぐためのものです。対して栄養素の役割は、壊れた細胞を修復するための材料として補給する物になります。
骨粗しょう症の例で言えば、骨を壊してしまう破骨細胞の働きを強制的に薬で抑えたり、骨を形成する骨芽細胞の働きを薬によって強制的にコントロールしたりするのが現代の医療であり、医学です。
このお薬によるアプローチでは、体内で行われている代謝を薬によって強制的にコントロールする事から、必ず「副作用」が伴います。分かりやすい例で言えば、ビタミンD製剤は食品に含まれるビタミンDに比べて、過剰摂取による高カルシウム血症や高カルシウム尿症のリスクが高く、他にも吐き気や下痢などの症状を引き起こす可能性があります。

これは、ビタミンD製剤に含まれるビタミンDが「活性型」であるためです。食品に含まれているビタミンDに比べて働きが強いことから、ビタミンD製剤の使用は医師の管理下の元、慎重に投与量が決められて処方が行われています。
対して栄養素の場合、薬と比べて重篤な副作用はあまりありません。食品やサプリメントに含まれている栄養素は、薬と違って生体内で自由にコントロールする事が出来ます。この、体内での栄養素の働きを身体にまかせるのか、それとも強制的にコントロールするのかが、薬と栄養素の大きな違いです。
分子栄養学と薬物療法の違い
薬物療法
- 既に活性化したもの(薬物)を投与する
- 栄養素や体内での働きを強制的にコントロールする
- 速効性がある、誰にでも同じように効果が期待出来る
→副作用がある
分子栄養学
- 天然物を投与する
- 栄養素の利用は生体内のコントロールに任せる
- 速効性は無いが、人それぞれにあった効果が期待出来る。
→副作用が少ない
では、一見すると同じ栄養素が含まれているように感じる薬とサプリメントですが、具体的にどのような違いがあるのでしょうか?
薬の中にもビタミンD製剤やビタミンK製剤など栄養素の名前が付いたお薬がありますし、サプリメントの中にもビタミンDやビタミンKなどがあります。同じ名前が付いているので、どちらも同じように感じますよね。
しかし、薬とサプリメントではその働きや目的が全く異なります。その理由は、薬として使われる栄養素が「組織で直接働く形を超高用量で配合している」のに対し、食品やサプリメントに含まれるのは「生体が自ら変換するための材料」であるためです。
栄養素には、同じように見えても形や役割に違いがあります。食品やサプリメントに含まれるビタミンK(主にK1やMK-7)は、体内に入ってもすべての組織でそのままの形で働くわけではありません。いったん細胞の中で、その組織で最も強力に働ける形(MK-4)に変えられてから、やっと本来のポテンシャルを発揮するようになります。
食品やサプリメントに含まれるMK-7などは、この「材料」となる状態です。体内では、酵素の働きによって必要に応じて材料からMK-4に変換されて利用されています。 対して、骨粗しょう症の治療に用いられているビタミンK2製剤(メナテトレノン)は、すでに組織で働く形である「MK-4」そのものです。お薬では、このMK-4が通常の食事からは絶対に摂取できないほどの「超高用量(1日45mgなど)」で配合されているため、速効性があり、誰に対しても強力に骨を作る遺伝子のスイッチを入れる効果が期待出来ます。
このように聞くと、栄養素は材料(MK-7)で摂らずに、最初から働く形(MK-4)を大量に摂った方が効果が高いのでは?と思いますよね。しかし、薬として超高用量で摂った場合は、身体が本来持っている調節機能を無視して栄養素が強制的に働いてしまいます。そのため、場合によっては栄養素の働きをコントロールできなくなり、生体内の分子や代謝のバランスが乱れてしまう原因になるのです。
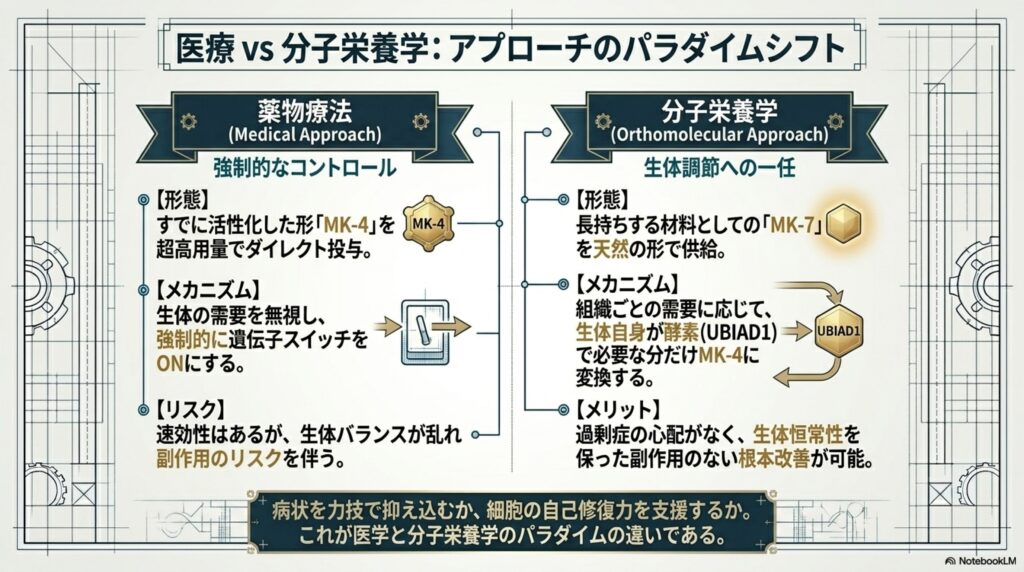
具体的には、食事やサプリメントから摂取したビタミンK(MK-7など)は、リポタンパク質という運び屋に乗って血液中を巡り、骨や血管などの各組織へ運ばれます。そこで細胞の中に取り込まれると、長い側鎖(しっぽ)が一度切り落とされます。その後、「UBIAD1」という酵素の働きによって新しいしっぽ(側鎖)が付け直され、組織で強力に働く「MK-4」に変換されて利用されています。
体内では、組織の需要によってこのMK-4への変換量が厳密にコントロールされています。もし仮に骨や血管でビタミンKの需要が高い場合には、酵素(UBIAD1)が積極的に働いてMK-7からMK-4へと変換し、逆に需要が満たされている場合には、MK-4への過剰な変換は抑制されるようになっています。 そして、働きを終えたビタミンKや余分なビタミンKは、肝臓に集められて解毒処理(抱合)を受け、最終的に胆汁に混ざって便として速やかに体外へ排泄されることで、体内の最適なバランスを調節しています。
このように生体内では、組織の必要性に応じてビタミンKをどれくらい変換して利用するのかや、過剰にならないよう維持する機能が備わっているため、食事や一般的なサプリメント(MK-7など)から摂取する場合には過剰症の心配はほとんどありません。
一方で、薬など外部から投与される場合は、一度に大量のMK-4がダイレクトに体内に供給されるため、酵素による「必要な分だけ変換する」という自然な生体調節を飛び越え、異なる影響を及ぼす可能性が高くなります。
つまり、体内で作られるMK-4は、作られる量や排泄されるタイミングなどを身体がコントロールできるのに対し、外部から超高用量で投与するMK-4は、身体がコントロールする事が出来ません。このため、外部から投与するビタミンK製剤の作用と、身体の中で自然に変換・利用されるビタミンKの作用は、同一視してはならないのです。
このように、同じ栄養素に見える薬とサプリメントでは、その働きも目的も全く異なります。医学は「組織で働く形の薬(MK-4)」を超高用量で投与して体内での働きを強制的にコントロールするのに対し、分子栄養学では「材料となる栄養素(MK-7など)」を用いて、栄養素の利用は生体内のコントロールに任せます。
この体内での栄養素の働きを理解し、「なぜビタミンKが不足してしまったのか?」「体内でMK-4への変換酵素(UBIAD1)がきちんと働くためには、他にマグネシウムなどのどんな栄養素が必要か?」を考えて包括的なアプローチを行っていくのが分子栄養学であり、医学との大きな違いです。
また、骨粗しょう症の治療においては、ビスホスホネート製剤やプラリアなど破骨細胞の働きを抑制するお薬を使う場合もあります。こちらに関しても、疾病などが関連している骨粗しょう症を除き、破骨細胞の働きを抑えすぎることは分子栄養学としてはあまりオススメしていません。
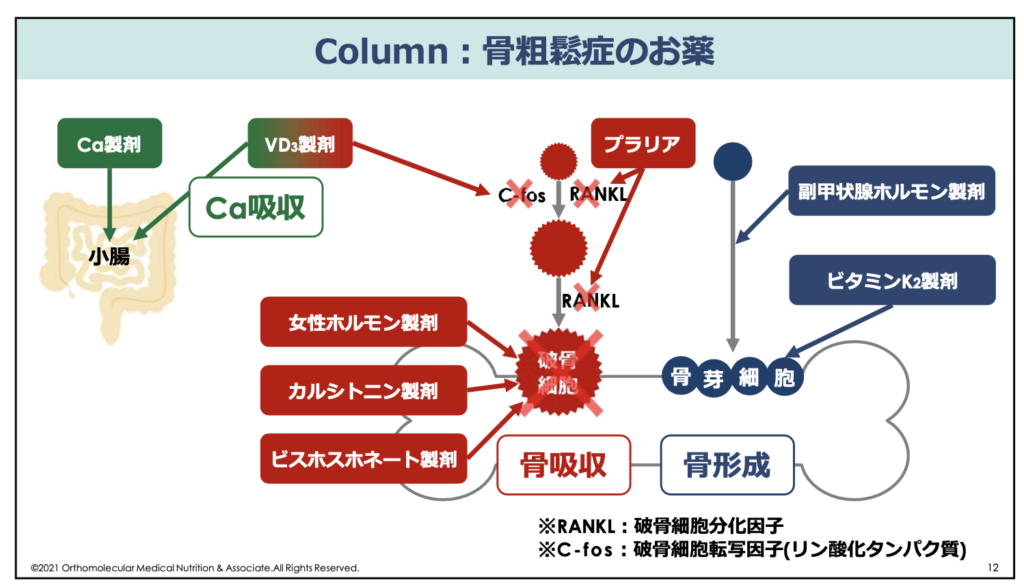
この理由は、骨形成を行うためには、骨の破壊である骨吸収が行われないと骨のリモデリングが行われないためです。矛盾しているように聞こえるかもしれませんが、骨を作るためには一度骨を壊す必要があります。
もし、この骨破壊を抑えすぎてしまうと、骨形成も抑えられて骨のリモデリングが十分に行えなくなってしまいます。そのため、骨粗しょう症の原因に生活習慣が関わっている場合は、まず第一に食生活や運動習慣など生活習慣を改善させることを優先し、安易に薬に頼り続けるのは非推奨です。
分子栄養学と医学では、考え方も使用する栄養素も全く異なりますので、分子栄養学を実践する際は必ずこの違いをよく理解して行うようにして下さい。
 ナンナン
ナンナンなるほど・・・
ビタミンKにはたくさん種類があるんだね
 はる かおる
はる かおるそうそう。摂取するビタミンKの種類によって、吸収率や利用効率、働きなんかも変わってくるよ。特に、薬とサプリメントに含まれるビタミンKには用途が違うものもあるから、このあたりはしっかり認識しておいてね
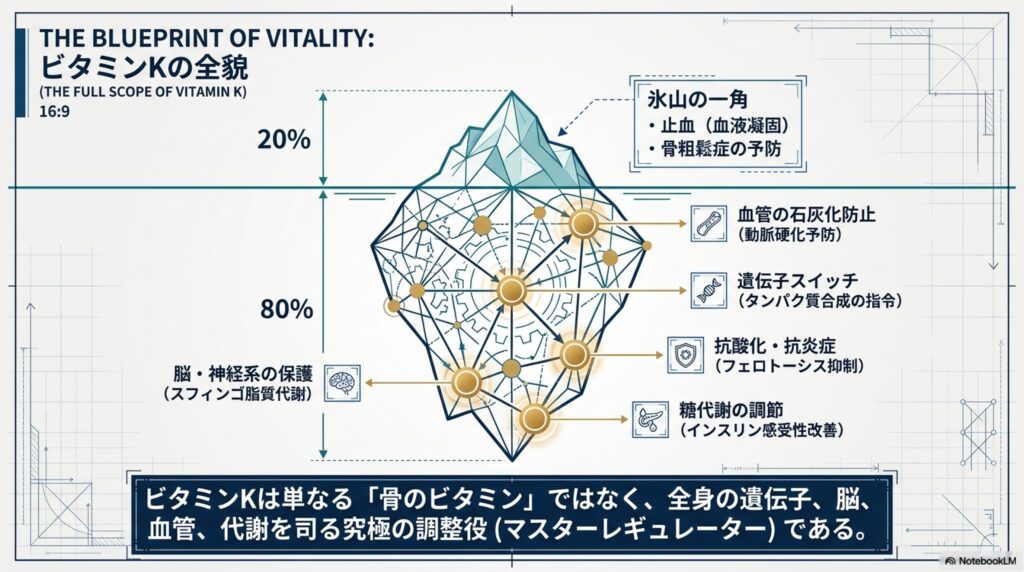
ビタミンKの働き
ビタミンKは、血液凝固因子の活性化を行って止血を助けたり、オステオカルシンの成熟化に関わって、骨形成に関わったり、カルシウムパラドックスを予防して血管壁へのカルシウム沈着を予防したりと様々な働きがあります。他にも、遺伝子に対して作用し、ALP等の合成に関わったり、脳・神経系の健康時、抗酸化作用による細胞膜の保護や抗炎症作用、インスリンの感受性を改善させるなどの働きもあり、骨粗しょう症以外にも様々な働きが期待されています。
ビタミンKの主な働き
- 血液凝固因子の活性化に関わる
- オステオカルシンの成熟化に関わり、骨形成に関わる
- 血管壁へのカルシウムの沈着を予防する
- 遺伝子に対して作用し、ALPなどの合成に関わる
- 脳・神経系の健康維持(スフィンゴ脂質の代謝に関わる)
- 強力な抗炎症作用
- OCの成熟化に伴う糖代謝の調節・インスリン感受性の改善
- 抗酸化作用による細胞膜の保護(フェロトーシスの抑制)
ビタミンKの働き① 血液凝固因子の活性化に関わる
ビタミンKの最も古典的かつ重要な役割は、出血した際に血を止める「血液凝固系」のサポートです。ビタミンKの「K」が、ドイツ語で血液凝固を意味する「Koagulation」に由来していることからも分かるように、出血を止める働きはビタミンKの最も古典的であり、生命維持に直結する重要な役割です。
この仕組みは、肝臓で血液凝固因子(プロトロンビンなど)が作られる際、そのタンパク質を活性化させるための「カルボキシラーゼ」という酵素の「補酵素」として働きます。もしビタミンKが欠乏してしまうと、正常に止血することができません。
ただ、ビタミンKそのものが血を固めているわけではなく、ビタミンKは肝臓で作られる「血液凝固因子」というタンパク質に、働くためのスイッチを入れる裏方として機能しています。
具体的には、肝臓では出血を止めるために必要な数種類の血液凝固因子(第II因子=プロトロンビン、第VII、第IX、第X因子など)が常に作られています。しかし、作られた直後のこれらのタンパク質は「未完成(不活性型)」であり、そのままでは血を止めることができません。
ここで登場するのがビタミンKです。ビタミンKは、肝臓の細胞内にある「γ-グルタミルカルボキシラーゼ」と呼ばれる酵素の「補酵素」として働きます。この酵素は、未完成の血液凝固因子の中にあるグルタミン酸残基を「γ-カルボキシグルタミン酸(Gla)」という特殊な構造に作り変えます。この分子構造の変換を「γ-カルボキシ化」と呼びます。8
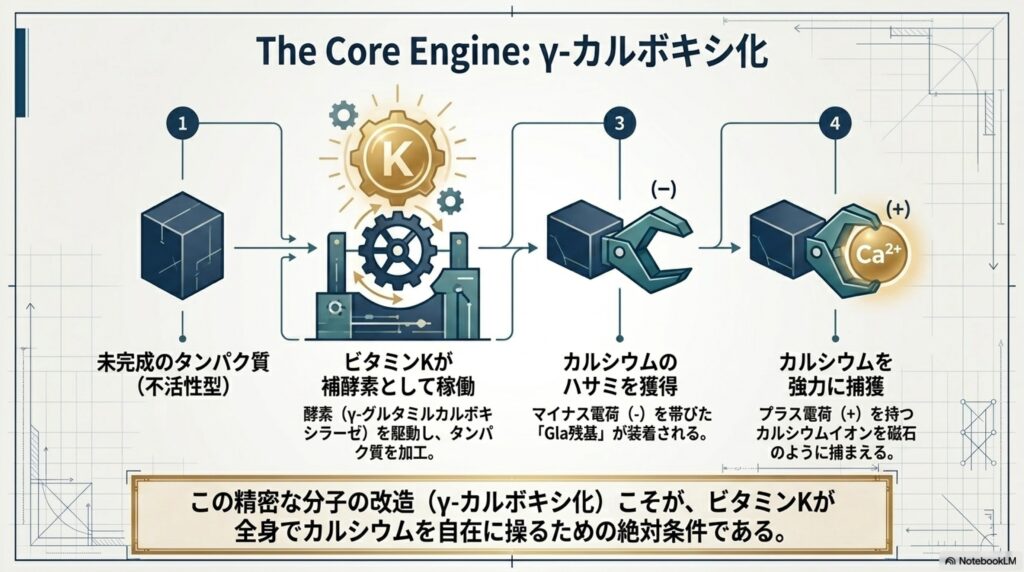
では、なぜわざわざ「γ-カルボキシ化」という手間をかける必要があるのでしょうか?その理由は、血液中に存在するカルシウムイオンを捕まえるためです。γ-カルボキシ化されて出来上がった「Gla残基」は、マイナスの電荷を強く帯びており、プラスの電荷を持つカルシウムイオンを強力に引き寄せる「磁石」や「カニのハサミ」のような働きをします。
血液凝固因子が血中のカルシウムイオンと結合すると、傷ついた血管に集まってきた血小板の細胞膜(リンパ脂質)にピタッとくっつくことができるようになります。この細胞膜の足場に凝固因子が集結することで、初めて血液を固める反応(血液凝固カスケード)が一気に進み、強固な血栓(フィブリン)が作られて血が止まるのです。
身体は、この止血という命に関わるシステムを絶え間なく支えるため、体内には少量のビタミンKを効率よく使い回す「ビタミンKサイクル」というシステムが備わっています。一度γ-カルボキシ化の仕事を終えたビタミンKは「酸化型」となり働けなくなりますが、肝臓内の還元酵素(VKOR)によって再び「還元型」に戻され、再利用されています。
- ワーファリン(抗凝固薬)との関係:
心筋梗塞や脳梗塞の予防などで血栓をできにくくする薬「ワーファリン」は、このビタミンKをリサイクルする還元酵素(VKOR)の働きをブロックする薬です。リサイクルが止まると活性型の凝固因子が作れなくなり、血液が固まりにくくなります。そのため、ワーファリン服用中の患者様が納豆(ビタミンK2が極めて豊富)を食べると、薬の効果が打ち消されてしまうため禁忌とされています。 - PIVKA-II(ピブカ・ツー)検査:
ビタミンKが不足すると、γ-カルボキシ化されていない「未完成のプロトロンビン」が血液中に漏れ出します。これを「PIVKA-II」と呼び、医療機関ではビタミンKの不足状態を客観的に評価するマーカーとして利用されています(※PIVKA-IIは肝細胞癌の腫瘍マーカーとしても知られますが、栄養外来ではビタミンK欠乏の指標として用いられます)。
このように、ビタミンKの血液凝固における働きは、単なる栄養素の枠を超え、タンパク質の立体構造を変化させてカルシウムとの結合を可能にするという、極めて精密で細かな反応(γ-カルボキシ化)によって成り立っています。このシステムが正常に働くことで、私たちは日々のちょっとしたケガや体内での微小な出血から守られているのです。
ビタミンKの働き② オステオカルシンの成熟化に関わり、骨形成に関わる
続いて、骨に対する働きです。ビタミンKは、骨を作る細胞(骨芽細胞)から分泌される「オステオカルシン」というタンパク質を活性化(γ-カルボキシ化)させる働きを持っています。ビタミンKによって活性化されたオステオカルシンは、カルシウムを骨に結びつける「接着剤」のような役割を果たし、丈夫な骨を維持します。ビタミンK不足は、骨質(骨のしなやかさ)の低下を招きます。
そのため、ビタミンKの働きとして、血液凝固と並んで重要なのが「骨の健康維持」という働きです。「骨を強くする栄養素」と聞くと、多くの人がカルシウムやビタミンDを思い浮かべるかもしれません。しかし、いくらカルシウムを摂取したり、ビタミンDを摂取したりしても、それだけでは丈夫な骨は作られません。
血液中に取り込まれたカルシウムを、最終的に「骨に定着させる」ための接着剤として働くのが、ビタミンKなのです。
私たちの骨は、一度作られたら終わりではありません。古い骨を壊す「破骨細胞」と、新しい骨を作る「骨芽細胞(こつがさいぼう)」が常に働き、約3〜5年で全身の骨が新しく生まれ変わっています(骨代謝)。
この新しい骨を作る際、骨芽細胞は「オステオカルシン」というタンパク質を分泌します。オステオカルシンは、骨の主成分であるカルシウム(ハイドロキシアパタイト)に結合し、骨の構造を安定させるという極めて重要な役割を持っているタンパク質です。
しかし、分泌されたばかりのオステオカルシンは「未完成(不活性型)」であり、そのままではカルシウムと結びつくことができません。オステオカルシンが成熟するためには、ビタミンKの特有の働きである「γ(ガンマ)-カルボキシ化」という反応が必要になります。
ビタミンKは、骨芽細胞の中で酵素のサポート役として働き、未完成のオステオカルシンにあるアミノ酸(グルタミン酸残基)を「γ-カルボキシグルタミン酸(Gla)」に変換します。この構造変化(成熟化)が起こることで、オステオカルシンは初めて強力なマイナスの電荷を帯び、プラスの電荷を持つカルシウムイオンをガッチリと捕まえることができるようになります。
つまり、ビタミンKは未成熟なオステオカルシン(ucOC)というタンパク質を成熟させて働けるようにし、「骨の接着剤」として骨形成をサポートするという重要な役割を担っているのです。9
この時、是非知っておいていただきたいことがあります。それが、「骨密度」と「骨質」の違いです。骨の強さは、骨の中身がどれくらい詰まっているかを示す「骨密度」と、骨の構造的なしなやかさを示す「骨質」の2つの要素で決まります。
鉄筋コンクリートの建物に例えるなら、カルシウムが「コンクリートの量」だとすれば、オステオカルシンやコラーゲンは鉄筋部分に当たり、「建物の構造や鉄筋のしなやかさ」に当たります。
ビタミンKが不足すると、カルシウムが骨にうまく定着せず、骨の構造が脆くなります。その結果、骨密度は正常範囲なのに、ちょっとした衝撃で骨折してしまうという事態が起こりやすくなります。ビタミンKは、この「骨質」を維持・向上させるために必要不可欠な栄養素です。
そのため、カルシウムを「建材」として体内に取り入れるだけでは、丈夫な家(骨)は建ちません。ビタミンKがオステオカルシンを成熟させ、カルシウムを骨という定位置にしっかりと結びつけることで、初めて強くてしなやかな骨が形成されます。「カルシウム+ビタミンD」の組み合わせに、さらに「ビタミンK」を加えることが、分子栄養学的な骨の健康管理の鉄則です。
骨粗しょう症における分子栄養学的アプローチでは、骨におけるビタミンKの充足度を測るために「ucOC(低カルボキシ化オステオカルシン)」という血液検査項目をチェックします。もし、骨の健康が気になる方は是非ucOCの項目もチェックしてみてください。
- ucOCとは: ビタミンKが不足しているために、γ-カルボキシ化(成熟化)されず、カルシウムと結合できないまま血液中に漏れ出してしまった「不良品のオステオカルシン」のことです。
- 検査の意味: 血中のucOC値が高いということは、「骨の中でビタミンKが足りておらず、接着剤が機能していない」ことを意味します。この数値が高い人は、骨粗鬆症による大腿骨頸部骨折などのリスクが有意に高いことが分かっています。
ビタミンKの働き③ 血管壁へのカルシウムの沈着を予防する
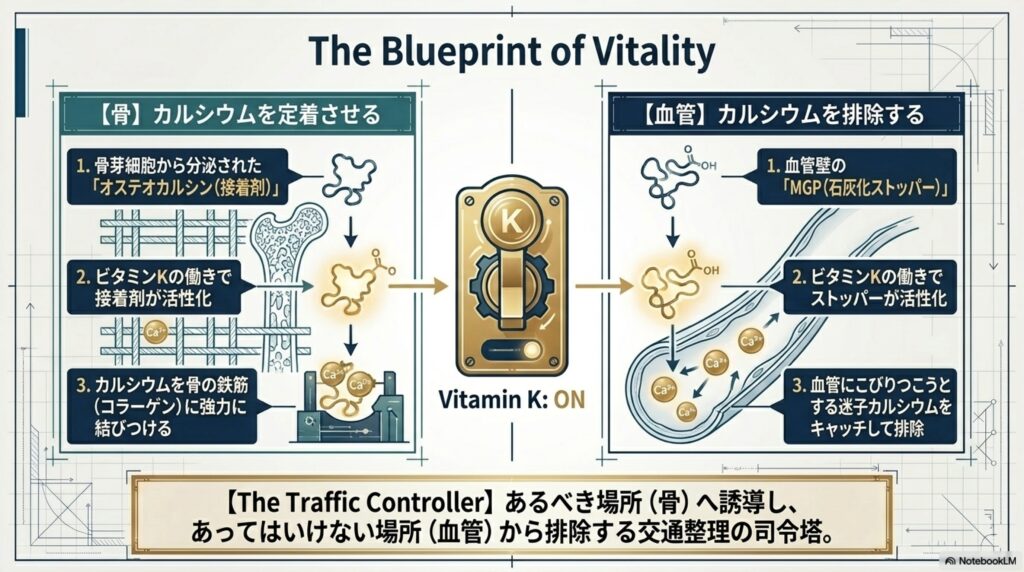
続いて、血管壁のカルシウム沈着を予防する働きです。ビタミンKは、血管壁にある「マトリックスGlaタンパク質(MGP)」を活性化させることで、血管にカルシウムが沈着して硬くなる「血管石灰化」を防ぎます。つまり、ビタミンKはカルシウムを「あるべき場所(骨)」に誘導し、「あってはいけない場所(血管)」から取り除く司令塔のような働きをしています。10
ビタミンKは「骨を強くする」という働きがよく知られていますが、実はそれと同じくらいかそれ以上に重要な働きがあります。それが、血管のしなやかさを保ち、「血管の石灰化」を防ぐという役割です。血管にカルシウムが沈着すると、血管が硬くなったり狭くなったりして動脈硬化を引き起こす原因になります。
動脈硬化予防というと、コレステロールや中性脂肪ばかりが注目されがちですが、実はカルシウムの状態も重要です。健康な血管は、ゴムのチューブのようにしなやかで弾力があります。しかし、加齢や酸化ストレス、慢性炎症などが原因で血管壁がダメージを受けると、そこにカルシウムが沈着してしまいます。これを「血管の石灰化」と呼びます。
血管にカルシウムがこびりつくと、血管は土管のようにカチカチに硬くなり、脆くなります。この状態が進行すると、血圧の変動に耐えられずに血管が破裂したり、血流が滞って心筋梗塞や脳梗塞を引き起こす致命的なリスクとなります。
私たちの体は、この恐ろしい血管の石灰化を防ぐためにも、防御システムをきちんと備えています。その主役となるのが、血管の平滑筋細胞や軟骨などで作られる「マトリックスGlaタンパク質(MGP)」というタンパク質です。MGPは、血管壁に余分なカルシウムが沈着するのを強力にブロックし、血管のしなやかさを守る「石灰化のストッパー」として働きます。
しかし、ここで一つ大きな問題があります。血管の細胞で作られたばかりのMGPは「未完成(不活性型)」であり、そのままではカルシウムの沈着を防ぐことができません。MGPが活性化するためには、ビタミンKの特有の働きである「γ(ガンマ)-カルボキシ化」という反応が必要です。
ビタミンKは、未完成のMGPに働きかけ、カルシウムを捕まえるための「カニのハサミ」のような構造(Gla残基)を作り出します。ビタミンKによって活性化されたMGPは、血管壁に沈着しようとする余分なカルシウムをキャッチし、血管が硬くなるのを防いでくれます。
つまり、ビタミンKが十分に存在して初めて、MGPは血管を守る役割を果たすことができるのです。
もし、ビタミンKが不足してしまうと、血管壁に沈着しようとするカルシウムを回収できなくなり、動脈硬化のリスクを高めてしまいます。また、ビタミンK不足が招く最悪のシナリオが「カルシウムパラドックス」です。
カルシウムパラドックスとは、カルシウムが足りないと骨からカルシウムを取りだし、それが血中に溢れてしまった状態の事です。「骨はカルシウム不足でスカスカになるのに、血管にはカルシウムが沈着してカチカチになる」という矛盾した状態が、カルシウムパラドックスになります。
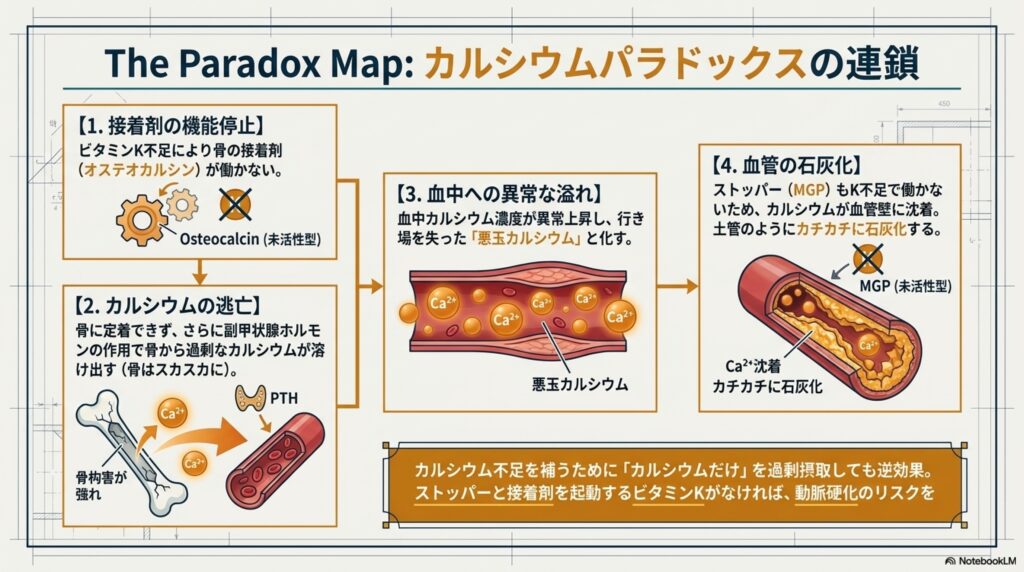
ビタミンKが足りないと、骨ではオステオカルシンが活性化されず、きちんと骨にカルシウムが定着しません(骨粗鬆症の進行)。その結果、行き場を失ったカルシウムや、骨から溶け出したカルシウムは血液中に溢れ出します。
一方で、ビタミンKが不足していると血管ではMGPが活性化されないため、カルシウムの沈着をブロックするストッパーが不在となってしまいます。これにより、カルシウムパラドックスが進行して血管壁にカルシウムが沈着し、認知症や心筋梗塞など動脈硬化のリスクを高めてしまうのです。
ビタミンKは、カルシウムを「あるべき場所(骨)」にしっかりと留め、「あってはいけない場所(血管)」から排除する、いわば体内のカルシウムの交通整理の司令塔」として働いています。血管の若々しさを保ち、動脈硬化を防ぐアンチエイジングの観点からも、ビタミンKは決して欠かすことのできない最重要栄養素の一つです。
ビタミンKの働き④ 遺伝子に対して作用し、ALPなどの合成に関わる(MK4特有)
MK4特有の働きでは、ビタミンKが核内受容体(SXR/PXR)と結合し、遺伝子発現を直接調節することが分かっています。これにより、骨形成の指標となるアルカリフォスファターゼ(ALP)や、コラーゲンの合成を促進する働きがあり、細胞レベルで組織の修復や維持に貢献しています。
例えば、血液凝固、オステオカルシンの成熟、MGPの活性化は、すべて「すでに細胞で作られたタンパク質を、後から使い物になるよう完成させる(γ-カルボキシ化)」という、酵素のサポート役(補酵素)としての役割です。
これとは異なり、ビタミンK(MK4特有の機能)には全く別の顔があります。それが「身体を作るためのタンパク質合成を行うために、遺伝子に直接命令を出す」という、ビタミンAやビタミンDに見られるような遺伝子に対する働きです。
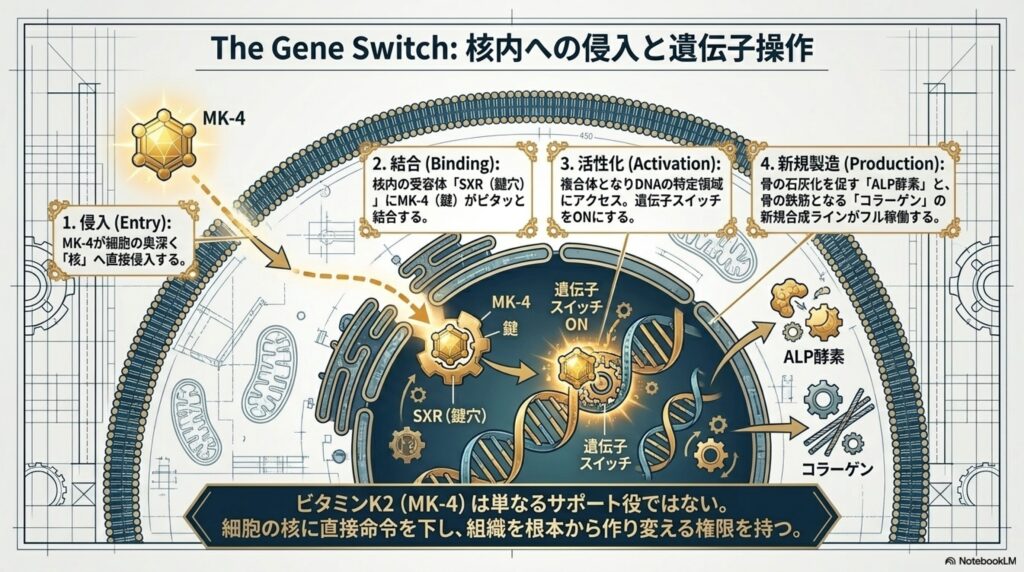
ビタミンK(特にビタミンK2の一種である「MK-4」という形態)は、細胞の奥深く、DNAが格納されている「核」の中にまで入り込みます。核の中には、「SXR(ステロイドおよび生体異物受容体)」と呼ばれるタンパク質が存在します。SXRは、特定の物質と結びつくことでDNAに働きかけ、遺伝子のスイッチをオンにする「鍵穴」のような役割を持っています。11
ビタミンK2はこのSXRという鍵穴にピッタリとハマる「鍵(リガンド)」として働くことが分かっています。ビタミンK2がSXRと結合すると、複合体となってDNAの特定の領域にアクセスし、「骨を作るための工場をフル稼働させなさい」という強力な指令を出します。
この遺伝子スイッチがオンになることで、骨芽細胞(骨を作る細胞)の中で様々なタンパク質の生産がスタートします。その代表的なものが「ALP(アルカリフォスファターゼ)」です。
健康診断の血液検査などでも目にするALPですが、実は骨の形成において極めて重要な役割を担っている酵素です。ALPは、骨の周辺環境を整え、カルシウムとリン酸が結合して骨の主成分(ハイドロキシアパタイト)の結晶ができやすい状態を作り出します。
つまり、ビタミンKは遺伝子に働きかけてALPの生産量を増やすことで、骨の石灰化(硬く丈夫になるプロセス)を根本からサポートしているのです。
また、遺伝子への作用はALPだけにとどまりません。ビタミンK2は、骨の「鉄筋」にあたるコラーゲンの蓄積を促進する指令も出しています。「ビタミンKの働き② オステオカルシンの成熟化に関わり、骨形成に関わる」でも解説したように、ビタミンKは「オステオカルシン(接着剤)」の成熟化に関わっています。加えて、MK4が遺伝子に対して作用することで、「コラーゲン(鉄筋)」の生産量そのものも増やしています。
この働きを司っているのが、骨芽細胞が分泌する「RANKL」という因子です。破骨細胞の細胞膜には、RANKという受容体が存在し、骨芽細胞が分泌するRANKLが結合することで、破骨細胞の活性化が促されます。ビタミンKは、この過程を制御することで骨芽細胞の分化を促進したり、コラーゲンの合成を促したりなどの働きを行っています。12
つまり、ビタミンKは骨量(カルシウムの量)を維持する以外にも、骨質(構造のしなやかさ)を高めるためのアプローチも同時に行っているのです。
ビタミンKは、ただカルシウムを骨に届けるだけの栄養素ではありません。細胞の核という中枢に乗り込み、DNAのスイッチを直接切り替えて「必要なタンパク質をゼロから作らせる」という、遺伝子に対して強力な権限を持っています。ビタミンKの充足は、細胞レベル・遺伝子レベルから私たちの身体を若々しく作り変えるための、極めて重要なカギを握っている栄養素です。
ビタミンKの働き⑤ 脳・神経系の健康維持(スフィンゴ脂質の代謝に関わる)
ビタミンKと聞いて「脳」をイメージする方は少ないかもしれません。しかし、近年の研究において、ビタミンK(特にビタミンK2の「MK-4」という形態)が脳や神経系に高濃度で存在し、認知機能や神経の健康維持に不可欠な役割を果たしていることが明らかになってきました。
そのカギを握るのが、脳の構造を支える「スフィンゴ脂質」という特殊な脂質です。ビタミンK(特にビタミンK2の特定の形態であるMK-4)は、脳内にも比較的高い濃度で存在しています。脳の神経細胞膜や髄鞘(神経の伝達を保護するカバーのようなもの)の主成分である「スフィンゴ脂質(スルファチドなど)」の合成に深く関わっています。13
ビタミンKが十分に存在することで、神経伝達がスムーズに行われ、認知機能の維持や、アルツハイマー病などの神経変性疾患の予防に役立つ可能性が示唆されています。

具体的には、私達人間の脳は、水分を除くとその約60%が「脂質(あぶら)」でできています。その中で非常に重要な働きをているのが「スフィンゴ脂質」とよばれる脂質です。
スフィンゴ脂質は、脳の神経細胞の細胞膜を構成する主要な成分で、神経細胞から伸びるケーブル(神経線維)を包み込んでいる「髄鞘(ミエリン鞘)」の主成分でもあります。
髄鞘(ずいしょう)は、神経伝達を担う電気信号の通り道である神経線維を覆う「絶縁テープ」のような役割を果たしています。この絶縁テープがしっかりと巻かれているおかげで、脳からの電気信号が体中に存在する水分などに漏れることなく、全身へ超高速かつ正確に伝わることができます。
ビタミンKは、このスフィンゴ脂質(特に「スルファチド」と呼ばれる種類)の代謝・合成において、重要な調整役を担っています。ビタミンKが十分に存在することで、神経細胞膜の成分が正しく作られ、絶縁テープである髄鞘の構造が健全に保たれます。
逆にビタミンKが不足すると、スフィンゴ脂質の代謝バランスが崩れ、髄鞘がうまく作られなくなったり(脱髄)、神経細胞そのものがダメージを受けやすくなったりして、情報伝達にエラーが生じる原因となります。この結果が、認知機能の低下につながり、認知症の発症にも繋がるというわけです。
そして、加齢とともに、私たちの脳内にあるビタミンKの濃度や、スフィンゴ脂質の量は少しずつ減少・変化していきます。ビタミンKの不足やそれに伴うスフィンゴ脂質の代謝異常は、加齢による記憶力の低下や、アルツハイマー病などの神経変性疾患の発症メカニズムと深く関わっていることが示唆されています。
実際に、初期のアルツハイマー病患者の脳内を調べると、健康な同年代の人と比べて特定のビタミンKの濃度が有意に低かったという研究報告もあります。
ビタミンKは、物理的に脳のネットワーク構造を保護し、加齢による神経細胞の衰えを防ぐ「脳のアンチエイジング栄養素」としての側面を持っています。血液を固め、骨を作り、血管を守ること以外にも、重要な役割を担っている栄養素です。
 ナンナン
ナンナンな、なるほど・・・
どおりで最近、物忘れが多いと思ったらビタミンK不足が関係している可能性があるのか💦
 はる かおる
はる かおるそうそう。ビタミンK不足は認知症の発症とも関係が深いと言われているね。
 ナンナン
ナンナンよし、ビタミンKいっぱい摂取してくる❗
ビタミンKの働き⑥ 強力な抗炎症作用
ビタミンKには、強力な抗炎症作用もあります。現代のアンチエイジング医学や分子栄養学において、老化やあらゆる生活習慣病(がん、動脈硬化、糖尿病、アルツハイマー病など)の根本的な原因として最も警戒されているのが「慢性炎症」です。
赤く腫れて痛むような、分かりやすい急性の炎症とは異なり、慢性炎症は自覚症状がないまま体内でくすぶり続け、ジワジワと細胞や組織を破壊していきます。この加齢に伴う慢性炎症は「インフラメイジング(Inflammaging=炎症+老化)」とも呼ばれています。
慢性的な炎症は、老化や様々な生活習慣病の根本原因(慢性炎症=インフラメイジング)と言われています。実は近年、ビタミンKがこの慢性炎症を抑え込む抗炎症作用を担っていることが明らかになってきました。
ビタミンKには、体内で炎症を引き起こすスイッチである「NF-κB(エヌエフ・カッパ・ビー)」というタンパク質複合体の働きを抑制する作用があります。これにより、炎症性サイトカインの産生が抑えられ、全身の慢性炎症を鎮めるサポートをします。
具体的には、私たちの細胞の中には、「NF-κB」と呼ばれるタンパク質の複合体が存在します。これはわかりやすく言えば、体内の「炎症を引き起こすための総司令官」です。
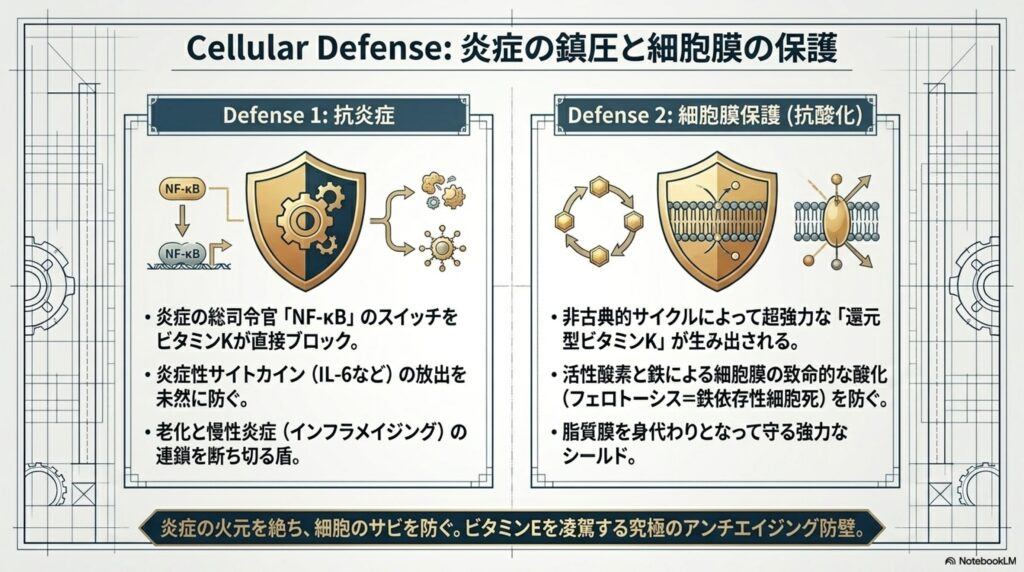
ストレス、酸化、有害物質などの刺激を受けると、このNF-κBのスイッチがオン(活性化)になります。すると、細胞の核内に移動して遺伝子に働きかけ、「IL-6(インターロイキン-6)」や「TNF-α(腫瘍壊死因子アルファ)」といった、炎症を激化させる物質(炎症性サイトカイン)を大量に放出するよう命令を出します。
このNF-κBが暴走し、常にオンの状態になってしまうことこそが、慢性炎症の正体です。つまり、本来は身体を修復するために必要な炎症が、正常に制御できなくなってしまうと、ジワジワと細胞や組織を破壊していき、老化が進んでしまうと言うわけです。
そして、ビタミンKがこのNF-κBの活性化を直接的に阻害することが証明されています。141516マクロファージなどの免疫細胞が炎症の引き金となる刺激を受けても、十分なビタミンKが存在していると、NF-κBが細胞の核内へ移動して暴れ出すのをブロックしてくれます。その結果、IL-6などの炎症性サイトカインの産生が強力に抑え込まれるという流れです。
つまり、ビタミンKは「火事(炎症)が起きてから火を消す」のではなく、「火元のスイッチが入るのを未然に防ぐ」という、極めて効率的な抗炎症作用を持っています。
この抗炎症作用は、骨を作る、血管を守るなどビタミンKの他の働きとも密接にリンクしています。例えば、骨の健康において、慢性炎症(IL-6などの増加)は、古い骨を壊す「破骨細胞」の働きを異常に活性化させてしまい、骨粗鬆症を急速に悪化させます。
また、血管においても、炎症は血管の壁を傷つけ、そこへのカルシウム沈着(石灰化)を加速させる最大の要因となります。ビタミンKが持つ抗炎症作用は、単に炎症を鎮めるだけでなく、骨の破壊を食い止め、血管のダメージを防ぐための「最強のディフェンス(防御)」として機能しているのです。
このことから、ビタミンKは骨粗しょう症におけるアプローチ以外にも、慢性炎症に対するアプローチとしても有効です。
ビタミンKの働き⑦ OCの成熟化に伴う糖代謝の調節・インスリン感受性の改善
ビタミンKが直接関わっているわけではありませんが、ビタミンKにおけるオステオカルシンの成熟化により、インスリン感受性の改善にも関わっています。
ビタミンKによって活性化されたオステオカルシンは、骨の中にとどまるだけでなく、血流に乗って全身を巡る「ホルモン」として働きます。膵臓に働きかけてインスリンの分泌を促したり、筋肉や脂肪細胞でのインスリンの効き目(インスリン感受性)を高めたりすることで、血糖値のコントロールやエネルギー代謝の改善に大きく関わっています。1718

「骨を強くするビタミンKが、なぜ血糖値に関係するの?」と不思議に思われるかもしれません。
実は、骨は単に体を支え、カルシウムを貯蔵する以外にも、骨は全身のエネルギー代謝をコントロールする、巨大な内分泌臓器(ホルモンを出す臓器)」でもあります。その中心で働くカギとなるのが、ビタミンKと「オステオカルシン(OC)」です。
オステオカルシンは骨芽細胞から分泌されるタンパク質で、ビタミンKがあることで「オステオカルシン(OC)」を成熟化(γ-カルボキシ化)させ、骨を強くすることが出来ます。
この時、骨芽細胞から分泌されたオステオカルシンは、すべてが骨の中に留まるわけではありません。その一部は血流に乗って全身を巡り、他の臓器にメッセージを伝える「ホルモン」として働くことが分かっています。この骨から出るホルモンの働きを、ビタミンKが強力にサポートする働きがあります。
例えば、血流に乗ったオステオカルシンは、主に「糖代謝(血糖値のコントロール)」において、極めて重要な2つの働きをしています。その2つが、インスリン分泌の促進と、インスリン感受性の改善です。
- すい臓へのアプローチ(インスリン分泌の促進):
すい臓のβ細胞(インスリンを作る工場)に直接働きかけ、細胞の増殖を促すとともに、血糖値を下げるホルモンである「インスリン」の分泌量を増加させます。 - 筋肉・脂肪細胞へのアプローチ(インスリン感受性の改善):
筋肉の細胞に対して「もっとインスリンを受け入れて、血液中の糖分をエネルギーとして取り込みなさい」という指令を出します。これを**インスリン感受性の改善(インスリン抵抗性の改善)**と呼びます。
これ以外にも、脂肪細胞に働きかけて、長寿ホルモンや痩せホルモンとも呼ばれる「アディポネクチン」の分泌を促す作用も確認されています。アディポネクチンが増えることで、さらに全身のインスリンの効き目が良くなり、脂肪が燃焼しやすくなります。
このように、ビタミンKは、骨の中でオステオカルシンを成熟させて骨を強固にするだけでなく、全身の「糖代謝」にも関わっています。糖尿病患者の場合、同年代の健康な人に比べて骨折リスクが非常に高いことが知られています。この理由は、ビタミンK不足やオステオカルシンの機能不全が、骨の脆弱化と糖代謝の悪化を同時に引き起こしているためです。
「最近血糖値が気になってきた」「太りやすくなった」という方は、食事改善や運動習慣など生活習慣の改善と合わせて、是非ビタミンKも十分に摂取してみて下さい。
 ナンナン
ナンナンげげっ❗ビタミンKが不足すると糖尿病に繋がるのか❗
 はる かおる
はる かおるそうそう。ビタミンKは間接的にインスリンの分泌や糖代謝に関わっているから、不足すると糖尿病になりやすくなるんだよ
ビタミンKの働き⑧ 抗酸化作用による細胞膜の保護(フェロトーシスの抑制)
ビタミンKには、強力な抗酸化作用による細胞膜の保護作用もあります。ビタミンKは体内で使用すると「酸化型」となり、それを再利用するために還元を行って「還元型」にするというサイクルを回しながら働きます。
この還元型ビタミンK(ビタミンKヒドロキノン)には、強力な抗酸化作用があることが分かっています。ビタミンKヒドロキノン活性酸素によるダメージから細胞膜の脂質を守る(脂質過酸化の抑制)働きがあり、細胞レベルでの老化防止や、酸化ストレスから臓器を保護する役割を担っています。
例えば、私たちの体を構成する細胞は、寿命が来たり異常が起きたりすると、自ら死を選ぶプログラムが組み込まれています。近年、その細胞死の一種として新たに発見されたのが「フェロトーシス(鉄依存性細胞死)」です。
フェロトーシスとは、私達の細胞に酸素を運搬したり、細胞がATPというエネルギーを作ったりするのに必要な「鉄(フェロ)」と、それに伴って体内で発生した活性酸素が結びつくと、細胞膜の脂質が強烈に酸化され、細胞自体がそのダメージで死んでしまう現象のことです。
細胞を包む「細胞膜」は脂質(あぶら)でできています。体内で発生した活性酸素と「鉄(フェロ)」が結びつくと、この細胞膜の脂質が強烈に酸化されてしまいます。簡単に言えば、細胞の膜が「サビて」破れてしまうような状態です。
このフェロトーシスによる細胞死は、アルツハイマー病などの神経変性疾患や、心筋梗塞や脳梗塞後の臓器ダメージ、さらには全身の老化現象の根本的な原因の一つとして、現在世界中で積極的に研究が進められています。
ビタミンKには、強力な抗酸化作用によってこのフェロトーシスによる細胞死を防ぎ、細胞膜を守る働きがあります。1920
具体的には、ビタミンKには血液を凝固し、止血という命に関わるシステムを絶え間なく支えるため、体内には少量のビタミンKを効率よく使い回す「ビタミンKサイクル」というシステムが備わっています。一度γ-カルボキシ化の仕事を終えたビタミンKは「酸化型」となり働けなくなりますが、肝臓内の還元酵素(VKOR)によって再び「還元型」に戻され、再利用されています。
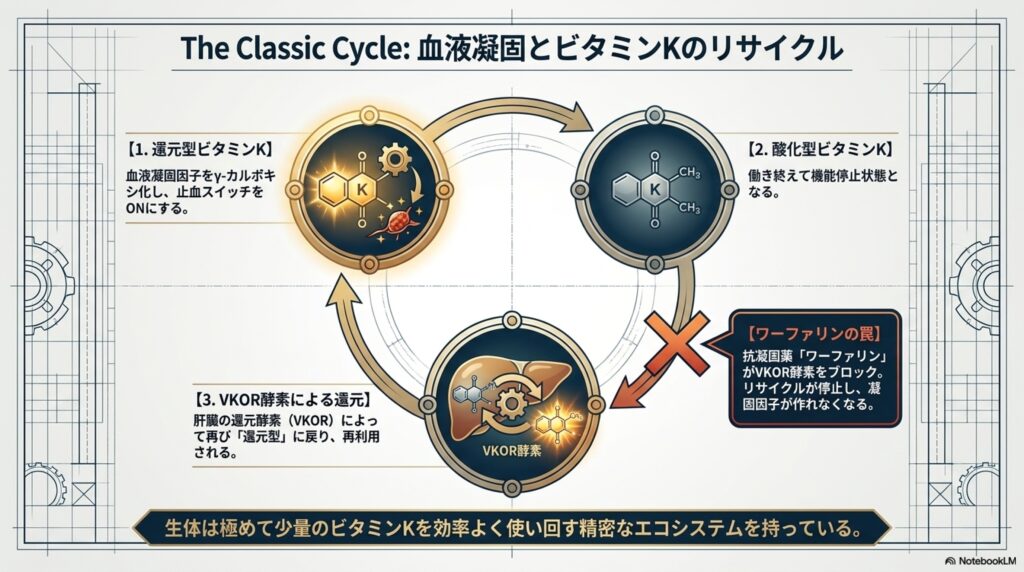
このによって再び「還元型」に戻され、再利用される過程を、「古典的サイクル」と呼びます。
そして、細胞内には、肝臓内の還元酵素(VKOR)以外にも、「FSP1」という全く別の酵素が存在しています。このFSP1がビタミンKを取り込むと、ビタミンKは「還元型ビタミンK(ビタミンKヒドロキノン)」という、極めて強力な抗酸化力を持つ形態に変化します。これを「非古典的ビタミンKサイクル」と呼びます。21
この還元型ビタミンKは、脂質に溶け込みやすい性質(脂溶性)を活かして細胞膜に入り込みます。そして、活性酸素が細胞膜の脂質を酸化(サビ)させようとすると、自らが身代わりとなって強力な抗酸化作用を発揮し、脂質の酸化の連鎖反応をストップさせます。
つまり、ビタミンKは骨を作るためのサポート役以外にも、細胞膜そのものをサビから守る抗酸化栄養として機能し、フェロトーシスなど酸化ダメージによる細胞死から私たちの臓器や脳を守ってくれているのです。
特に、脳や神経系のように脂質が多く、酸化ストレスにさらされやすい臓器においては、ビタミンKの抗酸化作用は絶大な意味を持ちます。これまで、脂質の酸化を防ぐ代表的な栄養素といえば「ビタミンE」でしたが、近年の研究により、ビタミンKがビタミンEと同等、あるいはそれ以上の強力な抗酸化物質として、私たちの生命維持や老化防止に深く関わっていることが分かってきています。
 ナンナン
ナンナンなるほど、ビタミンKには細胞を守ってくれる働きがあるのか❗
 はる かおる
はる かおるそうだよ、だからビタミンKが不足すると、老化や認知症など色々な病気になるリスクが高まってしまうんだ
 ナンナン
ナンナンよし、ちょっとビタミンK摂ってくる❗❗
ビタミンK不足になりやすい人とその原因
ビタミンKの働きでも解説した様に、ビタミンKは血液を凝固させる働きや、カルシウムの利用や調節、糖代謝や脳神経細胞の保護など様々な代謝に関わっています。そのため、不足すると様々な疾患を引き起こします。
例えば、ビタミンK不足が引き起こす症状と影響としては次のようなものが挙げられます。
ビタミンK不足が引き起こす症状と影響
血液凝固関連の症状と影響
- 出血傾向: 鼻血が出やすい、歯茎から血が出やすい、小さなケガでも血が止まりにくい。
- あざができやすい: 軽くぶつけただけでも青あざ(皮下出血)ができやすくなる。
骨関連の症状と影響(カルシウムパラドックス)
- 骨質(こつしつ)の低下: 接着剤(オステオカルシン)が働かずカルシウムが骨に定着しないため、骨の中身がスカスカになる。
- 骨折リスクの増大: 骨密度は正常であっても骨のしなやかさが失われるため、ちょっとした転倒で骨折しやすくなる。
- 骨粗鬆症の悪化: カルシウム不足と連動し、骨が脆くなるスピードが加速する。
心血管系の症状と影響(カルシウムパラドックス)
- 血管の石灰化: 骨に行けなかったカルシウムが血管壁に沈着し(MGPの未活性化)、血管が土管のようにカチカチに硬くなる。
- 動脈硬化・高血圧: 血管の弾力が失われることで血圧が上がり、将来的な心筋梗塞や脳梗塞の致命的なリスクとなる。
糖代謝への影響
- インスリン抵抗性の悪化: 骨からのメッセージ物質(オステオカルシン)が働かず、筋肉や脂肪細胞でのインスリンの効き目が悪くなる。
- 糖尿病リスクの増加: 血糖値のコントロールが難しくなり、太りやすい体質になる。
脳・神経系の症状と影響
- 認知機能の低下: 脳の神経細胞を保護する成分(スフィンゴ脂質)がうまく作られず、記憶力や思考力が低下する。
- 神経変性疾患リスク: 細胞膜の酸化ダメージ(フェロトーシス)を防げず、アルツハイマー病などのリスクが高まる。
その他の症状と影響
- 慢性炎症の悪化: 炎症を抑えるスイッチ(NF-κBの抑制)が働かず、全身の老化(インフラメイジング)が加速する。
- 軟骨や関節の石灰化: 血管だけでなく、関節周囲の軟組織にも行き場を失ったカルシウムが沈着し、痛みや変形を引き起こす。
ビタミンKは腸内細菌によっても合成されるため、かつては「通常の食事をしていれば不足することはない」と考えられてきました。しかし、現代の分子栄養学では、年齢や病歴、そして「どの種類のビタミンKを摂っているか」によって、深刻な不足状態(相対的欠乏)に陥る人が非常に多いことが分かっています。
例えば、厚生労働省の「日本人の食事摂取基準2025年版」によると、ビタミンKの摂取目安量は、成人の男女ともに一日あたり150㎍と定められています。
この摂取量としては、例えばビタミンKが多く含まれる海苔の場合、1枚(2g)でおよそ2,600㎍のビタミンKが含まれています。この他、岩のりでは1枚(3g)で1,700㎍、カットワカメ10gで1,600㎍含まれている事から、一見すると基準値よりも十分な量を摂取出来ているように思えます。
| ビタミンK1が多く含まれる食品 | ビタミンK2(MK-7)が多く含まれる食品 |
|---|---|
| あまのり ほしのり 1枚:2g ……2,600㎍ いわのり 素干し 1枚:3g ……1,700㎍ カットわかめ 乾 1人分:10g 1,600㎍ | 挽きわり納豆 1パック:30~50g ……930㎍ 糸引き納豆 1パック:30~50g……870㎍ |
しかし、この「日本人の食事摂取基準2025年版」に定められている基準値では、「ビタミンK1」と「ビタミンK2(MK-4やMK-7)」の違いを全く考慮していません。
食事から摂れるビタミンKには、海苔やワカメ、緑黄色野菜に含まれる「ビタミンK1」と、納豆や肉・卵に含まれる「ビタミンK2」があります。
ほうれん草から摂る150㎍のK1と、納豆から摂る150㎍のMK-7では、吸収率も、体内で働く場所(肝臓か、骨・血管か)も、持続時間も全く異なります。国の基準はあくまで「血液が正常に固まるため(欠乏症を出さないため)」の最低ラインの目安に過ぎません。22
前述した通り、植物に含まれるビタミンK1は細胞の構造に硬く縛られているため、腸からの吸収率が10〜15%程度と非常に低くなっています。さらに、吸収されたビタミンK1の大部分は肝臓に直行し、止血のために消費されてしまいます。
人間の体にはビタミンK1をビタミンK2(MK-4)に変換する機能が備わってはいますが、その変換効率は決して高くありません。つまり、K1ばかりをいくら摂取しても、骨を強くし、血管の石灰化を防ぐための「ビタミンK2」としては非常に非効率であり、生体内利用効率が悪い状態(=実質的なビタミンK不足)に陥ってしまうのです。
また、この「日本人の食事摂取基準2025年版」の目安量(150㎍)は、骨折を完全に予防できる最適な量として綿密に計算されたわけではありません。
実は、「現在の健康な日本人が食事から摂っているビタミンKの平均的な量(中央値)」をそのまま設定しただけの数値なのです。腸内細菌が合成するビタミンK2の量は個人差が大きすぎて測定できないため、この国の基準には体内での合成量は一切考慮(計算)されていません。23
そのため、その人にとって目安量が必要量であるとは限りません。腸内環境や消化吸収能の状態によっては、ビタミンKの合成量が異なるため、身体の状態や食べ物によっても必要量が変わってきます。特に、ビタミンKの主要な形であるMK-7の合成は腸内細菌が関わっているため、抗生物質を長期服用している人や腸内環境が悪化している方は、食品からのビタミンK(MK-7)をより意識的に摂取する必要があります。
また、ビタミンK2の主要形態であるMK-7からMK-4への合成量や吸収量は加齢と共に減少し、ビタミンKの需要は骨粗しょう症など病態の有無や生活習慣の影響も受けます。このことから、一人一人に必要なビタミンKの摂取量は異なり、目安量よりも多くのビタミンKを摂取することが必要です。
ビタミンK不足になりやすい人とその原因
- 新生児・乳児
胎盤からのビタミンK移行が少なく、出生直後は腸内細菌が未発達なため自力で合成できない。また母乳中のビタミンK含有量も少ないため、不足による出血症リスクが非常に高い(そのためK2シロップが投与される)。 - 高齢者
加齢に伴う胃酸や胆汁、膵液の分泌低下により、脂溶性であるビタミンKの吸収能力が落ちる。また、細胞内でビタミンKを強力な「MK-4」に変換する効率も年齢とともに低下する。 - 閉経後の女性(需要の増加
エストロゲン減少により骨密度が急激に低下し、骨からのカルシウム流出が加速するため、骨にカルシウムをつなぎ止める「ビタミンKの需要」が跳ね上がり、相対的に不足しやすくなる。 - 納豆や緑黄色野菜を食べない人、極端な脂質制限をしている人
MK-7を豊富に含む納豆(特に納豆を食べる習慣がない地域の人)や、K1を含む緑黄色野菜の摂取不足。また、脂溶性であるため、極端な脂質制限ダイエットをしていると腸からの吸収率が極端に落ちる。 - 抗生物質を長期服用している人
広域スペクトルの抗生物質によって腸内の善玉菌まで死滅してしまい、腸内細菌によるビタミンK(メナキノン類)の体内合成量が著しく低下する。 - 腸内環境が悪化している人(ディスバイオシス)
食物繊維不足や加工食品の多食により腸内フローラが乱れ、ビタミンKを作り出す腸内細菌の自給自足システムがうまく機能していない。 - 特定の薬を服用している人(ワーファリン、スタチンなど)
抗凝固薬(ワーファリン)はビタミンKのリサイクルを直接ブロックする。コレステロール低下薬(スタチン)は、組織でのMK-4への変換に必要な材料の生産を止めてしまうため、組織でのK2不足を招く。 - 消化器系疾患や肝臓・胆のう疾患を持つ人
クローン病、セリアック病、慢性すい炎などによる「脂肪の吸収障害」。また、胆汁の分泌が悪い人や、代謝の要である肝臓の機能が低下している人は吸収と利用が阻害される。 - 慢性腎臓病(CKD)や糖尿病を持つ人
腎機能低下により血管の石灰化が猛烈に進むため、それを防ぐストッパー(MGP)を活性化させるために大量のビタミンKが消費され、「相対的欠乏」に陥りやすい。 - マグネシウム不足の人
吸収したビタミンKを、組織で直接働く「MK-4」に変換する酵素(UBIAD1)を動かすにはマグネシウムが必須であるため、マグネシウムが不足するとビタミンKが体内でうまく利用されない。
例えば、新生児・乳幼児の場合、特にビタミンKが不足しやすいと言われています。ビタミンKは胎盤を通過しにくいため、赤ちゃんはビタミンKの貯蔵量が極めて少ない状態で生まれてきます。
また、出生直後は腸内細菌が未発達で自力で合成できず、母乳中のビタミンK含有量も少ないため、「乳児ビタミンK欠乏性出血症」という命に関わるリスクを抱えています。そのため、日本では生後すぐに「K2シロップ(MK-4)」を投与して人為的に補うのが標準的な医療となっています。
他にも、高齢者の場合では加齢とともに胃酸や胆汁、膵液といった消化液の分泌が低下するため、ビタミンKが不足しやすくなる要因です。脂溶性であるビタミンKは、油と一緒に消化・吸収されるため、消化能力の低下はビタミンKの吸収率低下に直結します。
加えて、細胞内ではビタミンKの活性型とも言える「MK-4」に変換する酵素(UBIAD1)の働きも加齢によって衰えるため、体内での利用効率がガクッと落ちてしまいます。
この他、糖尿病方や慢性腎臓病(CKD)の方、閉経後の女性など、疾病や性別によっても必要量が異なります。そのため、ビタミンKは一人一人に必要な量が異なり、目安量よりも多くのビタミンKを摂取することが必要です。
骨粗鬆症や動脈硬化を予防し、アンチエイジング効果を最大限に引き出すためには、一律の150㎍という数字に惑わされず、質の高い「ビタミンK2(MK-7やMK-4)」を意識して摂取することが不可欠です。
 ナンナン
ナンナンなるほど・・・
栄養摂取目安は最低限必要な量で、その量を摂っていれば足りているわけじゃ無いんだね💧
 はる かおる
はる かおるそうそう。ビタミンKの摂取目安は血液が正常に固まるため(欠乏症を出さないため)」の最低ラインの目安として算出された摂取量になっているから、その量を摂っていれば足りているわけじゃ無いんだよ。特に、お子さんや高齢者、骨粗しょう症の方などビタミンKの需要が高い人もいるから、目安量が必要量とは限らないんだ
ビタミンK不足になると引き起こされるカルシウムパラドックスとは?
ここからは、ビタミンK不足と特に関係が深い、「カルシウムパラドックス」」について解説しておきます。「カルシウムパラドックス」とは、体内のカルシウムが不足しているにもかかわらず、血液中や血管壁にカルシウムが溢れ、動脈硬化や結石を引き起こす現象です。
ビタミンKが不足すると、骨を支えるためのカルシウムが骨に定着できず、行き場を失ったカルシウムが血管壁に沈着してしまいます。つまり、骨がスカスカになる一方で、血管は石灰化してボロボロになるという最悪の状況を招くのです。
一部情報では、カルシウムの摂り過ぎは身体に悪いと言われていることがあります。しかし、カルシウムは身体を作る材料として欠かすことが出来ません。
カルシウムは、骨や歯を作る材料として使われたり、筋肉の弛緩と収縮を制御したり、自律神経を整えて睡眠の質を改善したり、血管を収縮させて血圧を調節したりする働きがある栄養素です。
他にも、インスリンなどホルモンの分泌や酵素の分泌にも関わっていて、糖代謝を始めとしたエネルギー代謝など、体内のあらゆる反応にカルシウムが関わっています。
カルシウムの主な働き
- 歯や骨を作る
- 神経伝達物質の材料となり、神経を落ち着かせる
- マグネシウムと共に血圧を調節する
- マグネシウムと共に糖代謝に関与
- マグネシウムと共に筋肉の弛緩と収縮に関与
- 血液の凝固に関与
特にカルシウムは、骨を作る材料として知られていて、不足すると骨密度が低下して骨粗しょう症を引き起こす原因になると言われています。
また、この他にもカルシウムが不足することで、血圧が上昇したり、糖尿病を引き起こしたり、動脈硬化を引き起こしたりと、様々な悪影響を及ぼします。
カルシウム不足が引き起こす症状と影響
骨関連の症状と影響
- 骨粗鬆症: 骨密度が低下し、骨が脆くなり骨折しやすくなる。
- 骨軟化症: 骨が柔らかくなり、変形しやすくなる。
- 成長障害: 子供の骨の発育が遅れ、成長が遅れる。
- 変形性関節症: 軟骨が硬くなり、痛みや機能障害が起こる
筋肉関連の症状と影響
- 筋肉のけいれんや痙攣: 特に手足の筋肉に起こりやすい。
- 筋肉の弱さ: 筋力の低下、疲れやすさ。
- テタニー: 筋肉の不随意収縮やけいれんが起こる状態。
神経系の症状と影響
- しびれや感覚異常: 手足や顔面にしびれやピリピリした感覚が生じる。
- 神経過敏: 過剰な反射や不安感、興奮しやすさ。
- 自律神経系の乱れ: 夜眠れない、気分が落ち込むなど
心血管系の症状と影響
- 不整脈: 心拍数の異常、動悸。
- 血圧の変動: 高血圧や低血圧のリスク増加。
- 心機能の低下: 心臓の収縮力が低下し、循環不全が生じる可能性。
- 動脈硬化: 血管壁にカルシウムが付着することによる虚血性疾患
糖代謝への影響
- 糖尿病: インスリン抵抗性の増加
5. その他の症状と影響
- 歯の問題: 歯のエナメル質の弱化、虫歯や歯周病のリスク増加。
- 認知機能の問題: カルシウムパラドックスによるカルシウム過剰によって脳細胞の働きが悪くなり、死滅する
- 尿路結石: カルシウム不足の状態では尿路結石になりやすくなる

そのため、日本人の食事摂取基準(2025年版)では、1日の推奨量を18~29歳男性で800mg、30~74歳男性で750mg、75歳以上の男性で700mg、18~74歳女性で650mg、75歳以上の女性で600mgと、それぞれの世代で十分な量を摂取するよう定められています。24
また、カルシウムの過剰摂取により、高カルシウム血症など健康被害がみられることから、耐容上限量は、18歳以上男女ともに1日2,500mgと設定されています。
しかし、実際には男女ともに殆どの年代でカルシウムの摂取量は推奨量を下回っているというのが現実です。
例えば、男性の30代〜70代にかけては推奨量が一日あたり750mgなのに対し、およそ450mg〜600mgしか摂取出来ていません。女性の場合では、10代〜70代にかけて推奨量が一日あたり650mgなのに対し、およそ400mg〜550mg程度の摂取量しかありません。

この理由としては、推奨量を満たすには食事からの摂取だけでは難しいと言われているためです。カルシウムは、牛乳などの乳製品や、小魚など魚の骨に多く含まれていますが、これらは意識的に多く摂る必要があるほか、カルシウムは加工食品などに含まれるリン酸や胃酸分泌抑制剤などの服薬、高脂肪の食事によっても吸収が阻害されてしまいます。
そのため、カルシウムを十分に摂取するためには、食事を改善したり、サプリメントなどで積極的に摂取したり等の工夫が必要になります。
例えば、一般的には、骨粗しょう症と診断されたとき、カルシウム製剤を処方されたり、カルシウムのサプリメントを使ったりして不足したカルシウムを補おうとしますよね。
ただ、この時に「カルシウムの摂り過ぎが危険だ」と言われているのをネットで見たり耳にしたことがありませんか?
カルシウムをサプリメントなどで摂り過ぎると、高カルシウム血症を引き起こして泌尿器系結石や便秘、血管の石灰化、鉄・亜鉛などのミネラル吸収阻害を引き起こす可能性があると言われています。
これを読んでいる方の中にも、もしかしたら「カルシウムのサプリメントを飲んでいたら血中カルシウム濃度が上がってしまった」という方もいらっしゃるかもしれません。
このような危険性について警鐘が鳴らされていると、カルシウム補給のためにサプリメントでカルシウムをたくさん摂るのは危険だから止めておこうと思いますよね。
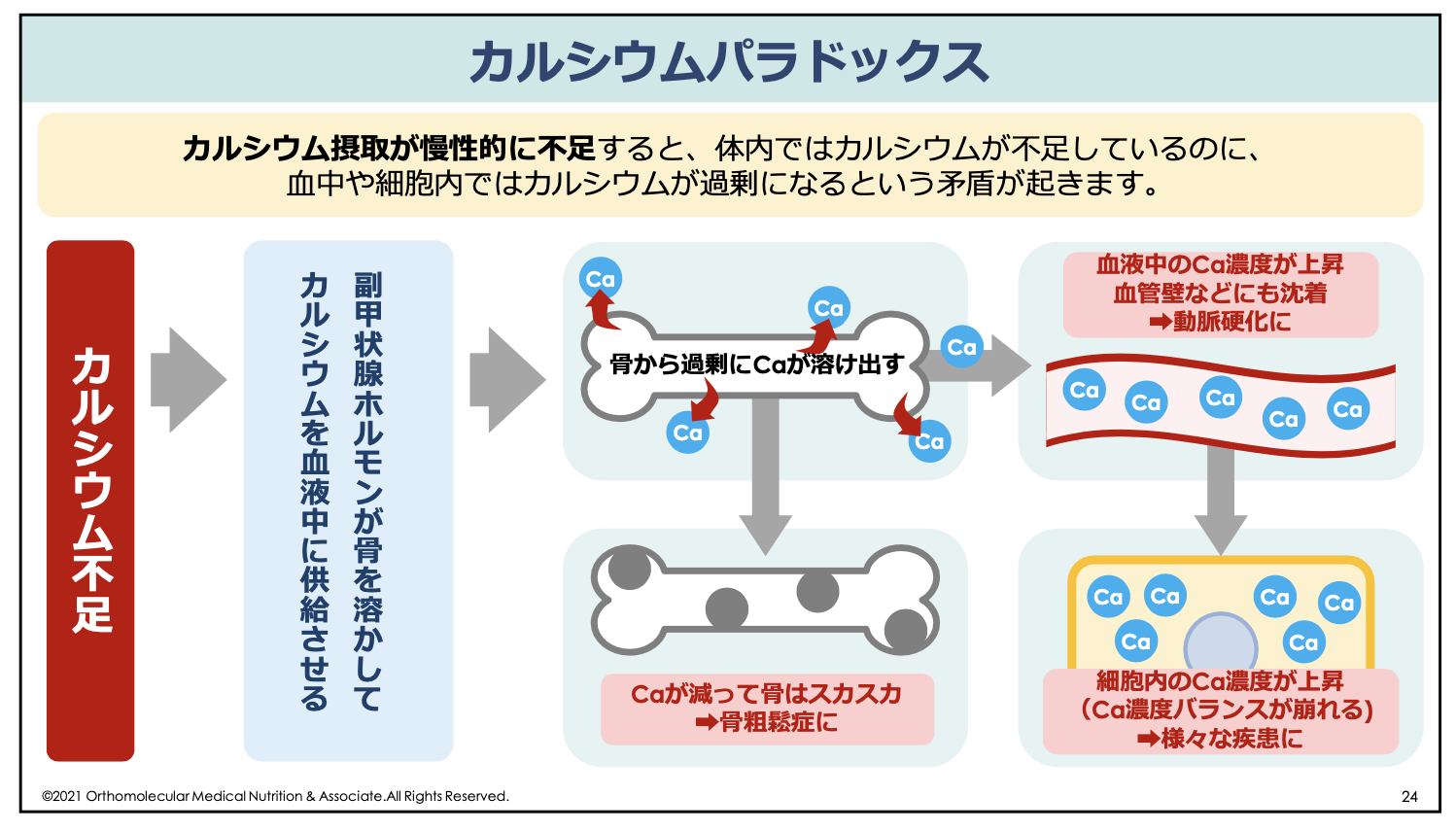
ですが、これは全くの逆です。実は、体内では「カルシウムが不足しているほど、血中カルシウム濃度が高くなる」という現象が発生します。このような現象のことを「カルシウムパラドックス」と言います。
カルシウムパラドックスとは、カルシウムが不足しているのに、血中や細胞内ではカルシウムが過剰になってしまうという、矛盾した状態になってしまうことです。
例えば、カルシウム不足と関連の深い骨粗しょう症の場合、「骨がスカスカなのに、血中カルシウム濃度が高く、血管にはカルシウムが沈着している」という現象が引き起こされます。この状態では、食事から摂るカルシウムとは異なり、非常にコントロールが難しい「悪玉カルシウム」として振る舞います。
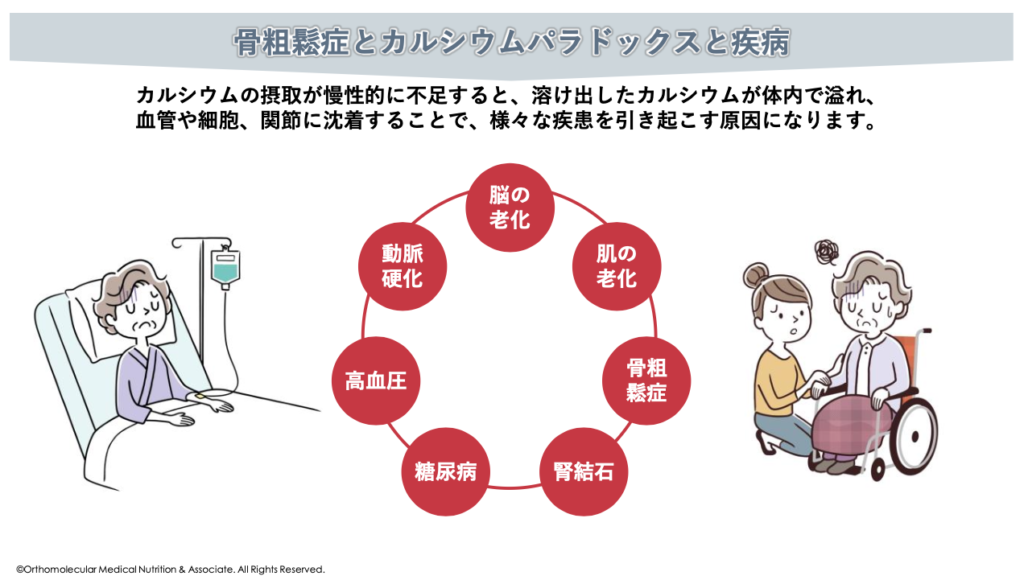
具体的には、カルシウムパラドックスによって血液中のカルシウム濃度が上昇しすぎると、細胞内のカルシウム濃度が上昇してカルシウム濃度のバランスが崩れたり、血管壁などに余分なカルシウムが沈着したりして動脈硬化などの原因になります。
他にも、脳細胞に過剰なカルシウムが流入することで脳細胞の働きが悪くなったり、死滅したりして認知症を発症する原因にもなります。また、カルシウムが過剰になる事で血圧が正常に制御できなくなり、高血圧を発症したり、糖尿病になりやすくなったり、腎結石になりやすくなったり、肌の老化が進んだりと様々な疾患を引き起こす原因になります。
なぜこのようなことが起こるかというと、カルシウムの摂取量や必要量が慢性的に不足していると、体内では血中カルシウム濃度を保つために副甲状腺から「副甲状腺ホルモン」が分泌され、このホルモンが骨を溶かしてカルシウムを血液中に供給するよう命令します。この時、実際に必要な量よりも過剰な量が溶けてしまうことで、逆にカルシウムの血中濃度が過剰になってしまうのです。
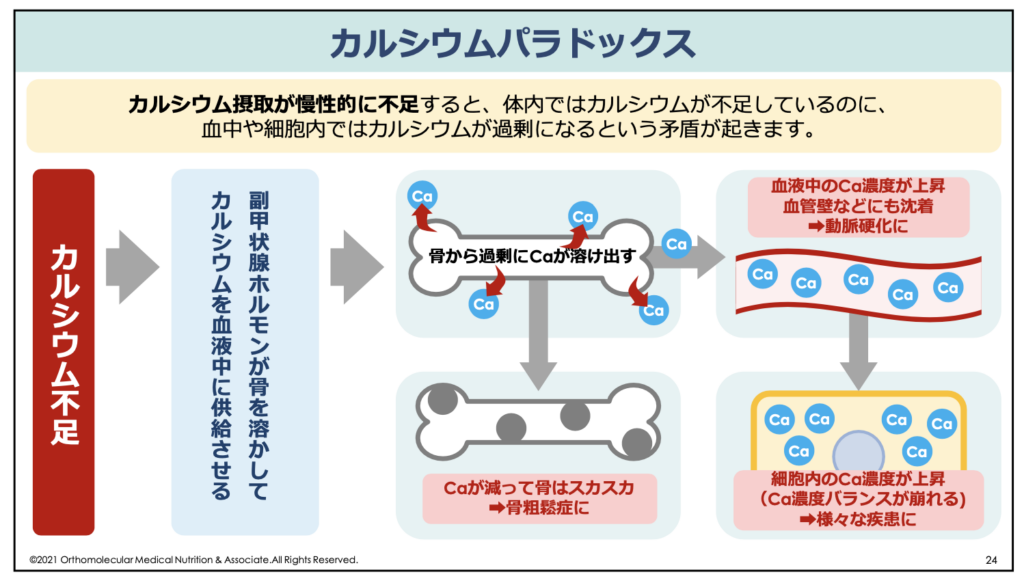
骨はカルシウムの貯蔵庫としての働きもあり、カルシウムが不足すると副甲状腺の指令によって骨を溶かして血中カルシウム濃度を維持するという働きがあります。
この血液中に存在するカルシウムは、心臓を動かし、神経を伝達するために一刻も欠かすことができません。カルシウム不足によって血中のカルシウム濃度が危機的状況に陥ると、体は「骨の健康よりも、今の命を優先する」モードに切り替わります。
その結果、骨の貯金を切り崩して無理やり血中にカルシウムを供給し始めます。この副甲状腺ホルモンによる作用は非常に強力で、骨からカルシウムを取り出す際には、必要な量よりも過剰な量が溶けてしまいます。すると逆にカルシウムの血中濃度が過剰になる「カルシウムパラドックス」という現象が発生してしまうのです。
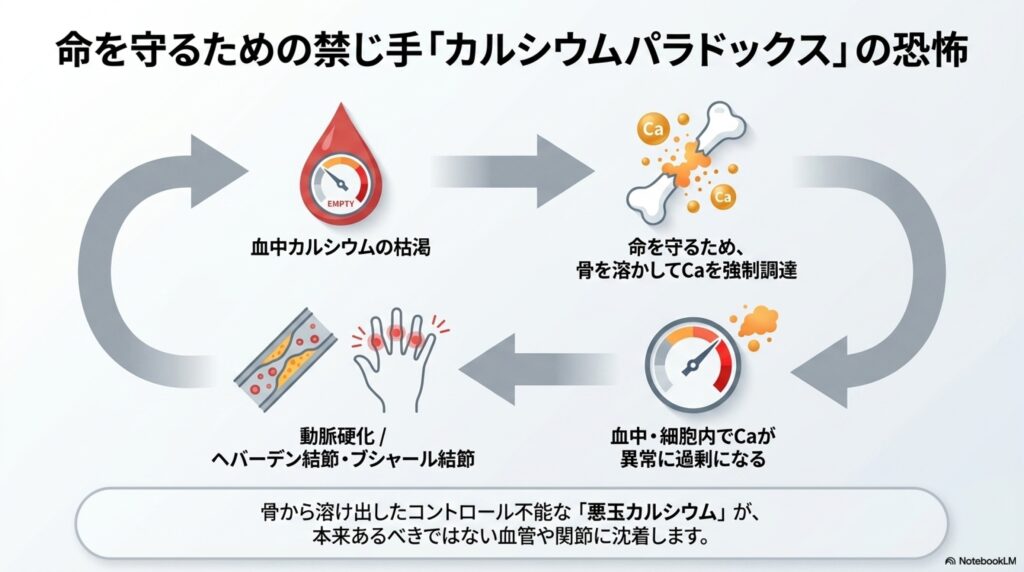
このカルシウムパラドックスが引き起こされると、血管壁などに余分なカルシウムが沈着したりして動脈硬化を引き起こしたり、関節にカルシウムが沈着して炎症を起こしたりします。
例えば、カルシウムパラドックスが原因と言われている物に「ヘパーデン結節」と「ブシャール結節」があります。ヘパーデン結節は指の第1関節の部分がこぶのように腫れて変形し、針を刺したような痛みを伴い、女性に起こることが多い疾患です。また、第二関節の部分に起こるのをブシャール結節と言います。

これらは指の使いすぎでなりやすい傾向がありますが、それ以外にもカルシウム不足によって引き起こされるカルシウムパラドックスが原因であると言われています。これは、骨から溶け出したカルシウムが指関節に徐々に沈着・石灰化し、関節の変形が起こり神経を刺激してしまうことが原因と考えられているためです。
一般的にはカルシウムの摂り過ぎによって血中カルシウム濃度が上昇し、悪影響を及ぼすと言われていますが、正しい分子栄養学を実践する範囲内でのカルシウム摂取によって、高カルシウム血症に陥ることはまずありません。
これは、体内ではカルシウムやマグネシウムの濃度がかなり厳密に調節されているため、口腔からの摂取量程度では血中濃度にほぼ影響を与えないためです。
むしろ、カルシウムの摂取不足や骨粗しょう症における「骨からカルシウムを取り出す」ことこそが高カルシウム血症、カルシウムパラドックスの原因になり得ます。この原因の1つには、ビタミンK不足が深く関わっています。
前述したように、ビタミンKにはオステオカルシンの成熟化に関わって骨形成に関わったり(骨粗しょう症の予防・改善に関わる)、血管壁へのカルシウムの沈着を予防したり(カルシウムパラドックスを予防)する働きがあります。
このことから、ビタミンKの不足が骨粗しょう症や、カルシウムパラドックスの発生と深く関連しているのです。カルシウムパラドックスが発生している場合は、カルシウムの過剰摂取を疑う前にまずはビタミンKの不足や骨の健康状態を疑ってみてください。
 ナンナン
ナンナンうーん、カルシウムが不足するとむしろカルシウムが過剰になる❓❓
何だかよく分からない現象が起こるんだね💦
 はる かおる
はる かおるそうだね。体内ではカルシウムの濃度を一定に保とうとする働きがあるから、カルシウムが足りなくなると骨から溶かし出して利用するよ。この時、余分にカルシウムが溶けてしまうことでカルシウム不足なのにカルシウムが過剰になってしまう「カルシウムパラドックス」が発生してしまうんだ。
ビタミンK不足と関連が深い「骨粗しょう症」
では、そもそも骨粗しょう症とはどんな病気なのでしょうか? ここからは、ビタミンK不足と特に関連が深い骨粗しょう症のについて解説しておきます。
まず、骨粗しょう症とは、単位面積あたりの「骨量(密度)」が少なくなり、スカスカになってしまった状態の事です。骨はカルシウムやマグネシウム、リンなどのミネラルで構成されており、正常な人はこの密度が高く、丈夫な状態を保っています。
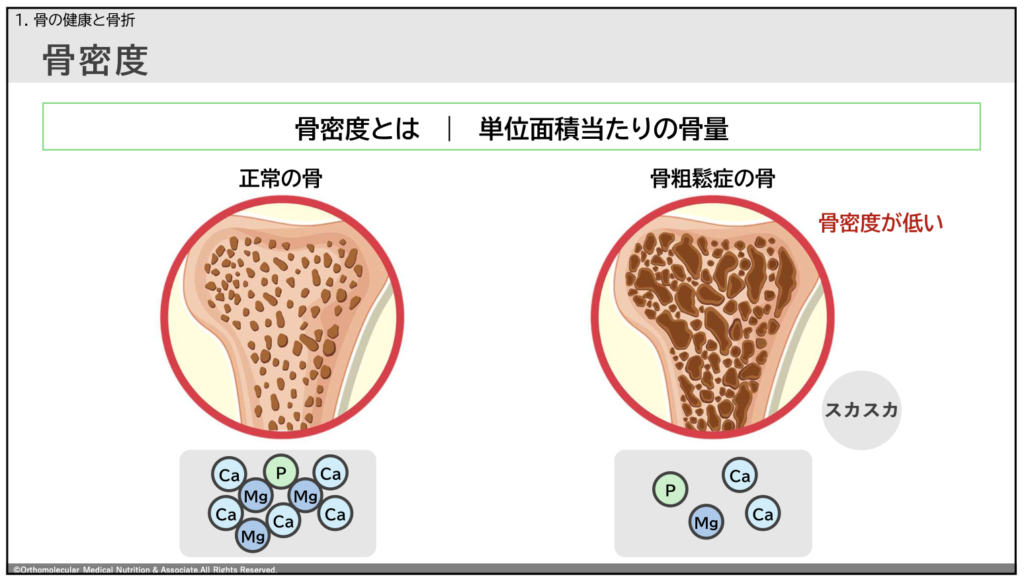
一方で、骨粗しょう症の場合、この骨に含まれているカルシウムやマグネシウム、リンなどミネラルの密度が低くなり、もろくなって骨折しやすくなっています。
では、なぜ骨粗しょう症の場合はこのカルシウムやマグネシウム、リンなどのミネラルの密度が低くなってしまうのでしょうか?
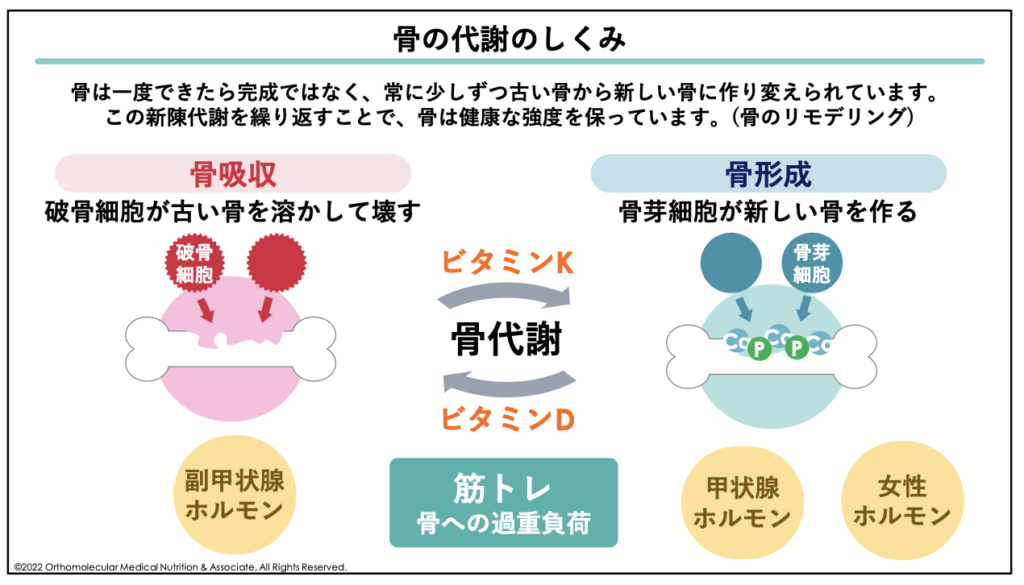
通常、骨は常に「壊す(骨吸収)」と「作る(骨形成)」を繰り返しています。この骨が新しく作り替えられることを、「骨のリモデリング」と言います。骨粗しょう症は、この骨を壊したり作り替えたりするバランスが崩れてしまい、壊される量が多くなってしまうことで引き起こされます。
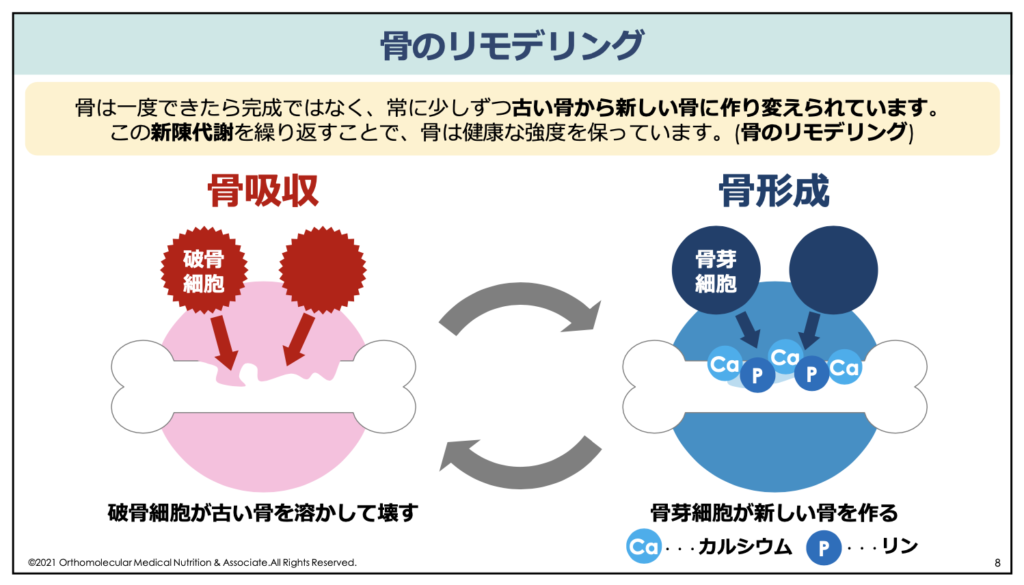
本来、健康な人の場合は骨のリモデリングが正常に働いているため、骨の密度が十分に保てています。一方で、更年期の女性や活動量が低い方、糖尿病を抱えている方などはこの骨のリモデリングがうまく出来なくなるため、骨粗しょう症になりやすくなっているのです。
骨粗しょう症になりやすい原因
- エストロゲンの減少: 女性ホルモンは骨を壊す細胞の働きを抑えています。閉経後に骨粗しょう症が急増するのは、この「ストッパー」が外れるためです。
- ロコモ(ロコモティブシンドローム): 運動器の障害により移動機能が低下した状態。筋力低下は骨への刺激を減らし、さらに骨を弱くする悪循環を生みます。
- 糖尿病: 高血糖による高浸透圧利尿により、カルシウムやマグネシウムの排泄が促進されて骨粗しょう症になりやすくなります。
- 栄養不足: カルシウムやマグネシウム、ビタミンDやビタミンK、タンパク質など、骨や身体を作るための材料が不足しているとなりやすくなります。
例えば、骨粗しょう症の主な原因として閉経後女性における「女性ホルモン(エストロゲン)分泌量低下」が挙げられます。
女性ホルモンであるエストロゲンには、骨を壊しすぎないよう調節してくれる働きがあり、閉経前の若い女性ではエストロゲンの働きによって骨密度を正常に保ちやすい状態になっています。
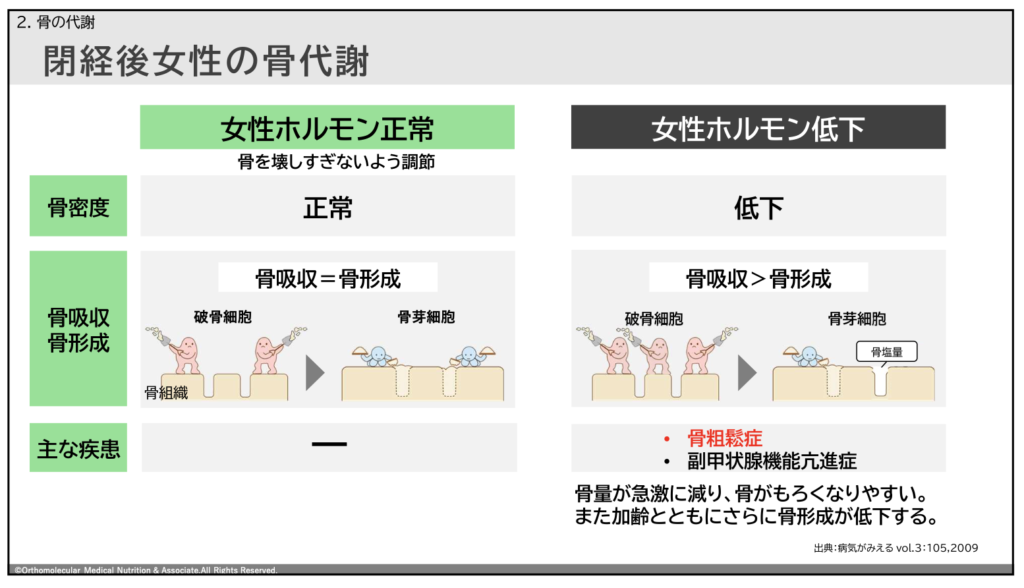
しかし、閉経後の女性ではこのエストロゲンの分泌量が減ってしまうため、骨を修復するよりも壊す量が多くなって骨がもろくなり、骨粗しょう症になりやすくなります。
例えば、骨密度は20代頃にピークに達し、その後40歳代半ばごろまではその状態が維持されます。しかし、その後は更年期あたりを境に、年齢と共に低下していくと言われています。
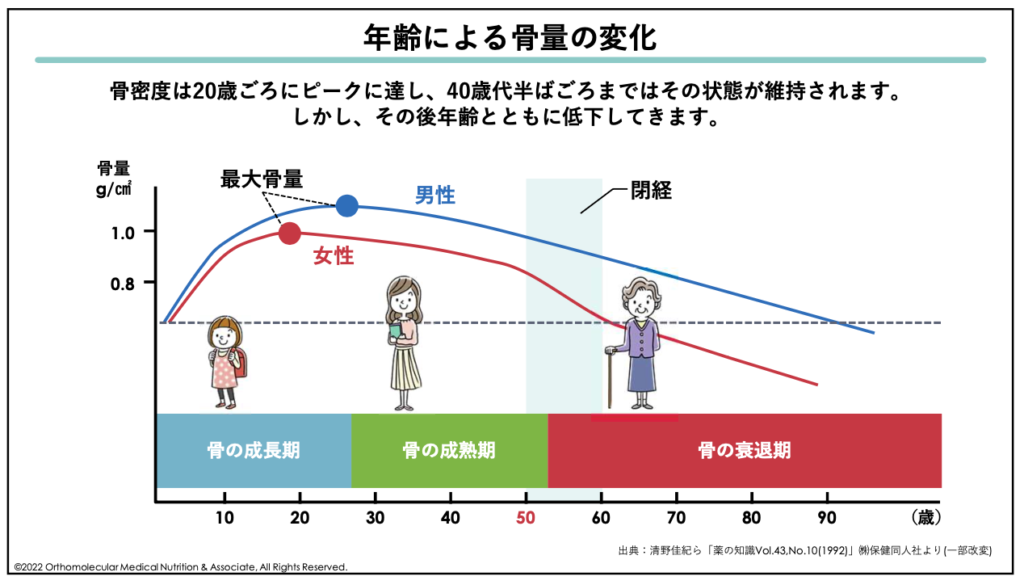
更年期以降の女性はエストロゲンによる「守り神」がいなくなってしまうため、特に骨粗しょう症には注意が必要です。
また、女性ホルモン以外にも骨密度が低下する原因があります。それが、運動不足や無理なダイエット、過度な飲酒や喫煙などです。
骨粗しょう症は、「骨の生活習慣病」とも言われ、生活習慣と密接に関係しています。
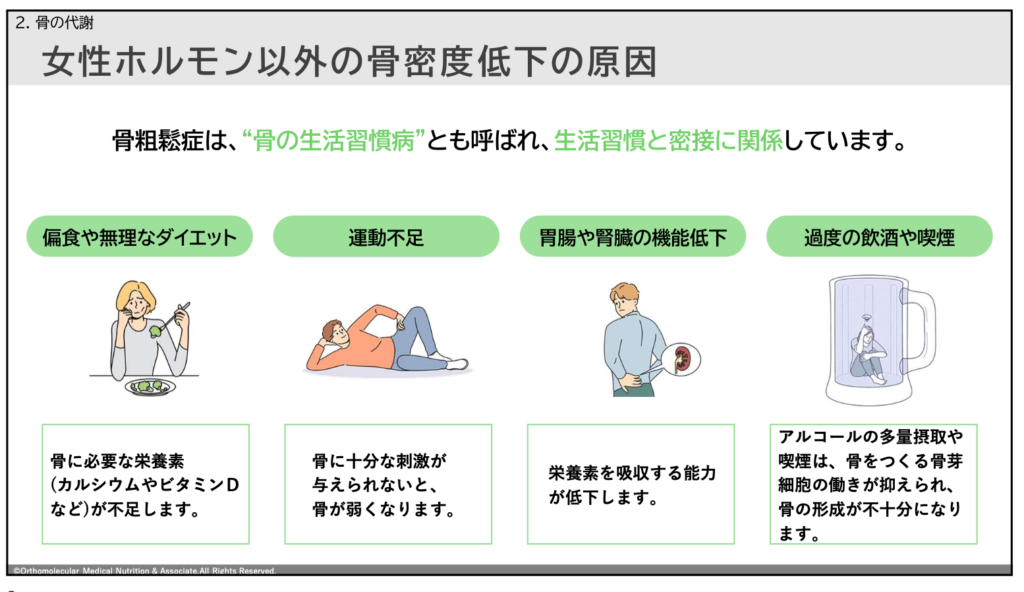
特に、50代以降に運動する習慣が無かったり、お酒の飲み過ぎや偏った食生活などによって栄養が不足していたりすると、骨粗しょう症になりやすくなります。
骨はカルシウムやマグネシウム、リンなどのミネラルから作られているため、食生活の悪化によってこれらミネラルの摂取量が不足すると、骨を作る材料が足りなくなって骨形成が低下してしまいます。
また、骨を作るためには運動などによる骨への刺激が必要なため、運動不足などによって骨に十分な刺激が与えられないと骨が弱くなってしまいます。
そのため、骨粗しょう症は生活習慣と特に関係が深い病気です。骨粗しょう症は単に「カルシウム不足」や「骨がもろくなるだけ」と思われていますが、それだけではありません。骨粗しょう症を予防、改善するためには、生活習慣の根本的な見直しも必要です。
もし、現時点で「背中や腰が痛い」「身長が縮んだ」「背中が丸くなった」「ささいな事で骨折しやすくなった」などの症状があったら、特に注意して下さい。これらは骨粗しょう症の典型的な危険サインです。

骨粗しょう症になると、足腰以外にも全身の骨がもろくなるため、背骨などを圧迫骨折しやすくなります。この圧迫骨折は特に骨粗しょう症の高齢者に多く、圧迫骨折をすると腰痛や内臓の圧迫を引き起こす原因になります。
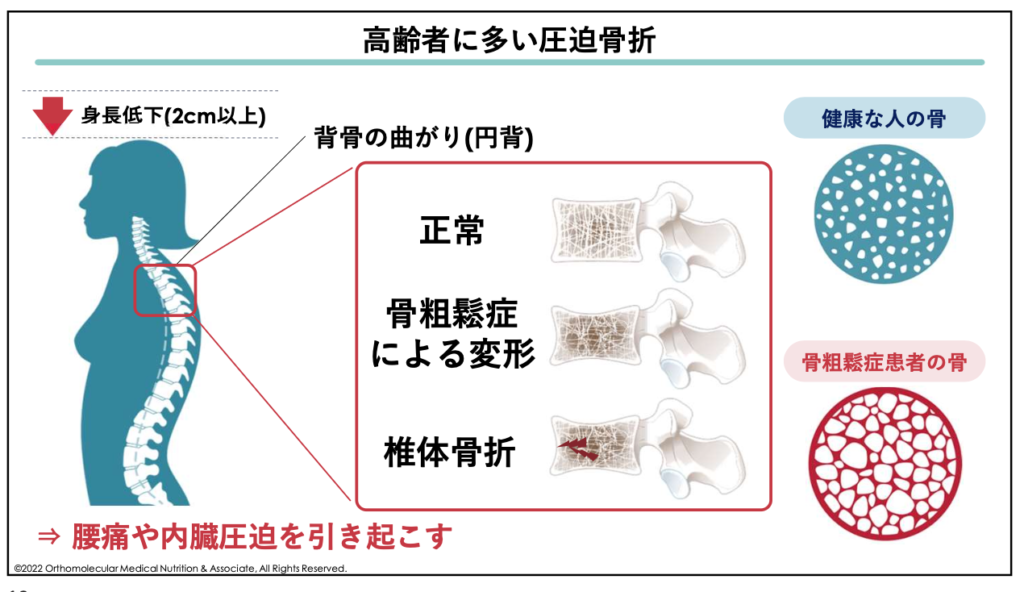
また、背骨が曲がったり歪んだりして身長が縮んだり、手足がしびれるなどの神経麻痺の症状が起きたり、内臓が圧迫されることで便・尿の失禁や逆流性食道炎になりやすくなったり、歩行障害を引き起こしたりします。
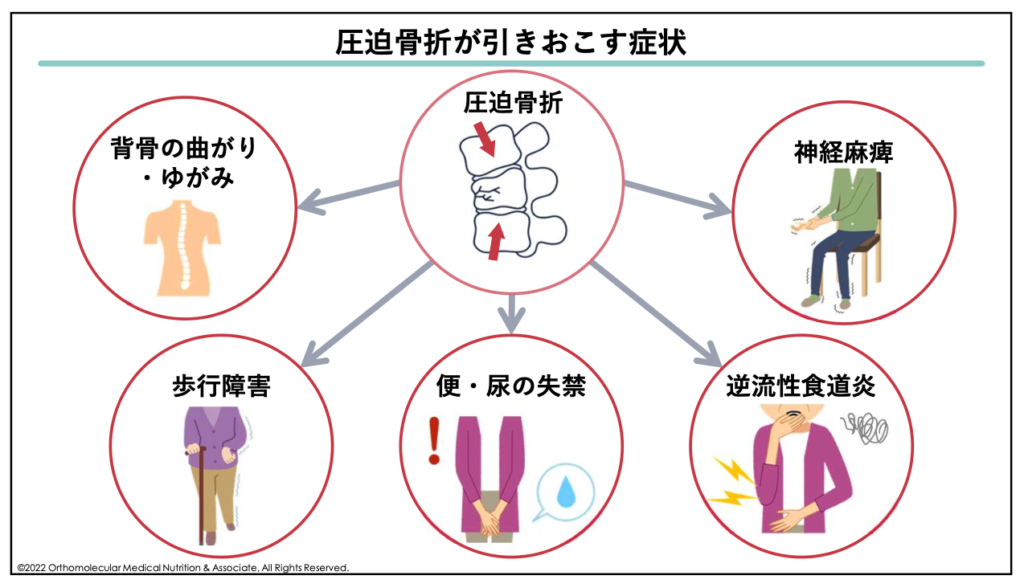
これらは症状は最終的に、前述した高齢者の要介護原因の第3位である「転倒・骨折」に繋がります。特に生存率低下に大きな影響を及ぼす大腿骨(足の付け根)の骨折に繋がり、そのまま寝たきりになるケースが少なくありません。
50代の閉経を迎えた女性は、骨の曲がり角です。いつまでも健康的で自立した生活を送るためにも、これら症状が起こる前に食生活の改善や運動習慣を取り入れて、骨の健康を維持するよう努めていって下さい。
 ナンナン
ナンナン骨粗しょう症って、生活習慣病の一種って言われているのか💦
 はる かおる
はる かおるそうだね、骨の健康は栄養不足だったり運動不足だったりすると悪くなると言われているよ。だから、骨粗しょう症も生活習慣病の一種と言われているんだ。単に栄養補給するだけでなく、食事や運動など生活習慣の改善も必要だね
カルシウム製剤だけを飲んでも骨粗しょう症は改善出来ない。骨の健康は骨密度以外に「骨質」が大事。骨を作る仕組みと必要な栄養素
では、どのようにすれば骨が壊れる「骨吸収」を抑制し、骨を作る「骨形成」を促していけるのでしょうか? この「骨形成」を促す上で、必ず理解しておきたいことがあります。それが「骨質」と「骨密度」の違いです。
骨質とは、骨密度(骨の量)とは別に、骨の強度や骨折のしやすさを決める「骨の微細な構造」や「結合組織(コラーゲン)の質」のことです。骨はカルシウムだけで作られると思われていることが多いですが、実は骨の構造は鉄筋コンクリートのような構造になっていて、コラーゲン繊維が鉄筋の役割をしています。そして、そのコラーゲンを覆う「ハイドロキシアパタイト」という骨の成分がコンクリートの役割をしています。
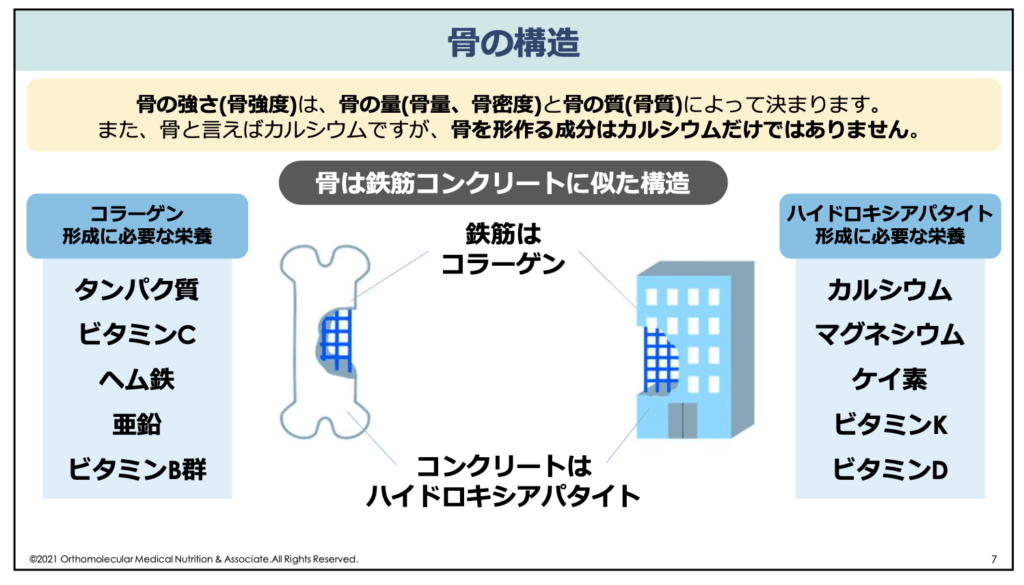
骨を「ビル」に例えるなら、カルシウムやマグネシウム、ケイ素などがコンクリート(ハイドロキシアパタイト)です。そして、そのコンクリートを支えるために必要な鉄筋が、タンパク質やビタミンC、ヘム鉄や亜鉛、ビタミンB群などから作られるコラーゲン繊維になります。
健康な骨は、強靭なコラーゲンの柱にカルシウムが均一に沈着して作られています。もし、コラーゲンの質が悪化すると、骨に小さなひび(微細構造の変化)ができやすくなり、折れやすくなります。
この骨の鉄筋部分であるコラーゲンがどれだけしっかりしているかの指標となるのが「骨質」、骨のコンクリート部分であるハイドロキシアパタイトがどれだけ密にしっかりしているかの指標となるのが「骨量」です。
つまり、骨の強さとは「骨量」と「骨質」で骨強度が決まるということです(骨の強度=骨密度(量)+骨質(質))。いくら骨密度が高くても、この骨質が悪いと骨折しやすくなってしまいます。
そのため、骨を強くする、骨粗しょう症を改善するためには、まず第一に鉄筋となるコラーゲン繊維を作るための材料としてタンパク質やビタミンC、ヘム鉄や亜鉛、ビタミンB群が必要です。この鉄筋部分をしっかり作らない限り、いくらカルシウムやマグネシウムなど「骨量」に必要な栄養素を摂っても健康的な骨は作られません。
骨粗しょう症の対策と言えば真っ先に「カルシウム補給」を思い浮かべると思いますが、カルシウムを摂取する前に、まずはタンパク質やビタミンCヘム鉄や亜鉛、ビタミンB群をしっかりと摂取するようにして下さい。この鉄筋部分である骨質が悪い状態だと、いくらカルシウムを摂取しても「骨形成」が促されず、「骨破壊」が進行して前述したカルシウムパラドックスを引き起こしやすくなります。
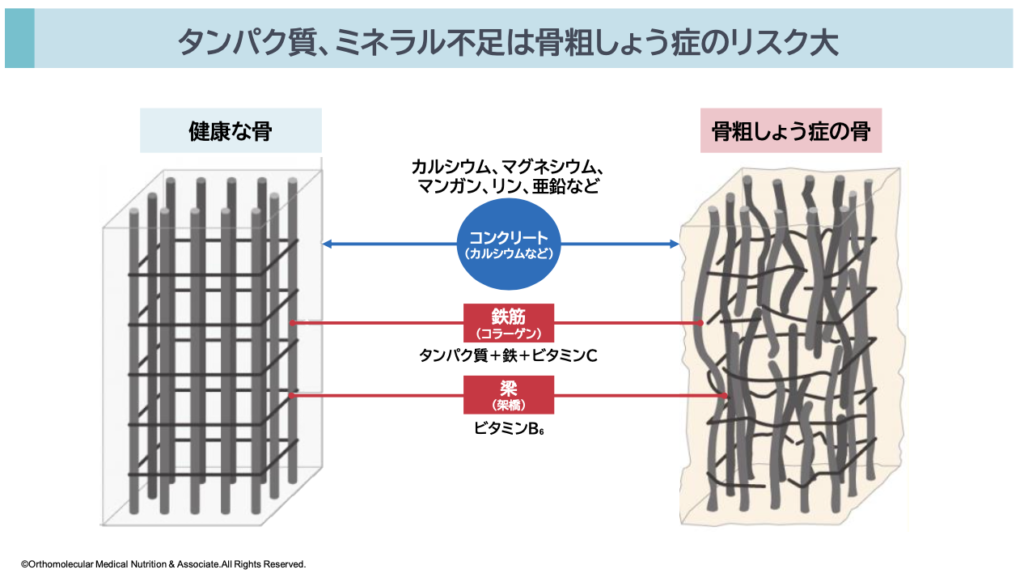
また、骨質の強化に必要な栄養に合わせて、ハイドロキシアパタイトを作るために必要な、カルシウムやマグネシウム、ケイ素、ビタミンKやビタミンDも同時に摂取しましょう。骨粗しょう症対策では、骨質に必要な栄養素と骨量に必要な栄養素の両方を同時に摂取して、初めて意味があります。カルシウムだけに限らず、必要な栄養素をまんべんなく摂取するようにして下さい。
健康的な骨質と骨量に欠かせない栄養素
- タンパク質・ビタミンC・鉄・亜鉛: 骨の土台となる「コラーゲン」の合成に必須です。
- ビタミンD: 腸からのカルシウム吸収を助けます。
- マグネシウム・カルシウム:カルシウムとマグネシウムのバランス(Ca:Mg=1:1)が重要で、骨量の維持に必要です。
- ビタミンK2: ビタミンK2は骨形成に関わる栄養素です。ビタミンK2不足の骨粗しょう症では、特に積極的な補給が望まれます。
さらに、これら栄養補給に加えて必ず「運動」も取り入れるようにしましょう。骨は、常に少しずつ古い骨から新しい骨に作り替えられています。この作り替えを促すためには、運動などで骨への過重負荷(刺激)を与える事が絶対に必要です。
特に更年期以降では活動量の低下や意欲の低下などにより、身体を動かす機会が減っていく傾向にあります。いくら栄養を摂っても、運動を取り入れなければ骨は強くなりません。
また、筋肉は骨を支え、骨は筋肉を支えるという関係にあり、筋肉量の増加が骨質や骨量の増加に比例します。筋肉が少ない状態では、骨も強くなりません。年齢を重ねているからこそ、若々しく健康的に過ごすために筋トレやヨガなどを取り入れて積極的に身体を動かすようにして下さい。
ビタミンK不足と骨粗しょう症の関係。ビタミンKの種類と骨代謝
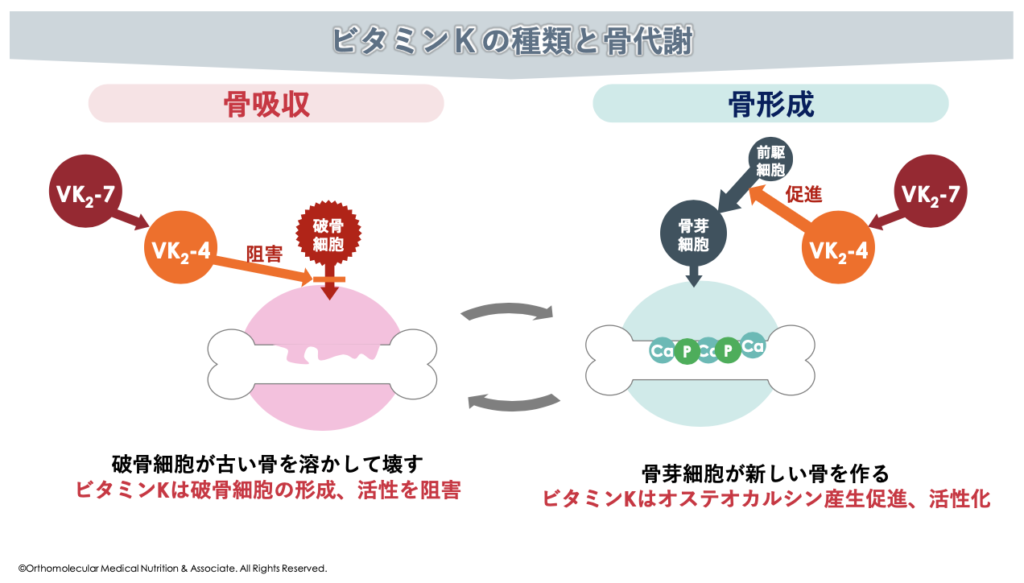
骨粗しょう症の原因として、最も関係が深いのが「ビタミンK不足」による骨粗しょう症です。ビタミンKはカルシウムの利用に不可欠なタンパク質の活性に関与している栄養素で、骨を壊す「骨吸収」を抑制したり、骨を作る「骨形成」を促進したりする働きがあります。
特に更年期の女性では、骨粗しょう症の原因にビタミンK不足が関わっている場合が多くあります。このビタミンKの不足によっても骨粗しょう症が引き起こされますので、ビタミンKと骨粗しょう症の関係は是非とも理解しておいてください。
まず、ビタミンKには数多くの種類が存在し、主に植物に存在するビタミンK1(フィロキノン)と動物などの腸内に存在する細菌が作り出すビタミンK2(メナキノン:MK)があります。
このビタミンK2(メナキノン)は分子構造の違いによってMK-1からMK-14まで存在し、このうち体内で最も多いビタミンK2がメナキノン-4:MK-4です。このメナキノン-4:MK-4は、活性型ビタミンK2(MK-4)とも呼ばれ、体内では血液凝固を調節したり、炎症を抑制したり、骨形成を調節したり、血管へのカルシウム沈着を防いだりなど様々な働きをしています。
例えば、骨を作る時は「骨芽細胞」という細胞の働きによって行われています。この骨芽細胞から分泌される「オステオカルシン」というタンパク質は、ビタミンKの助けを借りて「カルボキシ化(活性化)」されます。
活性化されたオステオカルシンは、血液中のカルシウムを骨の土台(コラーゲン)に引き寄せ、しっかりと沈着させる「接着剤」のような役割を果たしています。
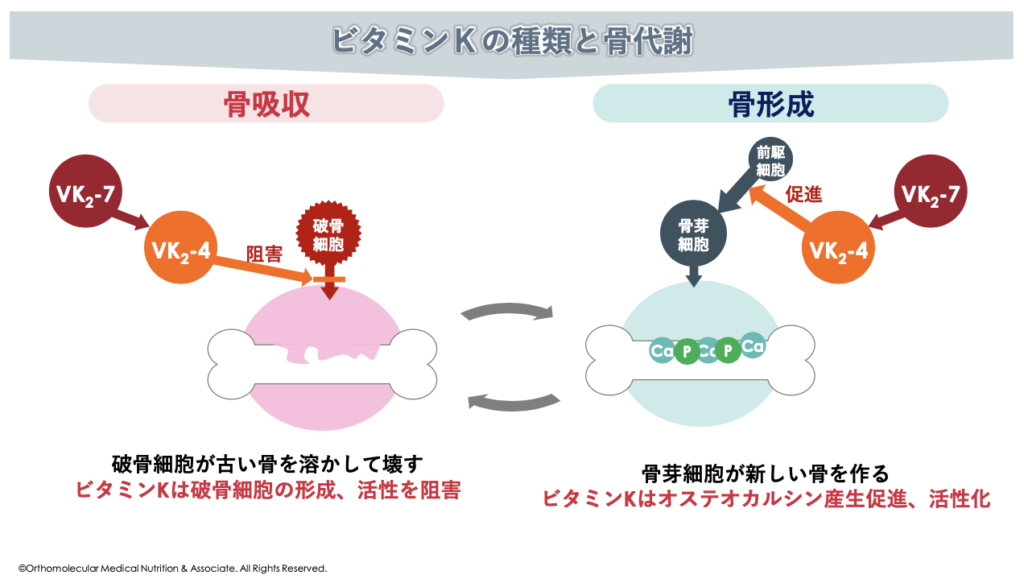
また、ビタミンKは骨を壊す「破骨細胞」の過剰な働きを抑え、骨が溶け出すスピードを緩やかにする働きがあります。ビタミンKはこの「破骨細胞の過剰な働きを抑え、骨を作る骨芽細胞の産生を促進、活性化」させることで、骨の代謝を調節してくれています。
一方で、もしビタミンKが不足すると、未活性な状態のオステオカルシン(低カルボキシ化オステオカルシンucOC)が増えてしまいます。このucOCが増加すると、カルシウムが骨に定着できずにスカスカの状態を招いてしまいます。これが、ビタミンK不足における骨粗しょう症の主な原因です。
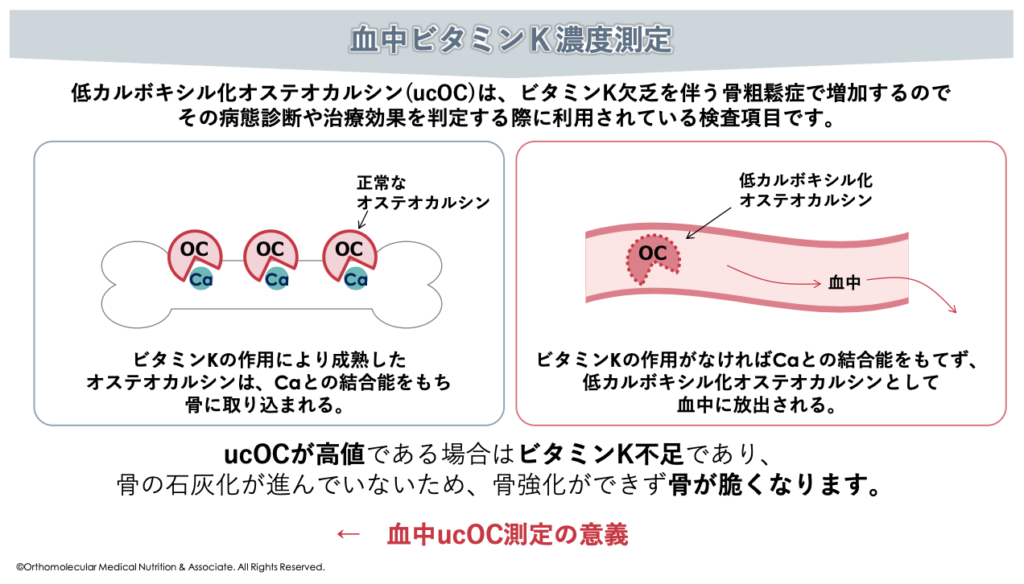
ビタミンKが不足すると、カルシウムと結合出来なかったucOCが血中に放出され、血中濃度が高まります。骨粗しょう症が疑われる場合は、原因にビタミンK不足が隠れていないかをチェックするためにも、「血中ucOC」を検査して頂くのがオススメです。
この他、ビタミンKには血管の石灰化を防ぐ「異所性石灰化」の防止が挙げられます。これは、いわゆる「カルシウムパラドックス」の解消です。
ビタミンKが不足すると、正常な骨形成が抑制され、骨を壊す「骨吸収」が促進されてしまいます。この骨吸収が促進されると、骨はもろくなる一方で、血液中のカルシウム濃度が上昇して血管壁に沈着し、動脈硬化を進行させてしまいます。
ビタミンKには、この血中にあるカルシウムを骨には届け、血管からは出すというGlaタンパク質(MGP)を活性化する働きがあります。これにより、カルシウムパラドックスを解消し、血管壁にカルシウムが沈着する「石灰化」を防ぐ働きが期待出来ます。

また、ビタミンK2によって活性化されるオステオカルシン(OC)には、すい臓に作用してインスリン分泌を促すという働きがあります。オステオカルシンが多く分泌されることでインスリンの働きが高まり、2型糖尿病の予防や改善にも繋がります。
前述したように、糖尿病と骨粗しょう症には深い関係があります。骨代謝を正常化させることが結果的に2型糖尿病の改善に繋がり、2型糖尿病の改善が骨粗しょう症の改善に繋がりますので、是非ともこの関係性を覚えておいてください。
このように、ビタミンKは正常な骨形成や骨代謝に無くてはならない栄養素です。体内では活性型ビタミンK2であるMK-4がこの働きを行っています。MK-4は、肉や卵など主に動物性食品に多く含まれているビタミンK2です。
ここまで聞くと、ビタミンK2を摂るなら活性型のMK-4を摂った方が良いのでは? と思いますよね。
実は、このMK-4は生体内の利用効率に優れていますが、食品などから直接摂取しても生体内利用効率が悪く、吸収してもそのままではあまり効率よく使われません。
体内では、主に植物に存在するビタミンK1(フィロキノン)や納豆など発酵食品に含まれるビタミンK2(メナキノン-7:MK-7)を活性型のメナキノン-4:MK-4に変換して利用しています。これは、MK-4特有の機能として遺伝子に対する作用があるため、遺伝子への過剰な作用を引き起こさないためにも、身体は前駆体であるMK-7から必要に応じてMK-4に変換して利用したほうが生体内利用効率が高いと考えられるためです。
そのため、ビタミンKを摂取する際はビタミンK2(メナキノン-7:MK-7)から摂取する方が吸収率も生体内利用効率も高く、オススメです。MK-7から必要な分だけ活性型のMK-4に変換することで、遺伝子への作用を適正に保ちながら、安全かつ効率的に骨を守ることが可能になります。
このMK-7は活性型ビタミンK2(MK-4)の前駆体として生体内の利用効率や血中での持続時間に優れていますが、生合成量が少ないために積極的な補給が望まれます。MK-7は主に納豆などの発酵食品に多く含まれていますので、積極的に取り入れてみてください。
もし上述したucOCが高い方や骨粗しょう症を抱えている方は、ビタミンKが不足している可能性があります。次のビタミンK不足チェックとビタミンK不足を調べる検査項目を参考に、ビタミンKが不足していないかどうかをチェックしてみて下さい。
 ナンナン
ナンナンなるほど・・・骨はカルシウム以外にも様々な栄養から作られているんだね
 はる かおる
はる かおるそうそう。骨と言えばカルシウムが思い浮かぶけど、カルシウムやビタミンKだけ補給しても骨は強くならないよ。骨質と骨量に関わる栄養をバランス良く摂取する事が鍵だね
ビタミンK不足チェックとビタミンK不足を調べる検査項目
ビタミンK不足をチェックする方法としては、骨粗しょう症の骨の状態を知る検査や、体内の栄養状態を知る血液検査があります。これら検査に加えて、ビタミンKが不足すると起こる自覚症状の有無にどれだけ当てはまっているかも参考になります。
まずは、次のビタミンK不足チェックリストの中から当てはまる項目をチェックし、ビタミンK不足のリスクがどれだけ高いかをチェックしてみて下さい。多く当てはまるほど、ビタミンK不足のリスクが考えられます。
ビタミンK不足チェックリスト
血液凝固と骨の症状
1. 止血トラブル・出血傾向
- 鼻血が出やすい、歯磨きで歯茎から血が出やすい。
- 小さなケガや切り傷でも、血が止まるまでに時間がかかる。
2. あざができやすい
- どこかに軽くぶつけただけでも、すぐに青あざ(皮下出血)ができる。
3. 骨の弱さ・骨折
- ちょっとした転倒で骨折したことがある。
- 骨密度が低いと指摘された、または骨粗鬆症の傾向がある。
血管と代謝の症状(カルシウムパラドックス)
4. 血圧と血管の問題
- 血圧が高めである、または動脈硬化を指摘されている(血管の石灰化サイン)。
5. 血糖値の問題
- 血糖値が高めである、太りやすくなった(インスリン抵抗性の悪化)。
その他の身体症状
6. 口腔内のトラブル
- 歯がもろい、虫歯や歯周病になりやすい(歯へのカルシウム定着不足)。
7. 月経の異常
- 月経血の量が異常に多い(過多月経)。
生活習慣に関する質問
1. 食生活(食材):
- 納豆を食べる習慣がない、または嫌いである(MK-7不足)。
- ほうれん草やブロッコリーなどの緑黄色野菜をあまり食べない。
2. 食生活(油の摂取と消化):
- 極端な油抜きダイエット(脂質制限)をしている。
- 油っこいものを食べると胃もたれする、お腹を下しやすい(胆汁・脂肪吸収力の低下)。
3. 腸内環境:
- 便秘や下痢を繰り返すなど、腸の調子が悪い(腸内細菌による合成不足)。
- 加工食品や外食が多く、食物繊維が不足している。
4. 薬の服用:
- 抗生物質をよく飲む、または長期間服用している。
- ワーファリン(抗凝固薬)やスタチン(コレステロール低下薬)を服用している。
5. 健康状態:
- 糖尿病や慢性腎臓病、肝臓・胆のうの疾患がある。
- クローン病や慢性すい炎など、消化器系の疾患を持っている。
6. 年齢とホルモン:
- 閉経後の女性である(骨からのカルシウム流出増大による需要過多)。
また、先ほど挙げた「ビタミンK不足になりやすい人」に当てはまる方は、ビタミンK不足のリスクが高いので注意が必要です。ビタミンK不足チェックに多く当てはまった方や、ビタミンK不足になりやすい人に当てはまる方は、次の検査も受けてビタミンK不足の状態やリスクを知り、適切な対応を取るようにしましょう。
ビタミンKの不足と需要を知る検査項目
ビタミンK不足かどうかをチェックする検査としては、主に骨粗しょう症など骨の状態をチェックする検査と、血液検査があります。血液検査では体内のカルシウムやビタミンKの不足状態や需要を知ることができ、骨粗しょう症の検査では骨の健康状態とカルシウム・ビタミンKの需要を知ることが可能です。
例えば、次のような骨粗しょう症に関連する血液検査項目などでビタミンKの不足状態や需要を知ることが出来ます。
特に閉経後の女性や糖尿病を抱えている方は、骨粗しょう症のリスクが高まりますので、骨の健康状態もチェックしておいて下さい。骨の健康状態とビタミンK不足をチェックする検査としては次のような検査があげられます。

| 検査項目 | 意味 | 数値の目安 |
|---|---|---|
| OC オステオカルシン | 骨芽細胞の活性状態を示す。 骨形成マーカー | 3〜13 ng/mL |
| ucOC 未成熟オステオカルシン | 骨質の健全性を示す 高値は骨折リスク上昇 | 4.5 ng/mL未満 |
| TRACP-5b | 破骨細胞の活性化状態を示す 骨吸収マーカー | 男性 590 女性420 mU/dL以下 |
| U-Ca 尿カルシウム | 尿中へのカルシウム排泄量を示す 高値は骨吸収促進の可能性 | 10mg/dL以下 |
| 25-OHビタミンD 血中ビタミンD濃度 | 骨吸収・骨形成バランスに関係 低値は骨粗しょう症リスク上昇 | 80〜100ng/mL |
先ほども解説した様に、ビタミンKは骨を壊す「破骨細胞」の過剰な働きを抑え、骨が溶け出すスピードを緩やかにする働きがあります。ビタミンKはこの「破骨細胞の過剰な働きを抑え、骨を作る骨芽細胞の産生を促進、活性化」させることで、骨の代謝を調節してくれています。
もしビタミンKが不足すると、未活性な状態のオステオカルシン(低カルボキシ化オステオカルシンucOC)が増えてしまいます。このucOCが増加すると、カルシウムが骨に定着できずにスカスカの状態を招いてしまいます。これが、ビタミンK不足における骨粗しょう症の主な原因です。

ビタミンKが不足すると、カルシウムと結合出来なかったucOCが血中に放出され、血中濃度が高まります。骨粗しょう症が疑われる場合は、原因にビタミンK不足が隠れていないかをチェックするためにも、「血中ucOC」を検査してみてください。ucOCを調べることで、主に骨がどれだけ壊されているかや骨がどれだけ作られているかを知るマーカーとして役立ちます。
加えて、ビタミンK不足の場合は、同時にカルシウムが不足していないかをチェックすることも大切です。これは、ビタミンKがカルシウムの利用や代謝をコントロールしているためです。カルシウムとマグネシウムの摂取量と、血中ビタミンD濃度をあわせて見る事で、骨粗しょう症リスクや骨吸収、骨形成バランスを知る指標にもなります。これらの検査も適切に行い、骨代謝の状態を調べてみて下さい。
| 検査項目 | 意味 | カルシウム不足では |
|---|---|---|
| 血圧 | 循環血液の血管壁に対する圧力 | 上昇しやすい |
| BS 血糖値 | 血液内のグルコース濃度 | 上昇しやすい |
| HBA1c ヘモグロビンエーワンシー | ヘモグロビンに対する 糖化ヘモグロビンの割合 | 上昇しやすい |
| 1,5AG 1,5-アンヒドログルシトール | 短期的な血糖変動を反映する 尿糖が出ると値が低くなり、 尿糖が出ないと値が高くなる | 糖尿病では 低下することが多い |
| CPR Cペプチド | インスリンと一緒に血中に分泌 されるペプチド。 上昇はインスリン抵抗性 | インスリン抵抗性が ある場合は上昇する |
| FFA 遊離脂肪酸 | 脂肪組織が分解されて血液中に 溶け出した脂肪の濃度 | インスリン抵抗性では 上昇する |
| ALP アルカリホスファターゼ | 亜鉛を材料に肝臓や骨などで 作られる酵素。活性化に マグネシウムが必要 | 成長期及び骨粗しょう症では上昇 |
| N 好中球 | 細菌感染防御に関わる細胞 運動やストレスでは上昇する | ストレスが持続している 場合や運動で上昇 |
| Eo 好酸球 | 体内に侵入した異物と闘う細胞 アレルギーやストレスで低下する | ストレスが持続している 場合に低下 |
| K カリウム | 血液中のカリウム濃度 | 体全体のミネラル量の指標 高浸透圧尿などで低下しやすい |
カルシウムは、血圧の調節や血糖値のコントロール、骨の形成に関わっている栄養素です。そのため、血液検査項目ではこれら糖代謝や骨代謝などの検査項目がカルシウム不足と需要のマーカーとして参考になります。
また、カルシウムはストレスでも消耗しやすいことから、ストレスが持続している場合に数値が変動する好酸球や好中球などもカルシウムの需要を知る上で有効です。
それから、カルシウムやビタミンKの不足と需要を知る上で「ALP:アルカリホスファターゼ」も参考になります。ALPはリン酸化合物を分解する酵素のことで、肝臓や骨、小腸や腎臓などの臓器や器官に存在しています。この酵素は骨芽細胞の細胞膜に存在し、骨代謝に大きく関わっていることから、骨形成状態や骨粗しょう症など骨がどれだけ壊されているかのマーカーとして知られています。
また、ALPは肝臓で作られる「胆汁」と共に排泄されていることから、肝臓や胆道の病気で胆汁が排泄されなくなると血中に溢れて値が上昇します。そのため、肝臓や胆のうの異常や病気を知るためのマーカーでもあります。
このALPは、ALPは骨折や骨粗しょう症、成長期など骨が壊されているときに上昇することから、胆石など肝臓や胆のうの病気が否定されている場合には骨の異常やカルシウム・マグネシウム、ビタミンKの需要が増加していることが考えられます。
ビタミンKの働きでも解説した様に、ビタミンKは遺伝子に対して作用し、ALPなどの合成に関わっている栄養素です。ビタミンKが遺伝子に対して作用し、骨芽細胞(骨を作る細胞)のスイッチをオンにすることで、「ALP(アルカリフォスファターゼ)」などのタンパク質合成がスタートします。
このALPは、骨の周辺環境を整え、カルシウムとリン酸が結合して骨の主成分(ハイドロキシアパタイト)の結晶ができやすい状態を作り出すという骨の形成において極めて重要な役割を担っている酵素です。もし、ALPが高まっている場合は、ビタミンKの需要が高まっていると判断する事が出来ますので、是非積極的に摂取するようにして下さい。

また、逆にALPが低い場合は、亜鉛不足を疑います。このALPは亜鉛を元に作られる酵素で、作られた酵素はマグネシウムによって活性化されて利用されています。そのため、このALPが低い場合は、亜鉛を始めとした全体的な栄養不足を疑いましょう。
ちなみに、血液検査には血中の「Ca : カルシウム」「 Mg : マグネシウム 」を検査する検査項目がありますが、これらの検査項目ではカルシウム・マグネシウムの不足や需要を知ることは出来ません。カルシウムやマグネシウムは基本的にすべての体内の反応に必要なので、血中カルシウム濃度や血中マグネシウム濃度は常に一定に保つことが出来るように厳密に制御されています。

そのため、基本的に血液検査項目にあるCaやMgの値は、カルシウムやマグネシウムが不足しても大きく変動しないことが一般的です。逆にこれら値が低下したり異常値であった場合は、腎機能に問題がある可能性を疑います。カルシウムやマグネシウムは腎臓で再吸収されたり尿中排泄されたりして血中濃度を調節していますので、血中濃度に問題があった場合は腎臓の病気が疑われます。
このような仕組みがある事から、血液検査項目にあるCaやMgの値でカルシウムやマグネシウムの不足や需要を知ることは出来ません。カルシウムやマグネシウムの大半は骨に存在していることから、マグネシウムやカルシウムの不足や需要を知るためには骨の健康状態を調べる方が重要です。
一般的に、ucOCなどの血液検査では骨代謝の状態は調べることが出来ますが、実際の骨量や骨密度を調べることは出来ません。実際の骨量や骨密度を知るためには、血液検査以外に骨量・骨密度測定を行う事が必要です。

骨量・骨密度を測定する検査としては、超音波検査やDXA法(デュアルエネルギーX線吸収測定法)、MD法(マイクロデンス測定法)などがあります。それぞれ特徴やメリット・デメリットがありますが、オーソモレキュラー療法ではDXA法による測定をオススメしています。
まず、超音波検査については、かかとやすねの骨に超音波を当てて骨密度を測定する方法です。こちらはX線を使用していないため、妊娠中の方でも安全に測定することが可能です。しかし、他の方法に比べて精度が低いため、体全体の骨密度を評価したり骨粗しょう症の診断をしたりするには適していません。
超音波法
- 超音波を用いて骨密度を評価する方法。
- 超音波を用いるため、放射線を使用せず安全。妊娠中の方にも使用可。
- 検査は数分で完了し、即時に結果が得られる。
- 他の骨密度測定方法に比べて低コスト。
- 検査装置が比較的小型で、診療所や家庭でも使用可能。
- 但し、骨密度を直接測定しているわけでは無いため、他の方法に比べて精度が低い。
体全体の骨密度の評価や、骨粗しょう症の診断をするのには適していない。
もう一つのMD法では、厚さの異なるアルミニウム板に両手を置き、X線でアルミニウム板と同時に撮影することで、骨密度を測定する方法です。得られたX線写真から骨とアルミニウムの濃度を比べることで骨密度を解析します。
こちらの方法は、DXA法に比べて検査時間が短く、安価で簡便に出来るという特徴があります。しかし、測定する部位が手の骨のみのため、全身の骨密度は測定することが出来ません。また、精度はDXA法に比べて劣ります。
MD法(マイクロデンス測定法)
- X線でアルミニウム板と手の骨を同時に撮影し、骨密度を測定する方法
- X線を用いるため、被爆リスクがある
- 検査時間が短く、即時に結果が得られる。
- DXA法に比べて安価。
- 検査装置が比較的小型。
- 但し、骨密度を直接測定しているわけでは無いため、DXA法に比べて精度が低い。
体全体の骨密度の評価や、骨粗しょう症の早期発見には適していない。
対してDXA法では、2種類のX線を用いて、腰椎や大腿骨などの骨密度を測定する方法です。こちらは複数の骨部位の密度を一度に測定できることに加え、X線を使用しますが放射線量は非常に小さく被曝量は微量なことがメリットです。
測定精度も最も高く、全身の骨密度評価も可能なことから早期の骨粗鬆症の発見や診断に適しています。ただ、DXA法は他の検査に比べて検査時間が長く、設備も大型なため専門の医療施設でのみ検査可能というデメリットがあります。また、検査費用も比較的高く、妊娠中の方や授乳中の方は検査することが出来ません。
DXA法(デュアルエネルギーX線吸収測定法)
- 2種類のX線を用いて、腰椎や大腿骨などの骨密度を測定する方法
- X線を用いるため被爆リスクがあるが、被曝量は微量
- 検査時間が比較的長く、検査に時間がかかる
- 他の検査法に比べてコストが高い。
- 検査装置が大型なため、専門の医療機関でのみ測定可。
- 全身の骨密度や複数の骨密度が測定可能
- 背骨や大腿骨など需要部分の骨密度が最も正確に測定できる
全身の骨密度が測定できることに加え、精度が高いため、骨粗しょう症の早期発見や診断に適している
このような違いから、骨量や骨密度を測定する場合はDXA法がオススメです。骨粗しょう症と診断された場合や、リスクが高いと診断された場合は、次に解説する分子栄養学的アプローチを参考にケアを行ってみて下さい。
 ナンナン
ナンナンビタミンKが不足しているかどうかはucOCの検査を受ければ分かるんだね
 はる かおる
はる かおるそうだね、ただ血液検査だけでは骨の状態が分からないから、
骨密度や骨量を測定して判断するのが良いよ。
ビタミンK不足に対する分子栄養学的アプローチ
ここからは、ビタミンK不足やビタミンKの需要が高い時に対する分子栄養学的アプローチのご紹介です。ここでは、ビタミンK摂取に対する基本的な考え方やアプローチの仕方と、骨粗しょう症に対する分子栄養学的アプローチを解説します。骨粗しょう症に対する分子栄養学的アプローチについては、詳しくはカルシウムとマグネシウムのページで解説していますのでそちらもご覧下さい。


まず、ビタミンK不足の場合やビタミンKの需要が高いときには、ビタミンKに加えて、タンパク質、ビタミンB群、カルシウム・マグネシウム、ビタミンA、ビタミンC、ビタミンD、鉄、亜鉛をセットで摂取することが基本です。
「ビタミンKが不足しているならビタミンKだけを補給すれば良いのでは?」と思うかも知れませんが、ビタミンKだけを摂取してもあまり意味はありません。骨粗しょう症における分子栄養学的アプローチの場合、ビタミンKは、カルシウムを骨に届けてハイドロキシアパタイトを形成する働きをして初めて意味があります。
また、ビタミンKを体内でMK-4に変換させて利用するためにはマグネシウムも必要になります。そのため、ビタミンKを吸収して利用するためには、ビタミンK以外にも骨を作るために必要な栄養素である、タンパク質やマグネシウムなど、その他ビタミンKと協力して働く栄養素も同時に摂取することが必要です。
例えば、ビタミンKの吸収と排泄でも解説した様に、食事からのビタミンKを摂取する場合、ビタミンKは脂溶性のため、水に溶けにくく脂に溶けやすいという特性があります。そのため、体内では脂質や脂溶性ビタミンを水と混ざりやすくするために、肝臓から「胆汁酸」が分泌されています。この胆汁酸は、あぶらと水を混ざりやすくする「乳化」という働きがあり、あぶらやビタミンKなど脂溶性ビタミンの吸収を助けています。この胆汁酸はコレステロールを元に肝臓で合成され、分泌されていることから、ビタミンKの吸収には十分なコレステロールが必要です。
このコレステロールは、私達が食べた脂質や糖質、タンパク質を元に、肝臓で合成されています。そのため、ビタミンKを吸収するためには、十分な栄養素(特にタンパク質)の摂取も必要になります。
また、私達が摂取したMK-7などのビタミンKは、肝臓でVLDL(超低密度リポタンパク質)やLDL(低密度リポタンパク質)というタンパク質のカプセルに詰められてから血液中へと放出され、全身の細胞へと運ばれています。その後、細胞内に届いたMK-7は、MK-4という活性型に変換されて利用されています。
この時、MK-7をMK-4に変換するためには「UBIAD1」という酵素が必要になり、この酵素が働くためには、「GGPP」が細胞内で十分に作られていなければなりません。 GGPPは、細胞内でコレステロールなどを作る「メバロン酸経路」という代謝ラインで合成されます。
つまり、ビタミンKを吸収するにも、血中で運ぶのにも、体内で利用するにも、いずれの場合においても十分なタンパク質とコレステロールが必要です。
もし、タンパク質やコレステロールが不足していた場合は、ビタミンKの吸収や運搬が十分に出来なくなってしまいます。この胆汁酸やコレステロールの材料となるのが「タンパク質」や「ビタミンB群」「脂質」で、さらにMK-7をMK-4に変換する酵素の活性化に関わっている重要な栄養素が「マグネシウム」です。
そのため、ビタミンKが不足している場合や需要が高い場合は、ビタミンK以外にもタンパク質やビタミンB群、カルシウムやマグネシウムなどを必ずセットで摂取するようにして下さい。
骨粗しょう症対策に行いたい基本的な分子栄養学的アプローチ例(1日あたり)
- タンパク質(プロテインまたはアミノ酸) 20g〜40g 消化能力・需要に応じて調節
- 消化酵素 必要に応じて
- ビタミンB群 VB1レベルで100mg〜
- ビタミンC 3,000mg〜
- ケイ素
- カルシウム 600mg〜
- マグネシウム 300mg〜600mg
- ビタミンK 150㎍ (必要に応じて摂取)
- ビタミンD 4,000IU〜8,000IU
- ビタミンA 10,000IU〜(マルチカロテノイド含む)
- ヘム鉄 15mg〜45mg
- 亜鉛 15〜60mg
必要に応じて次も追加
- ビタミンB6
- ビタミンB12
- 葉酸
- ベタイン
- プロバイオティクス(消化吸収能に問題がある方は特に重要!)
- プレバイオティクス(消化吸収能に問題がある方は特に重要!)
この時、骨を作るために必要なその他の栄養素も意識的に摂取する事が大切です。骨の構造でも解説した通り、骨は鉄筋コンクリートのような構造になっていて、コラーゲン繊維が鉄筋の役割をし、そのコラーゲンを覆う「ハイドロキシアパタイト」という骨の成分がコンクリートの役割をしています。
このハイドロキシアパタイトを作るためには、カルシウムやマグネシウムの他にも、ケイ素やビタミンK、ビタミンDも必要です。また、鉄筋となるコラーゲン繊維を作るためには材料となるタンパク質やビタミンC、ヘム鉄や亜鉛、ビタミンB群も必要になります。

また、ビタミンDを活性化して利用するためにはマグネシウムが必要で、このビタミンDを運んだり活性化して利用するためにはマグネシウムの他にタンパク質やビタミンB群も必要になります。このことから、単にマグネシウムやカルシウム、ビタミンDを足せば良いというわけでは無く、タンパク質やビタミンB群などその他の栄養素も組み合わせて摂取するようにして下さい。
ucOCの血中濃度が高かった方は、ビタミンKの積極的な摂取がオススメ
この他、骨粗しょう症の方で「ucOC(低カルボキシル化オステオカルシン)」が高い方は、「ビタミンK」の摂取が重要です。ucOCとは未成熟のオステオカルシンのことで、オステオカルシンとは骨芽細胞が産生する骨の形成に重要な役割を果たすタンパク質のことです。
未成熟のオステオカルシンであるucOCが高い場合は、骨の石灰化が進んでいないため、骨密度が高くても転倒などにより簡単に骨折してしまうリスクが高まります。
通常はオステオカルシンの働きによって骨形成が行われていますが、ビタミンKが不足するとオステオカルシンの低カルボキシル化(未成熟化)が進んで未成熟のオステオカルシン(ucOC)が作られます。このucOCは骨に蓄積せず血中に分泌されるため、血清のucOC濃度が高い場合はビタミンK不足の状態と判断することが出来ます。

このことから、ucOCの値が高かった方はビタミンKも同時に摂取するようにしましょう。ビタミンKには種類がありますが、MK-7の摂取を基本として一日あたりの摂取目安としては150㎍〜が推奨です。

これら栄養素の摂取に加えて、食事の見直しや生活習慣の見直しなども同時に行うようにして下さい。特に骨は十分な刺激が与えられないと弱くなるため、運動する習慣を身につけることが大切です。運動には精神的なストレスを軽減したり自律神経を整える効果もあり、ストレス対策にもなります。
この他、喫煙や過度な飲酒も骨密度の低下やカルシウム、マグネシウム不足に繋がりますので控えるようにしましょう。タバコは性ホルモンであるエストロゲンの作用を抑制するため、骨を壊す破骨細胞の働きが活発になるリスクがあります。また、アルコールの多飲も骨を作る骨芽細胞の働きが抑えられ、骨の形成が不十分になります。
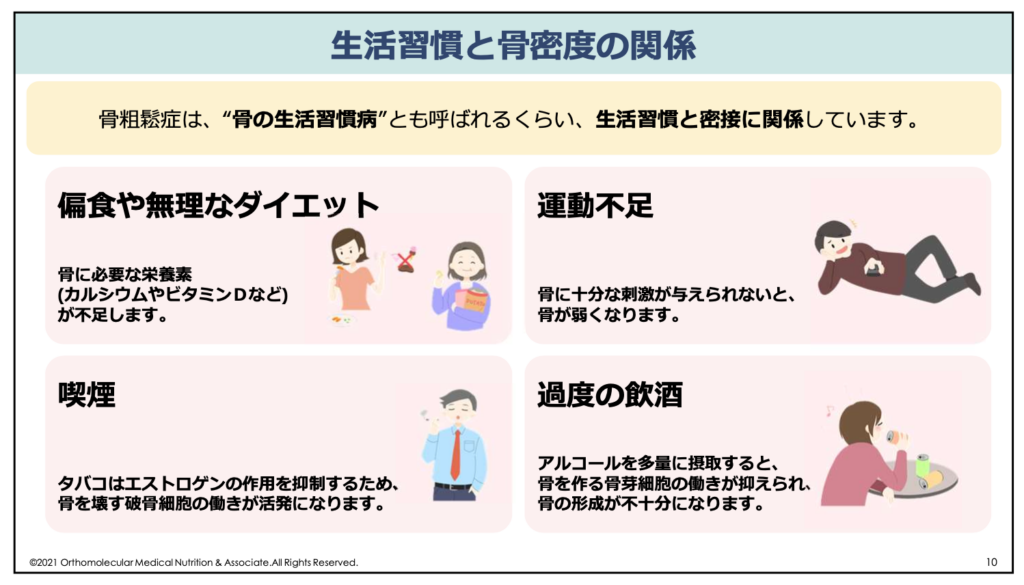
エストロゲンは性ホルモンの一種で、女性らしさを維持し、骨量を維持したりコレステロール値などを整えて動脈硬化を予防したりと様々な働きがあるホルモンです。女性の場合は閉経後にエストロゲンの分泌が急激に減少するため、エストロゲンの保護作用が無くなって骨粗しょう症や糖尿病になりやすくなります。
将来にわたって健康な骨を維持するためにも、無理なダイエットや偏食、喫煙や過度な飲酒は避け、バランスの良い食事と運動する習慣を取り入れるようにして下さい。
 ナンナン
ナンナンなるほど、骨粗しょう症だからと言って、カルシウムやビタミンKだけを補給すれば良いってもんじゃ無いんだね
 はる かおる
はる かおるそうそう、骨を作るためには、ビタミンK以外にも、カルシウムやマグネシウム、タンパク質やビタミンBなど様々な栄養が必要だよ。ビタミンKが不足しているからと言って、ビタミンKだけ足そうとするのは間違いだから気をつけてね
【重要!】骨粗しょう症に対する分子栄養学的アプローチを行う際の考え方
分子栄養学では、骨を強くするために必要な栄養を補給したり、運動を取り入れたりして骨粗しょう症に対するアプローチを行っていきます。
もし、分子栄養学の実践によってある程度骨密度や骨量・骨質などが改善したら、分子栄養学の実践やサプリメントはやめられるのでしょうか?
人によっては、サプリメントや薬に頼らず、食事だけで骨粗しょう症の改善、維持を行っていきたいと考える方もいらっしゃるかと思います。
ですが、結論として骨粗しょう症に対する分子栄養学的アプローチは絶対に止めてはいけません。なぜなら、骨粗しょう症に対する分子栄養学的アプローチは、一生続けるべきものだからです。
一般的な認識では、栄養補給や運動によってある程度骨の状態が整ったら、後は何もしなくても大丈夫な気がしますよね。しかし、骨は加齢と共に老いていくため、いくら分子栄養学をもってしても骨の状態が20代の頃のように若返ることはあり得ません。
分子栄養学で行うアプローチは、あくまで年々右肩下がりになっていく健康状態に対して「年齢相応」の骨量や骨質、筋肉量を維持し、なるべく緩やかな右肩下がりになるよう、自己管理を行うためにあります。
いわば、何もしなければ骨折や寝たきりなど健康寿命が尽きてしまう骨粗しょう症に対し、なるべくソフトランディングになるよう健康状態をコントロールするために行うものです。
また、現時点で骨折を繰り返すなど骨粗しょう症が進行した状態では、いくら分子栄養学的アプローチをもってしても改善することは難しくなります。
骨粗しょう症の改善には栄養や運動など生活習慣の改善が重要なため、運動が出来ないレベルの状態まで悪化してしまった場合は、アプローチ自体行うことが出来ません。
そのため、折れてから慌てて分子栄養学を実践するのでは無く、骨粗しょう症になる前の運動が出来る足腰の状態からはじめるようにして下さい。そして、骨粗しょう症に対する分子栄養学的アプローチは、途中で止めたりせずに一生続けるようにして下さい。
骨粗しょう症は、寝たきりになるリスクやその後の生存率も低下することから、「骨粗しょう症は死ぬ病気」と言われるほど恐ろしい病気です。
分子栄養学の実践で骨の状態が若返ったり、骨粗しょう症が完治することはあり得ません。この事をよく理解し、分子栄養学の実践と健康の自主管理を行っていって下さい。
 ナンナン
ナンナンなるほど、ビタミンKって骨を作る以外にも色々な働きがあったんだね。すごく勉強になったよ
 はる かおる
はる かおるビタミンKはあまり注目されない栄養素だけど、実は体内でもの凄く重要な働きをしているんだよ。ただ、人によって必要量は全く異なるから、自分に合ったアプローチはオーソモレキュラー療法を受けるのが良いよ。
ビタミンK不足の原因は人それぞれ。栄養状態の改善には必ずオーソモレキュラー療法を受けましょう
このように、ビタミンKが不足している背景には、摂取不足以外にも様々な原因が関係しており、消化吸収能力の低下や、遺伝的な要因、さらにはビタミンDやマグネシウムとのバランスの崩れが隠れていることがあります。また、この他にも骨粗しょう症など様々な疾病や栄養不足が関係していて、人によって複数の原因が複雑に絡み合っていることも多くあります。
そのため、単にカルシウムやマグネシウム、ビタミンKを補給するのでは無く、これら原因となる要因を検査で洗い出し、その人に合ったアプローチを行っていく事が何よりも重要です。その為には、栄養状態や疾病の状態を知ることが出来る「オーソモレキュラー療法」の血液検査を受けてみましょう。
※特にワーファリン(抗凝固薬)を服用中の方は、ビタミンKの摂取が薬の効き目を弱めるため、必ず主治医にご相談ください。
オーソモレキュラー療法では、69項目にも及ぶ血液検査項目に加え、消化吸収能の状態やピロリ菌感染の有無、甲状腺の検査、副腎疲労や短鎖脂肪酸検査、リーキーガット症候群検査などを必要に応じて組み合わせて行う事が出来ます。
複数の検査を組み合わせることによってより詳しく状態を知ることができ、あなたの栄養不足の根本原因がどこから来ているのかが分かります。また、検査結果はレポートにまとめられ、どんな栄養素をどれくらい摂ったら良いかの詳しいアドバイスも受けられます。




このような情報を元に、あなたに合わせたアプローチを行っていきましょう。
ビタミンKには様々な働きがありますが、あくまで「栄養素」であり、体内で利用されなければ意味がありません。ビタミンKを利用するためには、タンパク質やビタミンB群など様々な栄養が必要です。このタンパク質の消化能力や栄養の需要は人それぞれ異なりますので、ご自身に必要なアプローチについては、是非オーソモレキュラー療法の検査を受けてみて下さい。
オーソモレキュラー療法の詳細については、下記ページからご覧頂けます。
また、検査をご希望の方は、上記リンクか記事最後尾のプロフィールに記載されている「オーソモレキュラー療法申し込みページ」からご相談下さい。検査に必要な手続きなどをご案内致します。
分子栄養学の実践は必ず分子栄養学実践専用サプリメントをご使用下さい!
オーソモレキュラー療法では、血液検査や各種検査の結果に応じて分子栄養学実践専用に設計されたサプリメントで栄養アプローチをしていきます。
分子栄養学実践専用サプリメントとは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。また、原材料には天然由来の生体内物質が使用されていたり、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
そのため、分子栄養学実践専用サプリメントは、市販されているサプリメントや海外サプリメントと比べて非常に高価となっています。
しかし中には、「市販されているサプリメントや海外サプリメントを利用して実践したい」と思っている方も多いかもしれません。市販されているサプリメントや海外サプリメントは、分子栄養学実践専用サプリメントと比べて非常に安価です。
ですが、市販されているサプリメント海外サプリメントなどで販売されているサプリメントで分子栄養学を実践をするのはオススメしません。
市販されているサプリメントや海外サプリメントでは、そもそも消化吸収能が低下した方や病態を抱えた方が摂取するようには設計されておらず、胃や腸でも全く溶けない粗悪品も流通しています。

また、原材料に人工的に加工されたものや合成されたもの、天然界には存在しない化学構造のものなどが使われていることもあり、これらを大量に摂取することはむしろ生体内の分子を乱してしまうことにも繋がります。
加えて、栄養素が酸化・劣化して効力を失っているものや、そもそも有効成分自体が殆ど含まれていないものなどもあります。このことから、市販されているサプリメントや海外サプリメントを使って分子栄養学を実践することはオススメしていません。
分子栄養学を実践する際は、このようなサプリメントの善し悪しを学ぶことも非常に重要です。分子栄養学実践専用サプリメントと海外サプリメントなど一般的なサプリメントの違いについては、下記の記事を参考にして下さい。

そして、分子栄養学・オーソモレキュラー療法を実践する際は必ず「分子栄養学実践専用サプリメント」を使用しましょう。
サプリメントは、きちんと消化吸収・利用されて初めて意味があります。分子栄養学実践専用サプリメントでは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。
また、分子栄養学では一般的な量よりも遙かに多くの栄養素を摂取します。この時、栄養素同士が反応して効力を失ってしまったら意味がありません。分子栄養学実践専用サプリメントでは、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
このことから、分子栄養学を実践する際は、必ず分子栄養学実践専用サプリメントを用いるようにして下さい。
 ナンナン
ナンナンサプリメントは何を選んでもいいわけじゃないのか❗
 はる かおる
はる かおるそうだよ、サプリメントは同じように見えてもその中身や設計や全く異なっているんだ。質の悪いサプリメントを使うと逆効果になるから、分子栄養学を実践する際は必ず分子栄養学実践専用に作られた作られたサプリメントでしっかりアプローチしてね
ビタミンKとは? ビタミンKの種類と働き、代謝の基本について分子栄養学的観点から解説まとめ

以上が、ビタミンKの働きと代謝の基本、ビタミンK不足に対する分子栄養学的アプローチについてでした。
ビタミンKは、止血という緊急事態のサポートから、骨の強化、そして血管を若々しく保つアンチエイジング効果まで、多岐にわたる働きを担っています。骨粗鬆症や動脈硬化の予防を考える上で、ビタミンKはもはや「脇役」ではなく「主役」級の栄養素です。分子栄養学では、このようなビタミンKの働きや、吸収・代謝をよく理解することが大切です。
また、ビタミンKの利用にはタンパク質やビタミンB群、カルシウムやマグネシウムなども必要なので、ビタミンKを摂取する際はこれらもセットで摂取することが基本です。加えて、ビタミンAやビタミンD、鉄や亜鉛、などもビタミンKと協力して働く栄養素なのでセットで摂取するようにしましょう。
分子栄養学やオーソモレキュラー療法というと単にサプリメントを飲むだけの療法だと思われがちですが、この記事で解説した以外にもまだまだ奥が深く、一生かけても学びきれないほど奥が深い学問です。もし、オーソモレキュラー療法に興味ある方は、是非分子栄養学を学んでみて下さい。
分子栄養学を学べる教材としては、ケンビックスが行っている「金子塾」があります。これらは分子栄養学の基礎を学べるほか、病態別のアプローチなど分子栄養学を応用したアプローチについても学ぶことが出来ます。
オーソモレキュラー療法の申し込み方法については、オーソモレキュラー療法・無料栄養相談申し込みページ で詳しくご案内しておりますので、ご興味ある方は是非こちらもご覧下さい。
参考情報
- 熊本大学病院 ビタミンK ↩︎
- オーソモレキュラー栄養医学研究所 ビタミンK ↩︎
- 日本微量栄養素情報センター ビタミンK ↩︎
- 日本微量栄養素情報センター ビタミンK ↩︎
- 日本微量栄養素情報センター ビタミンK ↩︎
- ビタミン K2 変換酵素 UBIAD1 の生理的な役割 ↩︎
- ビタミン K2 変換酵素 UBIAD1 の生理的な役割 ↩︎
- 日本微量栄養素情報センター ビタミンK ↩︎
- 日本微量栄養素情報センター ビタミンK ↩︎
- 日本微量栄養素情報センター ビタミンK ↩︎
- ビタミンK が生体内でメナキノン-4 に変換される機構とその生理的意義 ↩︎
- 破骨細胞分化においてRANKL により活性化される遺伝子群の解析 ↩︎
- ワルファリンにより誘導されるビタミンK欠乏はラットにおける認知的および行動的摂動および脳スフィンゴ脂質の変化に関連する ↩︎
- ビタミンKの生体内変換機構および変換の生理的意義に関する研究 ↩︎
- 脳内で変換・生成する活性型ビタミンKの認知機能強化に関する研究 ↩︎
- ビタミンK および関連イソプレノイドのもつ新たな健康機能性に関する研究 ↩︎
- 骨芽細胞におけるインスリンシグナルは骨代謝とグルコース・エネルギー代謝を調節する ↩︎
- ビタミンKの予防医学的研究(耐糖能改善効果についての栄養生理学的検討) ↩︎
- ビタミンKのフェロトーシス抑制作用とビタミンK還元酵素の同定 ↩︎
- ビタミンKの新たな作用とその還元酵素を発見 50年来の謎を解明 ↩︎
- ビタミンK のフェロトーシス細胞死抑制作用の解明とビタミンK還元酵素の同定 ↩︎
- 厚生労働省 ビタミンK ↩︎
- 厚生労働省 ビタミンK ↩︎
- カルシウムの働きと1日の摂取量 ↩︎

























コメント