カルシウムの過剰摂取が原因? ゼロから分かるカルシウムパラドックスの基本と危険性

「カルシウムをしっかり摂っているから骨は大丈夫」と思っていませんか?実は、カルシウムが不足している人ほど、血液中や細胞内ではカルシウムが「過剰」になってしまうという恐ろしい現象があります。それが「カルシウムパラドックス」です。
骨を強くするつもりが、血管を石灰化させ、動脈硬化や認知症の原因を作っているとしたら……。今回は、この矛盾した現象のメカニズムと、失敗しないための正しいミネラル補給法を解説します。
 ナンナン
ナンナンなんか、カルシウムを取り過ぎると過剰摂取になってヤバいらしいじゃん・・・だから、カルシウム摂るのやめたよ
 はる かおる
はる かおる確かに、カルシウムの摂り過ぎは身体に悪いけど、サプリメントや食事で摂っている分には過剰摂取になる事は殆ど無いよ。
むしろ、カルシウムが不足するとカルシウムパラドックスが起こって身体に悪いね
 ナンナン
ナンナンえっ❗❓
カルシウムパラドックスって、カルシウムの摂り過ぎでカルシウムが過剰になるんじゃないの❓❓
 はる かおる
はる かおるうん。実は、カルシウムパラドックスはカルシウム不足でも起こるけど、カルシウムだけを補給している状態でも引き起こすリスクがあるんだ
 ナンナン
ナンナンカルシウムが不足しても、カルシウムを補給していてもカルシウムパラドックスが起こる❓❓どういうこと❓
 はる かおる
はる かおるカルシウムは、単体で摂取しても吸収が悪く、利用効率も悪くてむしろカルシウムが不足する事に繋がるんだ。
 ナンナン
ナンナンカルシウムを摂っていてもカルシウムが不足するの❓❓ 意味がわかんない
 はる かおる
はる かおるそうだね。カルシウムパラドックスを理解するには、このあたりの仕組みをよく理解する必要があるよ。この仕組みは割と複雑だから、カルシウム不足に対する分子栄養学的アプローチも含めて解説してあげるね
\この記事の解説動画はこちら/
カルシウムの摂り過ぎが危険って本当? 実はカルシウム不足ほど血中カルシウムが高濃度に。カルシウムパラドックスの仕組みと危険性とは?
一部情報では、カルシウムの摂り過ぎは身体に悪いと言われていることがあります。しかし、カルシウムは身体を作る材料として欠かすことが出来ません。
カルシウムは、骨や歯を作る材料として使われたり、筋肉の弛緩と収縮を制御したり、自律神経を整えて睡眠の質を改善したり、血管を収縮させて血圧を調節したりする働きがある栄養素です。
他にも、インスリンなどホルモンの分泌や酵素の分泌にも関わっていて、糖代謝を始めとしたエネルギー代謝など、体内のあらゆる反応にカルシウムが関わっています。
カルシウムの主な働き
- 歯や骨を作る
- 神経伝達物質の材料となり、神経を落ち着かせる
- マグネシウムと共に血圧を調節する
- マグネシウムと共に糖代謝に関与
- マグネシウムと共に筋肉の弛緩と収縮に関与
- 血液の凝固に関与
特にカルシウムは、骨を作る材料として知られていて、不足すると骨密度が低下して骨粗しょう症を引き起こす原因になると言われています。
また、この他にもカルシウムが不足することで、血圧が上昇したり、糖尿病を引き起こしたり、動脈硬化を引き起こしたりと、様々な悪影響を及ぼします。
カルシウム不足が引き起こす症状と影響
骨関連の症状と影響
- 骨粗鬆症: 骨密度が低下し、骨が脆くなり骨折しやすくなる。
- 骨軟化症: 骨が柔らかくなり、変形しやすくなる。
- 成長障害: 子供の骨の発育が遅れ、成長が遅れる。
- 変形性関節症: 軟骨が硬くなり、痛みや機能障害が起こる
筋肉関連の症状と影響
- 筋肉のけいれんや痙攣: 特に手足の筋肉に起こりやすい。
- 筋肉の弱さ: 筋力の低下、疲れやすさ。
- テタニー: 筋肉の不随意収縮やけいれんが起こる状態。
神経系の症状と影響
- しびれや感覚異常: 手足や顔面にしびれやピリピリした感覚が生じる。
- 神経過敏: 過剰な反射や不安感、興奮しやすさ。
- 自律神経系の乱れ: 夜眠れない、気分が落ち込むなど
心血管系の症状と影響
- 不整脈: 心拍数の異常、動悸。
- 血圧の変動: 高血圧や低血圧のリスク増加。
- 心機能の低下: 心臓の収縮力が低下し、循環不全が生じる可能性。
- 動脈硬化: 血管壁にカルシウムが付着することによる虚血性疾患
糖代謝への影響
- 糖尿病: インスリン抵抗性の増加
5. その他の症状と影響
- 歯の問題: 歯のエナメル質の弱化、虫歯や歯周病のリスク増加。
- 認知機能の問題: カルシウムパラドックスによるカルシウム過剰によって脳細胞の働きが悪くなり、死滅する
- 尿路結石: カルシウム不足の状態では尿路結石になりやすくなる

そのため、日本人の食事摂取基準(2025年版)では、1日の推奨量を18~29歳男性で800mg、30~74歳男性で750mg、75歳以上の男性で700mg、18~74歳女性で650mg、75歳以上の女性で600mgと、それぞれの世代で十分な量を摂取するよう定められています。1
また、カルシウムの過剰摂取により、高カルシウム血症など健康被害がみられることから、耐容上限量は、18歳以上男女ともに1日2,500mgと設定されています。
しかし、実際には男女ともに殆どの年代でカルシウムの摂取量は推奨量を下回っているというのが現実です。
例えば、男性の30代〜70代にかけては推奨量が一日あたり750mgなのに対し、およそ450mg〜600mgしか摂取出来ていません。女性の場合では、10代〜70代にかけて推奨量が一日あたり650mgなのに対し、およそ400mg〜550mg程度の摂取量しかありません。

この理由としては、推奨量を満たすには食事からの摂取だけでは難しいと言われているためです。カルシウムは、牛乳などの乳製品や、小魚など魚の骨に多く含まれていますが、これらは意識的に多く摂る必要があるほか、カルシウムは加工食品などに含まれるリン酸や胃酸分泌抑制剤などの服薬、高脂肪の食事によっても吸収が阻害されてしまいます。
そのため、カルシウムを十分に摂取するためには、食事を改善したり、サプリメントなどで積極的に摂取したり等の工夫が必要になります。
例えば、一般的には、骨粗しょう症と診断されたとき、カルシウム製剤を処方されたり、カルシウムのサプリメントを使ったりして不足したカルシウムを補おうとしますよね。
ただ、この時に「カルシウムの摂り過ぎが危険だ」と言われているのをネットで見たり耳にしたことがありませんか?
カルシウムをサプリメントなどで摂り過ぎると、高カルシウム血症を引き起こして泌尿器系結石や便秘、血管の石灰化、鉄・亜鉛などのミネラル吸収阻害を引き起こす可能性があると言われています。
これを読んでいる方の中にも、もしかしたら「カルシウムのサプリメントを飲んでいたら血中カルシウム濃度が上がってしまった」という方もいらっしゃるかもしれません。
このような危険性について警鐘が鳴らされていると、カルシウム補給のためにサプリメントでカルシウムをたくさん摂るのは危険だから止めておこうと思いますよね。
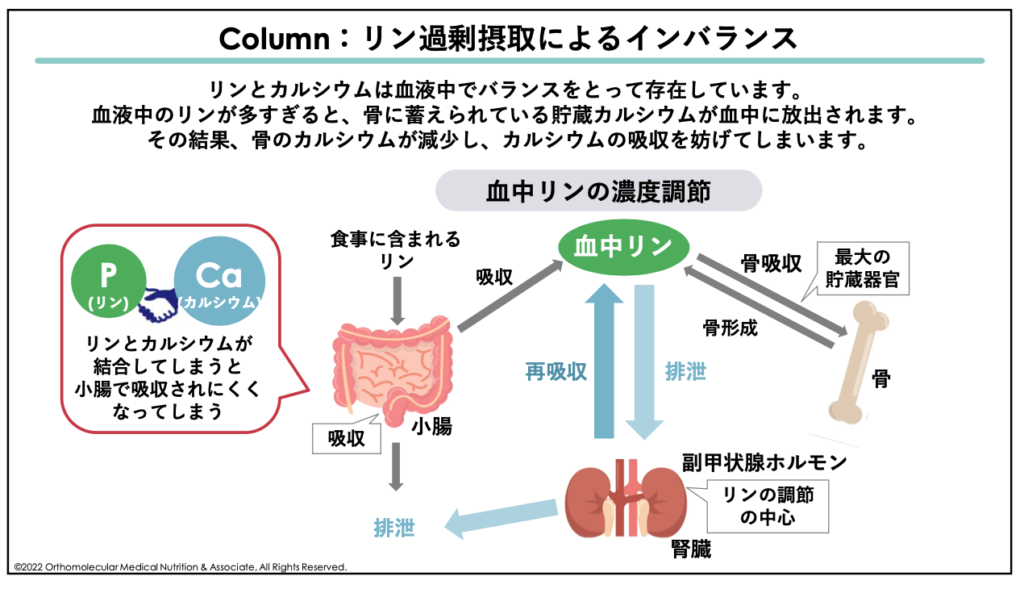
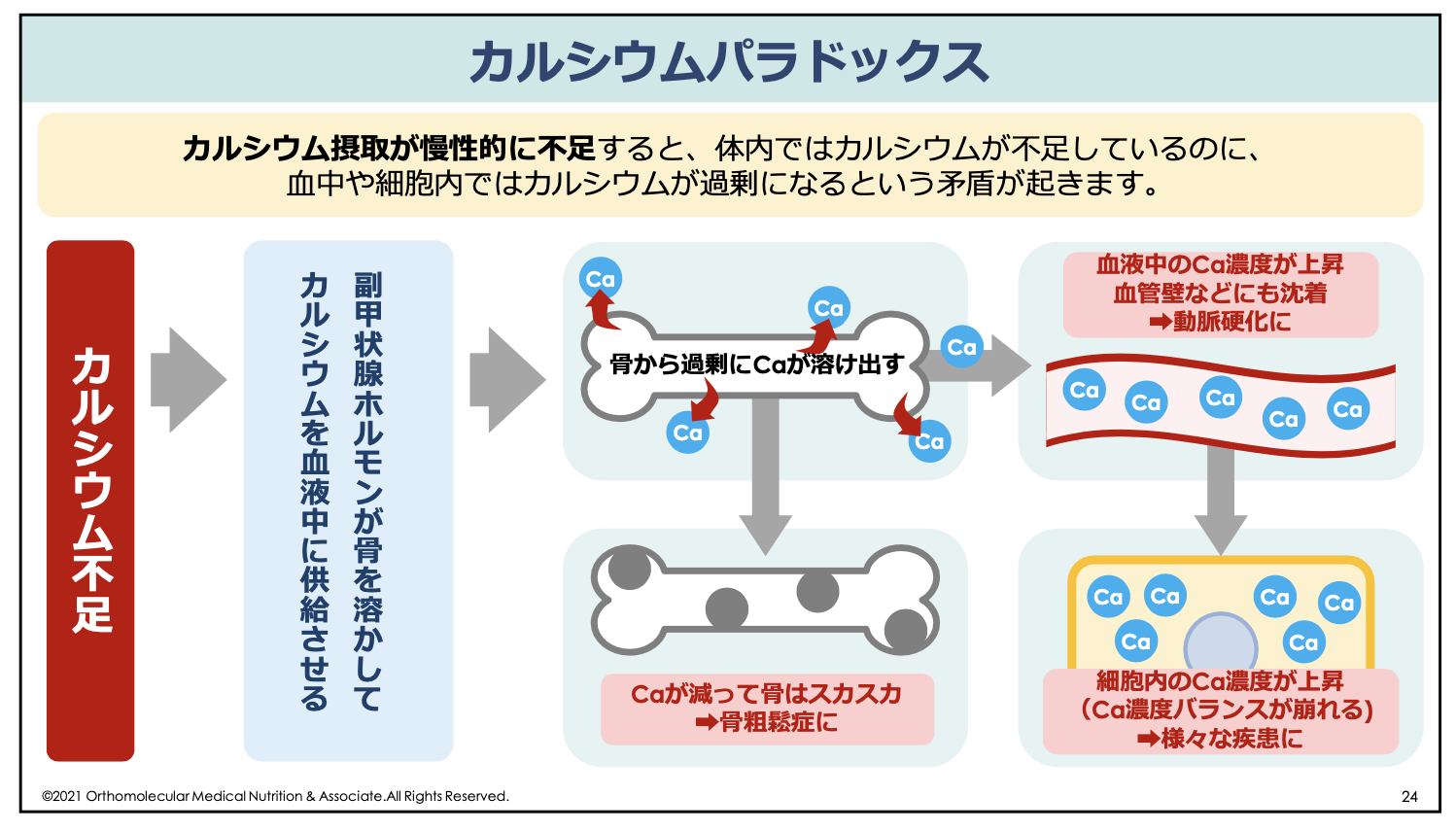
ですが、これは全くの逆です。実は、体内では「カルシウムが不足しているほど、血中カルシウム濃度が高くなる」という現象が発生します。このような現象のことを「カルシウムパラドックス」と言います。
カルシウムパラドックスとは、カルシウムが不足しているのに、血中や細胞内ではカルシウムが過剰になってしまうという、矛盾した状態になってしまうことです。
例えば、カルシウム不足と関連の深い骨粗しょう症の場合、「骨がスカスカなのに、血中カルシウム濃度が高く、血管にはカルシウムが沈着している」という現象が引き起こされます。この状態では、食事から摂るカルシウムとは異なり、非常にコントロールが難しい「悪玉カルシウム」として振る舞います。
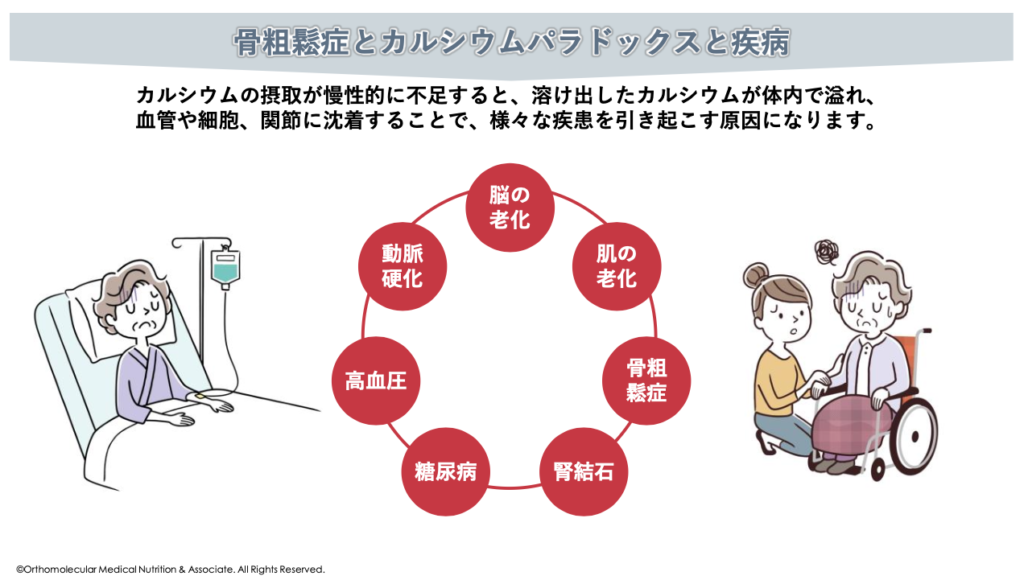
具体的には、カルシウムパラドックスによって血液中のカルシウム濃度が上昇しすぎると、細胞内のカルシウム濃度が上昇してカルシウム濃度のバランスが崩れたり、血管壁などに余分なカルシウムが沈着したりして動脈硬化などの原因になります。
他にも、脳細胞に過剰なカルシウムが流入することで脳細胞の働きが悪くなったり、死滅したりして認知症を発症する原因にもなります。また、カルシウムが過剰になる事で血圧が正常に制御できなくなり、高血圧を発症したり、糖尿病になりやすくなったり、腎結石になりやすくなったり、肌の老化が進んだりと様々な疾患を引き起こす原因になります。
なぜこのようなことが起こるかというと、カルシウムの摂取量や必要量が慢性的に不足していると、体内では血中カルシウム濃度を保つために副甲状腺から「副甲状腺ホルモン」が分泌され、このホルモンが骨を溶かしてカルシウムを血液中に供給するよう命令します。この時、実際に必要な量よりも過剰な量が溶けてしまうことで、逆にカルシウムの血中濃度が過剰になってしまうのです。
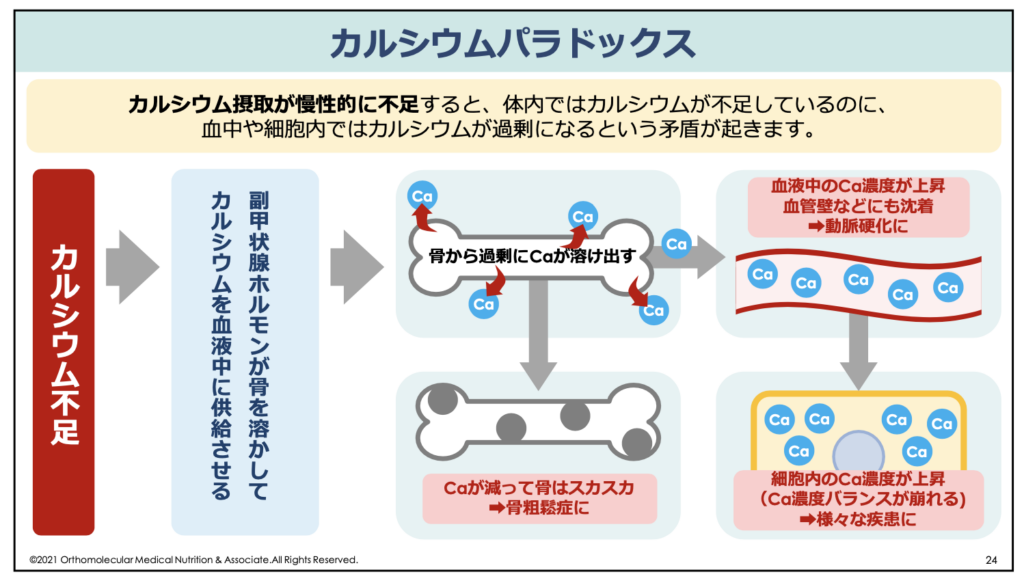
骨はカルシウムの貯蔵庫としての働きもあり、カルシウムが不足すると副甲状腺の指令によって骨を溶かして血中カルシウム濃度を維持するという働きがあります。
この血液中に存在するカルシウムは、心臓を動かし、神経を伝達するために一刻も欠かすことができません。カルシウム不足によって血中のカルシウム濃度が危機的状況に陥ると、体は「骨の健康よりも、今の命を優先する」モードに切り替わります。
その結果、骨の貯金を切り崩して無理やり血中にカルシウムを供給し始めます。この副甲状腺ホルモンによる作用は非常に強力で、骨からカルシウムを取り出す際には、必要な量よりも過剰な量が溶けてしまいます。すると逆にカルシウムの血中濃度が過剰になる「カルシウムパラドックス」という現象が発生してしまうのです。
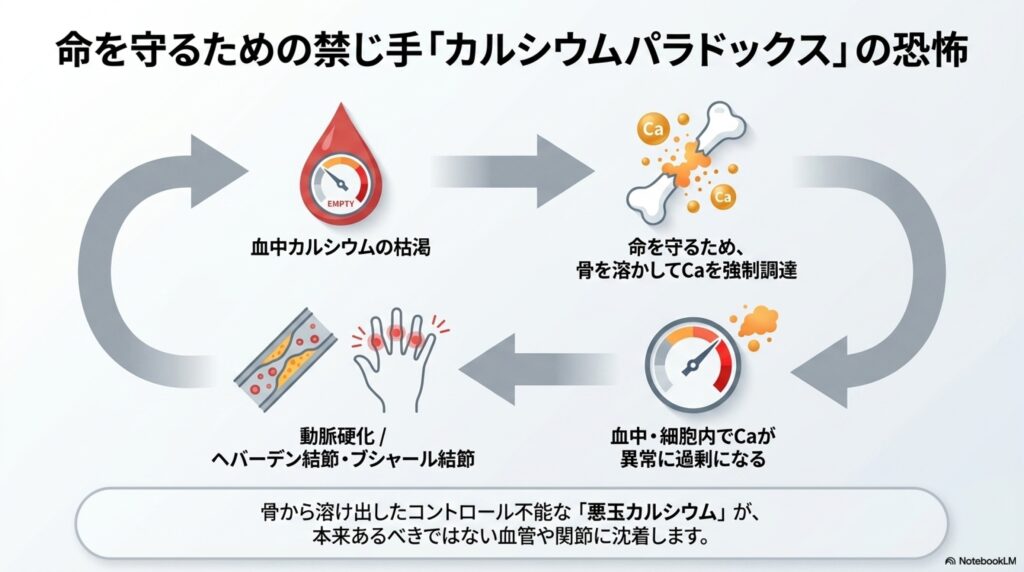
このカルシウムパラドックスが引き起こされると、血管壁などに余分なカルシウムが沈着したりして動脈硬化を引き起こしたり、関節にカルシウムが沈着して炎症を起こしたりします。
例えば、カルシウムパラドックスが原因と言われている物に「ヘパーデン結節」と「ブシャール結節」があります。ヘパーデン結節は指の第1関節の部分がこぶのように腫れて変形し、針を刺したような痛みを伴い、女性に起こることが多い疾患です。また、第二関節の部分に起こるのをブシャール結節と言います。

これらは指の使いすぎでなりやすい傾向がありますが、それ以外にもカルシウム不足によって引き起こされるカルシウムパラドックスが原因であると言われています。これは、骨から溶け出したカルシウムが指関節に徐々に沈着・石灰化し、関節の変形が起こり神経を刺激してしまうことが原因と考えられているためです。
一般的にはカルシウムの摂り過ぎによって血中カルシウム濃度が上昇し、悪影響を及ぼすと言われていますが、正しい分子栄養学を実践する範囲内でのカルシウム摂取によって、高カルシウム血症に陥ることはまずありません。
これは、体内ではカルシウムやマグネシウムの濃度がかなり厳密に調節されているため、口腔からの摂取量程度では血中濃度にほぼ影響を与えないためです。
むしろ、カルシウムの摂取不足や骨粗しょう症における「骨からカルシウムを取り出す」ことこそが高カルシウム血症、カルシウムパラドックスの原因になり得ます。カルシウムの過剰摂取を疑う前にまずは骨の健康状態を疑ってみてください。
 ナンナン
ナンナンうーん、カルシウムが不足するとむしろカルシウムが過剰になる❓❓
何だかよく分からない現象が起こるんだね💦
 はる かおる
はる かおるそうだね。体内ではカルシウムの濃度を一定に保とうとする働きがあるから、カルシウムが足りなくなると骨から溶かし出して利用するよ。この時、余分にカルシウムが溶けてしまうことでカルシウム不足なのにカルシウムが過剰になってしまう「カルシウムパラドックス」が発生してしまうんだ。
カルシウムを摂取していてもカルシウムパラドックスになるのは何故? カルシウムの吸収と代謝の基本
では、カルシウムをしっかり摂取していれば、カルシウムパラドックスは起こらないのでしょうか?
カルシウムパラドックスがカルシウムの摂取不足によって引き起こされるなら、「カルシウムをサプリメントなどでしっかりカルシウムを摂っていれば、カルシウムパラドックスは起こらないのでは?」と思いますよね。
しかし、実際にはカルシウムをしっかり摂取していたとしても、カルシウム不足に陥ってカルシウムパラドックスが引き起こされることがあります。
これは一体どういうことなのでしょうか? 実は、カルシウムというミネラルは非常に吸収率が低く、吸収率は成人で25~30%とあまり高くありません。2
また、カルシウムなどのミネラルは単体では働くことが出来ず、マグネシウムやビタミンDなどと一緒に働きます。もし、カルシウムだけを大量に摂ったとしても、体内では骨を作る材料などとして利用することが出来ません。
すると、カルシウムをしっかり摂取しているのにカルシウムパラドックスが引き起こされるという状態が発生します。
このあたりの仕組みを理解するために、まずはカルシウムの基本についておさらいしておきましょう。
まず、カルシウムは体内で最も多く含まれているミネラルです。体重の1〜2%がカルシウムだと言われており、その99%が骨や歯に、残りの1%は細胞に存在し、血液中にも約0.1%程のカルシウムが存在しています。

生体内のカルシウムは、その殆どが骨に存在していることから、カルシウムの総量はほぼ骨カルシウム量に比例しています。男性ではおよそ1,200g程度、女性では920〜1,000gほどがカルシウムだと言われています。

カルシウムの働きとしては、骨や歯を作る以外にも、筋肉を収縮したり血圧を調節したり、血液凝固に関与して傷口がふさがるための重要な役割を果たしています。この他、神経伝達物質を放出して興奮性を調節したり、インスリンなどホルモンの分泌に関わって糖代謝に関係したりしています。
これらは細胞内カルシウムや血液中カルシウムで行われていますが、基本的に体内の反応にはすべてカルシウムが必要なので、血中カルシウム濃度は一定に保つことが出来るよう厳密に調節されています。

例えば、摂取したカルシウムは小腸の腸管で吸収され、血管に運ばれて利用されています。この時、身体は血清カルシウム濃度を約10mg/dL、細胞内と細胞外のカルシウム比率を1:10,000に保とうとする働きがあり、カルシウムの摂取量が多い場合や不要な場合は便として排泄したり腎臓から尿を通して排泄されます。
また、カルシウムの摂取量が不足している場合は、腎臓でカルシウムの再吸収が行われ、尿中の排泄量が少なくなるようコントロールされています。これに加え、骨はカルシウムの貯蔵庫でもあるので、不足した場合は骨からカルシウムを溶かして血中に放出し、血清カルシウム濃度を一定に保とうとする働きが備わっています。このような体内の状態を一定に保とうとする働きを「生体恒常性(せいたいこうじょうせい)」や「ホメオスターシス」と言います。
この血清カルシウム濃度や細胞内・細胞外カルシウムの比が一定に保たれていることで、私達の筋肉や血圧などが正常に制御され、働くことが出来ます。もし、血清カルシウム濃度が高すぎたり低すぎたりすると、心臓の筋肉や血圧などに異常が生じて命に関わることから、基本的に血中のカルシウム濃度は大きく増減しないような仕組みになっています。
カルシウムの吸収と排泄
カルシウムは、主に牛乳やヨーグルト、チーズなどの乳製品や、ひじき、海苔、小魚などに多く含まれています。この他、納豆や豆腐など大豆食品にも多く含まれています。
| カルシウムが多い食品 |
|---|
| 牛乳 コップ1杯(200g) ……220mg ヨーグルト 1パック(100g) ……120mg プロセスチーズ 1切れ(20g) ……126mg 小松菜 1/4束(70g) ……119mg 菜の花 1/4束(50g) ……80mg 水菜 1/4束(50g) ……105mg 切り干し大根 煮物1食分(15g) ……81mg 海藻 ひじき 煮物1食分(10g) ……140mg 小魚 さくらえび(素干し) 大さじ1杯(5g) ……100mg ししゃも 3尾(45g) ……149mg 豆類 木綿豆腐 約1/2丁(150g) ……180mg 納豆 1パック(50g) ……45mg 厚揚げ 1/2枚(100g) ……240mg ※『農林水産省 みんなの食育』より作成 |
ですが、これらカルシウムの多い食べ物を食べたとしても、全てのカルシウムが吸収されるわけではありません。カルシウムは非常に吸収効率が悪く、H2ブロッカーなどの胃酸抑制剤や、高脂肪な食事、高食物繊維の摂取、加工食品に多く含まれるリン酸の摂りすぎなどの影響によって吸収が阻害されてしまいます。
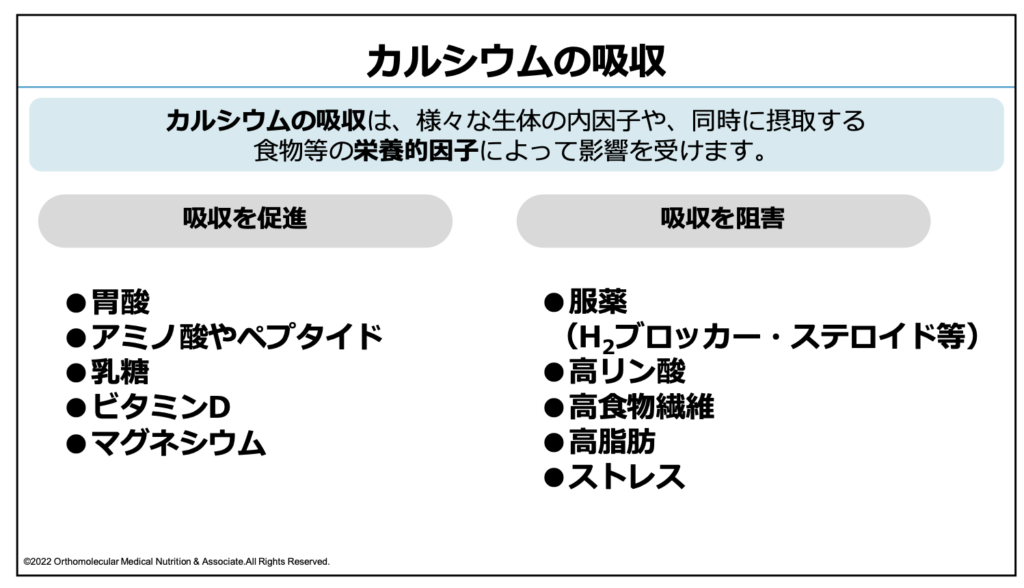
カルシウムの吸収を促進するもの
- 胃酸
- アミノ酸やペプタイド
- 乳糖
- カゼインホスホペプチド
- ビタミンD
- マグネシウム
- 短鎖脂肪酸
カルシウムの吸収を阻害してしまうもの
- H2ブロッカー、ステロイドなどの服薬
- 高リン酸の食事
- 高食物繊維の食事
- 高脂肪な食事
- ストレス
逆に、カルシウムの吸収を助けてくれる物としては、胃酸や乳糖、アミノ酸などがあります。カルシウムの吸収においては、炭酸カルシウムやリン酸カルシウムなど水に溶けにくく酸に溶けやすいカルシウムがあるため、これらカルシウムを吸収するためには胃酸が十分に分泌されていることが必要です。
つまり、カルシウムの吸収は胃の状態や食事の内容、薬の影響など様々な影響によって吸収が阻害されてしまうことから、カルシウムを摂っていたとしても、それが十分に吸収されているとは限りません。
また、カルシウムは、腸管で主に吸収され、その殆どは十二指腸の小腸上部や中部で吸収されています。カルシウムの吸収は、摂取したカルシウムの量によって吸収率が変わり、摂取量が多ければ低下し、少なければ高くなります。この吸収には、主に2つの経路があります。
1つは、食事中のカルシウム濃度が高いときに起こる「受動輸送」で、もう一つはトランスポーターと呼ばれる特定のタンパク質によって能動的に吸収される「能動輸送」です。吸収されたカルシウムの40%は、血液中で主にアルブミンと呼ばれるタンパク質で出来たトラックと結合し、全身の細胞などに運ばれています。3
1. 受動輸送経路である細胞間経路:
受動輸送とは、濃度差を利用して吸収する仕組みです。カルシウムは、濃度差に基づいて小腸の細胞膜を通過することが出来ます。この方法は、食事中のカルシウム濃度が高いときに行われています。主にClaudinやCadherin-17、Aquaporin-8といった細胞間経路で行われ、これらの調節には活性型ビタミンD(1α,25-OHビタミンD3)の関与が示唆されています。4
2. 能動輸送経路である細胞内経路:
もう一つの促進拡散では、トランスポーターと呼ばれる特定のタンパク質輸送体によって吸収する仕組みです。主なトランスポーターはビタミンD依存性のカルシウム輸送体(TRPV6 : Transient Receptor Potential Vanilloid 6)で、食事からの摂取量が減少したときや、カルシウム要求が高まったときにカルシウムの吸収を促進します。
この方法には活性型ビタミンD(1α,25-OHビタミンD3)が関与し、活性型ビタミンDがTRPV6を発現したり調節したりしています。
どちらの吸収経路においても、カルシウムの吸収にはビタミンDが関与していることから、カルシウムを摂取する際はビタミンDも同時に摂取することが必要です。
このビタミンDは腸管で吸収された後、血液中で運ぶためにタンパク質で出来たトラック(アルブミン)と結合し、肝臓まで運ばれます。そこで、25-OHビタミンD3に変換され、更に必要に応じて腎臓で活性型のビタミンD3(1α,25-OHビタミンD3)に変えられて利用されています。
活性型のビタミンDは、小腸でのカルシウムの吸収を高めたり、カルシウムが足りなくなったときに骨から溶かし出したカルシウムの血液中や筋肉中のカルシウム濃度を調節したり、腎臓からのカルシウム排泄を抑制したりする働きがあります。

このビタミンDが肝臓や腎臓で利用出来る形に変換するためには酵素の働きが必要です。この酵素の働きに必要なものが「マグネシウム」で、マグネシウムはビタミンD3を活性化させて利用するために必要となります。
この活性型のビタミンD3はカルシウムの吸収や血中カルシウム濃度の調節などを担っていることから、カルシウムを摂取する際は「ビタミンD3」と併せて「マグネシウム」も同時に摂取する事が必要になってくるのです。
そのため、マグネシウムやビタミンDを十分に摂取せずにカルシウム単体を摂取していた場合、カルシウムが吸収されなかったり、吸収されたカルシウムが体内で上手く利用されずに排泄されたりしてしまいます。
この結果、カルシウムを摂取しているのにカルシウムが不足し、カルシウムパラドックスが引き起こされるという事に繋がります。カルシウムは、単体で摂取しても意味がありません。カルシウムを摂取する際は、必ずマグネシウムとビタミンDも一緒に摂取するようにして下さい。
 ナンナン
ナンナンなるほど・・・カルシウムは、マグネシウムやビタミンDが無いと吸収したり利用したり出来ないんだね💧
 はる かおる
はる かおるそうだね。カルシウムパラドックスを理解するためには、カルシウムの基本をよく理解することが大切だよ
カルシウム・マグネシウムだけを飲んでも骨粗しょう症は改善出来ない。骨の健康は骨密度以外に「骨質」が大事。骨を作る仕組みと必要な栄養素
カルシウムパラドックスを理解する上で、骨の健康や骨代謝との関係は切っても切り離せません。カルシウムパラドックスをより深く理解するためにも、骨の健康についても深掘りしていきましょう。
まず、カルシウムパラドックスと関係が深い病気に、「骨粗しょう症」があります。骨粗しょう症とは、単位面積あたりの「骨量(密度)」が少なくなり、スカスカになってしまった状態の事です。
骨はカルシウムやマグネシウム、リンなどのミネラルで構成されており、正常な人はこの密度が高く、丈夫な状態を保っています。
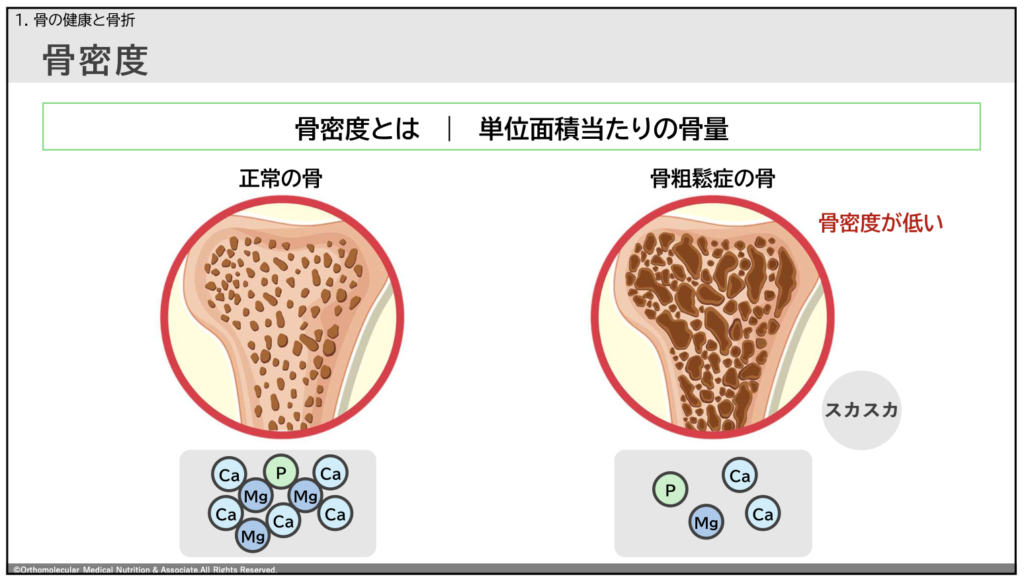
一方で、骨粗しょう症の場合、この骨に含まれているカルシウムやマグネシウム、リンなどミネラルの密度が低くなり、もろくなって骨折しやすくなっています。
では、なぜ骨粗しょう症の場合はこのカルシウムやマグネシウム、リンなどのミネラルの密度が低くなってしまうのでしょうか?
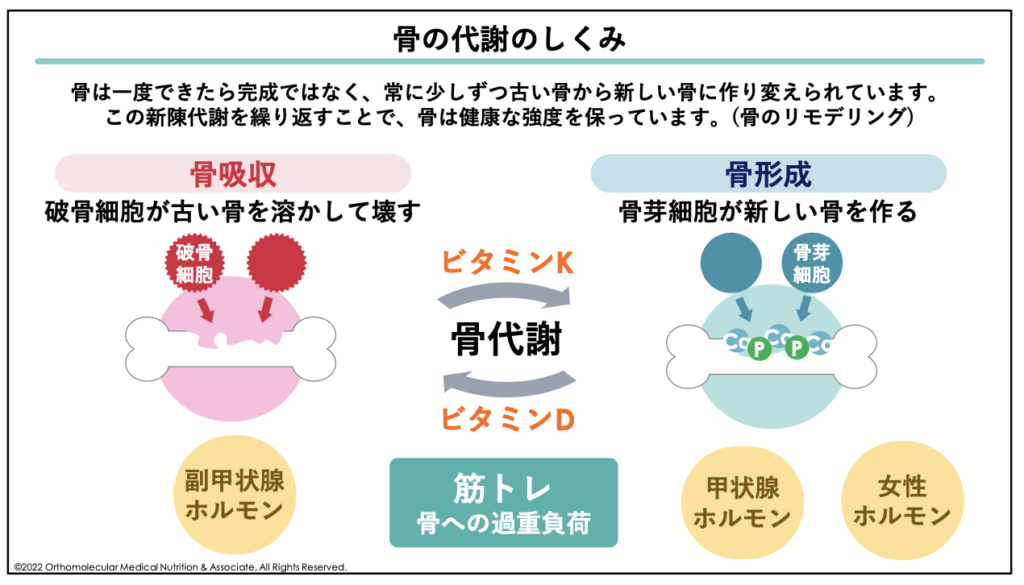
通常、骨は常に「壊す(骨吸収)」と「作る(骨形成)」を繰り返しています。この骨が新しく作り替えられることを、「骨のリモデリング」と言います。骨粗しょう症は、この骨を壊したり作り替えたりするバランスが崩れてしまい、壊される量が多くなってしまうことで引き起こされます。
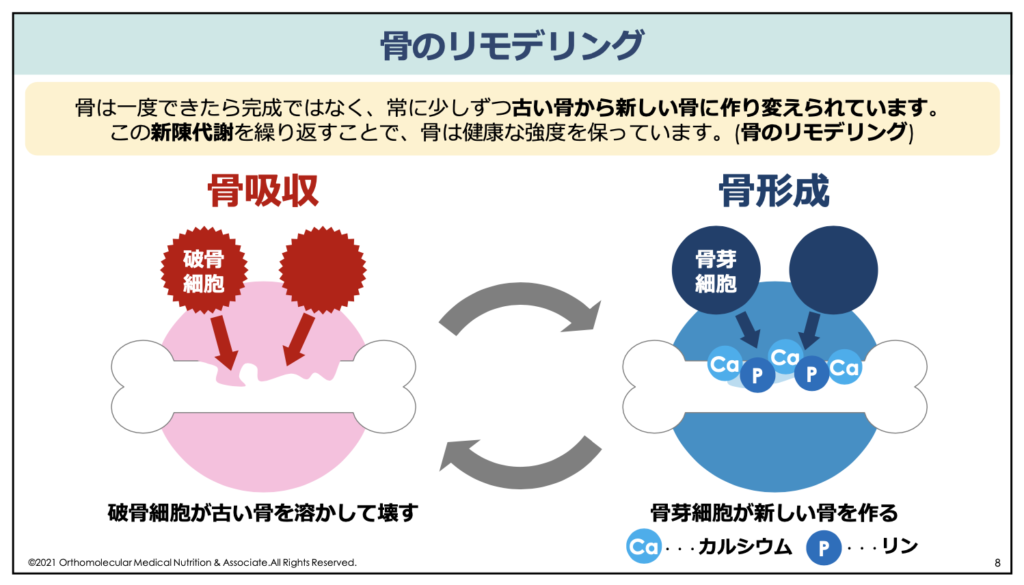
一般的には、骨粗しょう症と診断されたとき、カルシウム製剤を処方されたり、カルシウムのサプリメントを使ったりして不足したカルシウムを補おうとしますよね。
ですが、この骨粗しょう症の改善のために、単にカルシウムやマグネシウム、ビタミンDだけを摂取していても骨を強くすることは出来ません。
この理由は、単にカルシウムやマグネシウム、ビタミンDだけを摂取しているだけでは、崩れてしまった「骨吸収」や「骨形成」のバランスを改善することは出来ないためです。
では、どのようにすれば骨が壊れる「骨吸収」を抑制し、骨を作る「骨形成」を促していけるのでしょうか? この「骨形成」を促す上で、必ず理解しておきたいことがあります。それが「骨質」と「骨密度」の違いです。
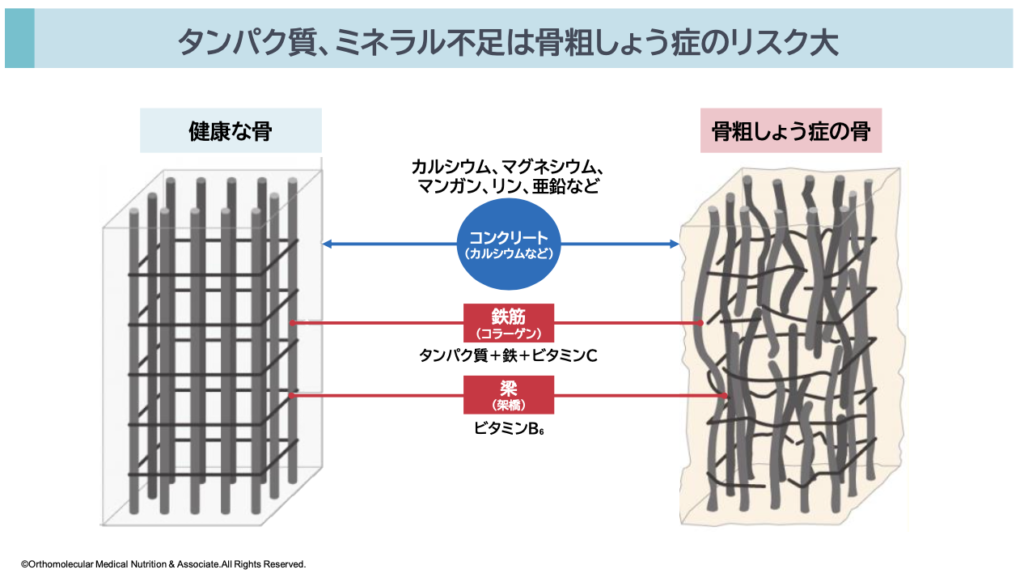
骨質とは、骨密度(骨の量)とは別に、骨の強度や骨折のしやすさを決める「骨の微細な構造」や「結合組織(コラーゲン)の質」のことです。骨はカルシウムだけで作られると思われていることが多いですが、実は骨の構造は鉄筋コンクリートのような構造になっていて、コラーゲン繊維が鉄筋の役割をしています。そして、そのコラーゲンを覆う「ハイドロキシアパタイト」という骨の成分がコンクリートの役割をしています。
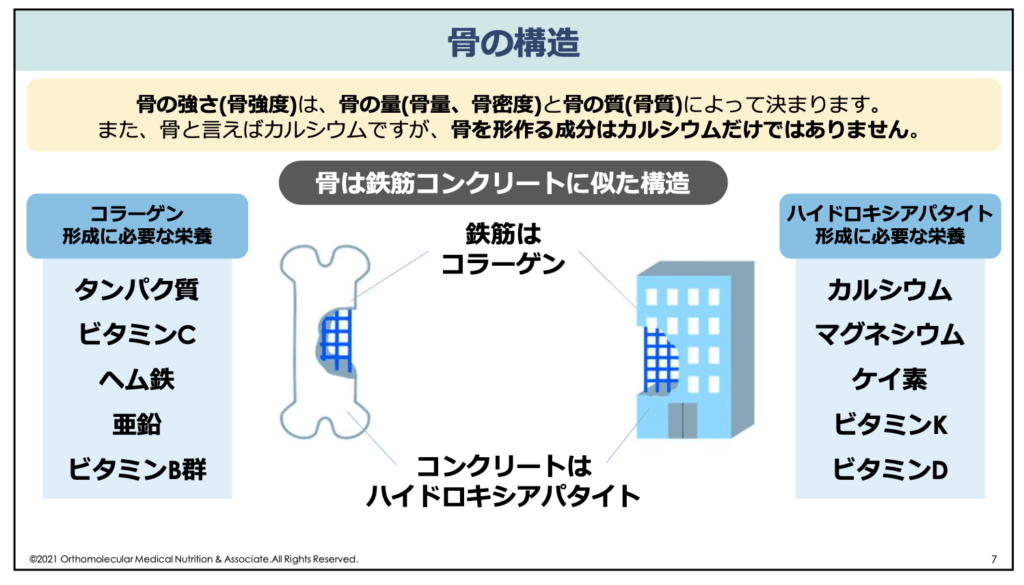
骨を「ビル」に例えるなら、カルシウムやマグネシウム、ケイ素などがコンクリート(ハイドロキシアパタイト)です。そして、そのコンクリートを支えるために必要な鉄筋が、タンパク質やビタミンC、ヘム鉄や亜鉛、ビタミンB群などから作られるコラーゲン繊維になります。
健康な骨は、強靭なコラーゲンの柱にカルシウムが均一に沈着して作られています。もし、コラーゲンの質が悪化すると、骨に小さなひび(微細構造の変化)ができやすくなり、折れやすくなります。
この骨の鉄筋部分であるコラーゲンがどれだけしっかりしているかの指標となるのが「骨質」、骨のコンクリート部分であるハイドロキシアパタイトがどれだけ密にしっかりしているかの指標となるのが「骨量」です。
つまり、骨の強さとは「骨量」と「骨質」で骨強度が決まるということです(骨の強度=骨密度(量)+骨質(質))。いくら骨密度が高くても、この骨質が悪いと骨折しやすくなってしまいます。
そのため、骨を強くする、骨粗しょう症を改善するためには、まず第一に鉄筋となるコラーゲン繊維を作るための材料としてタンパク質やビタミンC、ヘム鉄や亜鉛、ビタミンB群が必要です。この鉄筋部分をしっかり作らない限り、いくらカルシウムやマグネシウムなど「骨量」に必要な栄養素を摂っても健康的な骨は作られません。
骨粗しょう症の対策と言えば真っ先に「カルシウム補給」を思い浮かべると思いますが、カルシウムを摂取する前に、まずはタンパク質やビタミンCヘム鉄や亜鉛、ビタミンB群をしっかりと摂取する事が大切です。
この鉄筋部分である骨質が悪い状態だと、いくらカルシウムを摂取しても「骨形成」が促されず、「骨破壊」が進行して前述したカルシウムパラドックスを引き起こしやすくなります。
また、骨質の強化に必要な栄養に合わせて、ハイドロキシアパタイトを作るために必要な、カルシウムやマグネシウム、ケイ素、ビタミンKやビタミンDも同時に摂取しましょう。骨粗しょう症対策では、骨質に必要な栄養素と骨量に必要な栄養素の両方を同時に摂取して、初めて意味があります。カルシウムだけに限らず、必要な栄養素をまんべんなく摂取するようにして下さい。
健康的な骨質と骨量に欠かせない栄養素
- タンパク質・ビタミンC・鉄・亜鉛: 骨の土台となる「コラーゲン」の合成に必須です。
- ビタミンD: 腸からのカルシウム吸収を助けます。
- マグネシウム・カルシウム:カルシウムとマグネシウムのバランス(Ca:Mg=1:1)が重要で、骨量の維持に必要です。
- ビタミンK2: ビタミンK2は骨形成に関わる栄養素です。ビタミンK2不足の骨粗しょう症では、特に積極的な補給が望まれます。
さらに、これら栄養補給に加えて必ず「運動」も取り入れる事も必要です。骨は、常に少しずつ古い骨から新しい骨に作り替えられています。この作り替えを促すためには、運動などで骨への過重負荷(刺激)を与える事が絶対に必要になります。
特に更年期以降では活動量の低下や意欲の低下などにより、身体を動かす機会が減っていく傾向にあります。いくら栄養を摂っても、運動を取り入れなければ骨は強くなりません。
また、筋肉は骨を支え、骨は筋肉を支えるという関係にあり、筋肉量の増加が骨質や骨量の増加に比例します。筋肉が少ない状態では、骨も強くなりません。年齢を重ねているからこそ、若々しく健康的に過ごすために筋トレやヨガなどを取り入れて積極的に身体を動かす事が必要です。
ビタミンK不足と骨粗しょう症、カルシウムパラドックスの関係。ビタミンKの種類と骨代謝
骨粗しょう症とカルシウムパラドックスの原因として、もう一つ挙げたいのが「ビタミンK不足」による骨粗しょう症、カルシウムパラドックスです。ビタミンKはカルシウムの利用に不可欠なタンパク質の活性に関与している栄養素で、骨を壊す「骨吸収」を抑制したり、骨を作る「骨形成」を促進したりする働きがあります。
特に更年期の女性では、骨粗しょう症の原因にビタミンK不足が関わっている場合が多くあります。このビタミンKの不足によっても骨粗しょう症が引き起こされますので、ビタミンKと骨粗しょう症の関係は是非とも理解しておいてください。
まず、ビタミンKには数多くの種類が存在し、主に植物に存在するビタミンK1(フィロキノン)と動物などの腸内に存在する細菌が作り出すビタミンK2(メナキノン:MK)があります。
このビタミンK2(メナキノン)は分子構造の違いによってMK-1からMK-14まで存在し、このうち体内で最も多いビタミンK2がメナキノン-4:MK-4です。このメナキノン-4:MK-4は、活性型ビタミンK2(MK-4)と呼ばれ、体内では血液凝固を調節したり、炎症を抑制したり、骨形成を調節したり、カルシウムパラドックスを防いで血管へのカルシウム沈着を防いだりなど様々な働きをしています。
例えば、骨を作る時は「骨芽細胞」という細胞の働きによって行われています。この骨芽細胞から分泌される「オステオカルシン」というタンパク質は、ビタミンKの助けを借りて「カルボキシ化(活性化)」されます。
活性化されたオステオカルシンは、血液中のカルシウムを骨の土台(コラーゲン)に引き寄せ、しっかりと沈着させる「接着剤」のような役割を果たしています。
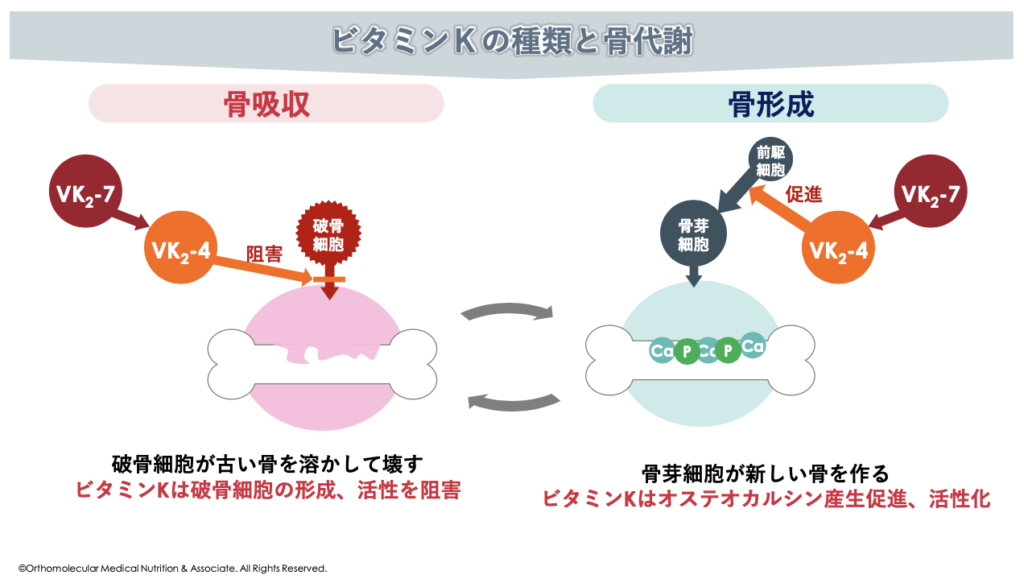
また、ビタミンKは骨を壊す「破骨細胞」の過剰な働きを抑え、骨が溶け出すスピードを緩やかにする働きがあります。ビタミンKはこの「破骨細胞の過剰な働きを抑え、骨を作る骨芽細胞の産生を促進、活性化」させることで、骨の代謝を調節してくれています。
一方で、もしビタミンKが不足すると、未活性な状態のオステオカルシン(低カルボキシ化オステオカルシンucOC)が増えてしまいます。このucOCが増加すると、カルシウムが骨に定着できずにスカスカの状態を招いてしまいます。これが、ビタミンK不足における骨粗しょう症の主な原因です。
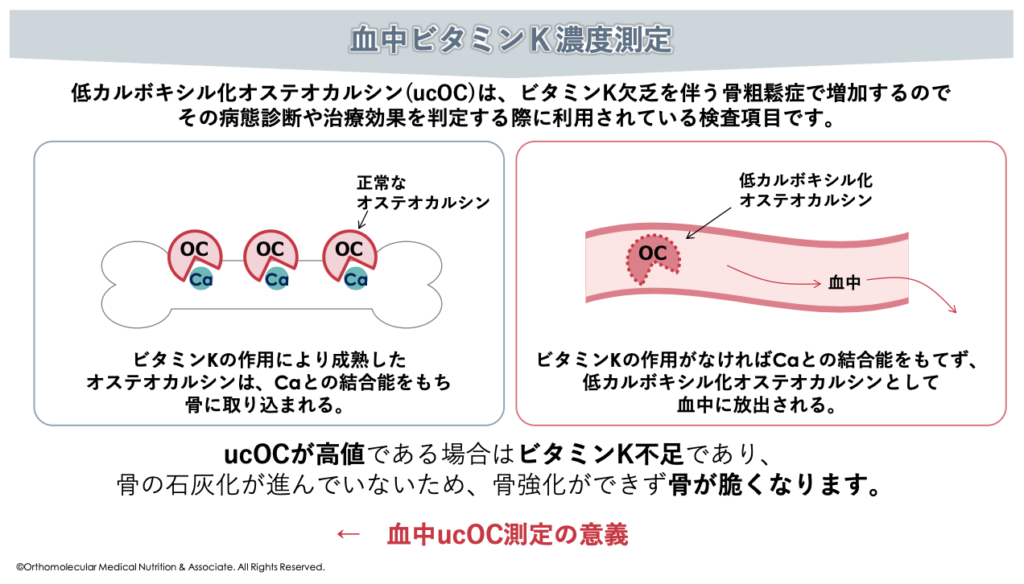
ビタミンKが不足すると、カルシウムと結合出来なかったucOCが血中に放出され、血中濃度が高まります。骨粗しょう症が疑われる場合は、原因にビタミンK不足が隠れていないかをチェックするためにも、「血中ucOC」を検査して頂くのがオススメです。
この他、ビタミンKには血管の石灰化を防ぐ「異所性石灰化」の防止が挙げられます。これは、いわゆる「カルシウムパラドックス」の解消です。
ビタミンKが不足すると、正常な骨形成が抑制され、骨を壊す「骨吸収」が促進されてしまいます。この骨吸収が促進されると、骨はもろくなる一方で、血液中のカルシウム濃度が上昇して血管壁に沈着し、動脈硬化を進行させてしまいます。
ビタミンKには、この血中にあるカルシウムを骨には届け、血管からは出すというGlaタンパク質(MGP)を活性化する働きがあります。これにより、カルシウムパラドックスを解消し、血管壁にカルシウムが沈着する「石灰化」を防ぐ働きが期待出来ます。

また、ビタミンK2によって活性化されるオステオカルシン(OC)には、すい臓に作用してインスリン分泌を促すという働きがあります。オステオカルシンが多く分泌されることでインスリンの働きが高まり、2型糖尿病の予防や改善にも繋がります。
このように、ビタミンKは正常な骨形成や骨代謝に深く関わっており、カルシウムパラドックスの予防にも欠かせない栄養素です。体内では活性型ビタミンK2であるMK-4がこの働きを行っています。MK-4は、肉や卵など主に動物性食品に多く含まれているビタミンK2です。
ここまで聞くと、ビタミンK2を摂るなら活性型のMK-4を摂った方が良いのでは? と思いますよね。
実は、このMK-4は生体内の利用効率に優れていますが、食品などから直接摂取しても生体内利用効率が悪く、吸収してもそのままでは殆ど使われません。
体内では、主に植物に存在するビタミンK1(フィロキノン)や納豆など発酵食品に含まれるビタミンK2(メナキノン-7:MK-7)を活性型のメナキノン-4:MK-4に変換して利用しています。これは、MK-4特有の機能として遺伝子に対する作用があるため、遺伝子への過剰な作用を引き起こさないためにも、身体は前駆体であるMK-7から必要に応じてMK-4に変換して利用したほうが生体内利用効率が高いと考えられるためです。
そのため、ビタミンKを摂取する際はビタミンK2(メナキノン-7:MK-7)から摂取する方が吸収率も生体内利用効率も高く、オススメです。MK-7から必要な分だけ活性型のMK-4に変換することで、遺伝子への作用を適正に保ちながら、安全かつ効率的に骨を守ることが可能になります。
このMK-7は活性型ビタミンK2(MK-4)の前駆体として生体内の利用効率や血中での持続時間に優れていますが、生合成量が少ないために積極的な補給が望まれます。MK-7は主に納豆などの発酵食品に多く含まれていますので、必要な方は積極的に取り入れてみてください。
 ナンナン
ナンナンなるほど・・・骨はカルシウム以外にも様々な栄養から作られていて、それら栄養素が不足してもカルシウムパラドックスが起こるって事か・・・
 はる かおる
はる かおるそうそう。骨と言えばカルシウムが思い浮かぶけど、カルシウムだけ補給しても骨は強くならないよ。この骨のリモデリングの乱れがカルシウムパラドックスに繋がるんだ
カルシウムだけ・マグネシウムだけの摂取は危険! 単品ミネラルの過剰摂取がカルシウムパラドックスを引き起こす理由
ここまで、カルシウムパラドックスの基本と、カルシウム単品摂取のリスク、骨代謝とカルシウムパラドックスの関係性について解説してきました。
カルシウムパラドックスは、カルシウムの摂取不足以外にも、「カルシウムだけ」を単品で摂取していても引き起こされます。
この理由は、カルシウムは吸収率が悪く、吸収するためには十分な胃酸の分泌や、マグネシウム、ビタミンDなどが必要になるためです。また、摂取したカルシウムは血液中で運ばれ、骨を作る材料として使われることで生体恒常性(血中カルシウム濃度)が調節されています。
この骨を作るためには、カルシウム以外にも骨質を作るタンパク質やビタミンCヘム鉄や亜鉛、ビタミンB群が欠かせません。加えて、ハイドロキシアパタイトを作るためには、カルシウムやマグネシウム、ケイ素、ビタミンKやビタミンDも必要です。
もし、これらの栄養が不足している状態だと、骨のリモデリングが正常に行えず、血液中のカルシウムが骨に沈着せずに便や尿として捨てられたり、骨破壊が進行したりしてしまいます。
つまり、カルシウムの摂取自体が危険なのでは無く、カルシウム単品摂取によって骨のリモデリングが正常に行えなくなってしまっていることが問題なのです。
カルシウムパラドックスとは、この骨のリモデリングの乱れ、ミネラルの生体恒常性の乱れによって引き起こされます。そして、骨のリモデリングの乱れ、ミネラルの生体恒常性の乱れを改善するためには、カルシウム以外にも、タンパク質やビタミンB群など様々な栄養が必要です。
このことから、カルシウムパラドックスとは、単に「カルシウム不足」だけが原因では無く、タンパク質、ビタミンB群、亜鉛、鉄などを始めとした全体的な栄養不足・運動不足の状態であり、一種の生活習慣病であるとも言えます。
カルシウムパラドックスの原因はカルシウムの摂取不足と言われていますが、カルシウムだけを摂取してもカルシウムパラドックスは改善出来ません。カルシウムパラドックスを改善させるためには、食生活や運動習慣など、生活習慣全般を見直すようにして下さい。
マグネシウムの単品摂取に注意!マグネシウム単品摂取が骨粗しょう症リスクを増加させる理由
また、カルシウムパラドックスを防ぐためにもう一つ気をつけて頂きたいことがあります。それが、「マグネシウムの単品摂取」です。
実は、最近特に注目されている栄養成分の1つに、マグネシウムがあります。マグネシウムは現代人にとって不足しやすいミネラルの1つで、マグネシウムが不足すると「疲れやすい」「夜眠れない」「便秘になる」「頭痛がする」「血糖値が高い」などの症状が現れる事があります。
マグネシウムは、体内において300を超える補酵素として働くほか、カルシウムとともに自律神経の調節や血圧の調節、糖代謝に関与している栄養素です。
マグネシウムが不足すると、全身のエネルギー不足を招き、代謝の悪化、精神の不調や睡眠障害、便秘など様々な不調へと繋がってしまう原因になります。
そのため、不足したマグネシウムを補うことで、これら不調が改善出来るといった情報が広く認識されるようになりました。
例えば、マグネシウムのサプリメントや、マグネシウムを配合したクリーム・オイル、エプソムソルト入浴や「にがり」の摂取などです。これらを行う事によって、不調が良くなったとか、痛みがなくなったなどの体験談として情報発信される機会が多くなりました。
このような情報を元に、エプソムソルト入浴やマグネシウムの摂取を一生懸命やっている方も多いと思います。ですが、実は『マグネシウムだけ』を摂りすぎると、逆に骨がボロボロになる危険があります。
この理由は、マグネシウムの摂り過ぎによって、むしろ生体内カルシウムの量が減少し、カルシウムパラドックスや骨粗しょう症を引き起こすリスクが高くなってしまうためです。
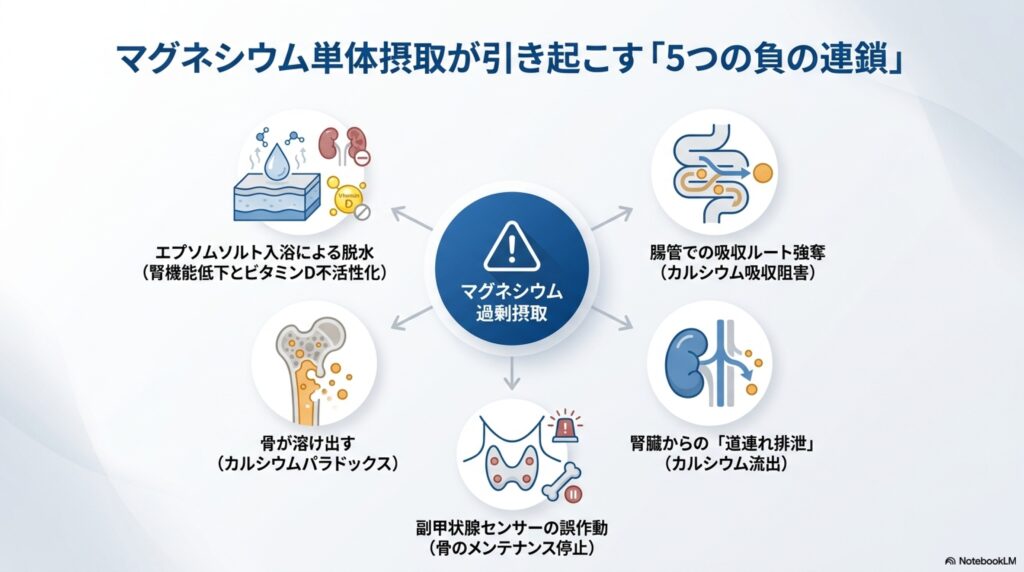
では、なぜマグネシウムを単品で摂取すると危険なのでしょうか? この理由には、いくつかの原因が関わっています。
その原因は主に5つあり、特にカルシウム代謝に悪影響を及ぼしてしまうことが原因です。
マグネシウム単品摂取が生体内カルシウムバランスを乱す理由
- 腸管でカルシウムの吸収経路を奪い、カルシウムが不足する
- 腎臓における過剰なマグネシウムの排泄時に、カルシウムも排泄される
- 副甲状腺ホルモンが誤作動を起こし、カルシウムの代謝が乱れる
- カルシウムが不足することで、カルシウムパラドックスが引き起こされる
- 高濃度経皮吸収(入浴等)によって腎不全リスクが高まる
マグネシウムとカルシウムはセットで働いており、マグネシウムだけを大量に摂取すると、カルシウムとのバランスが崩れてしまいます。
このマグネシウムとカルシウムのバランスが崩れることで、糖代謝が悪化したり、高血圧になりやすくなったり、骨粗しょう症になりやすくなったり、カルシウムパラドックスを引き起こしたりとむしろ健康に悪影響を及ぼすリスクがあるのです。
そのため、体に良いからとマグネシウム単体を大量に摂取したり、高濃度でのエプソムソルト入浴は絶対に行わないように気をつけてください。分子栄養学は、しっかり基本を学ばないと、良かれと思ってやっていたことが逆効果になっている場合も多くあります。
身体は思っている以上にデリケートで、特定のミネラルを大量に摂取すると、体内のミネラルバランスや生体恒常性が途端に乱れてしまいます。生体内恒常性やミネラルバランスを崩さないためにも、ミネラルは単体で摂取せず、複数をバランス良く摂取するようにして下さい。
マグネシウム単品摂取の危険性については、下記記事で詳しく解説しています。学びたい方は、是非こちらの記事もご覧下さい。
 ナンナン
ナンナン高濃度でエプソムソルト入浴すると身体に良いって聞いてたけど、逆に身体に悪いのか・・・💧
 はる かおる
はる かおるエプソムソルト入浴は、高濃度にすると腎臓に大きな負担がかかって逆にミネラル代謝を乱してしまうことに繋がるよ。良かれと思ってやっていたことが逆効果になるから、気をつけてね
カルシウムの需要と不足、カルシウムパラドックスのリスクを知る検査項目
次に、カルシウムパラドックスが引き起こされている際にチェックしたい血液検査項目です。血液検査項目では、タンパク質の状態や糖代謝、脂質代謝、骨代謝、鉄代謝、甲状腺機能や消化能力などをチェックすることで、骨粗しょう症やインスリン抵抗性、糖尿病、カルシウムパラドックスなどのリスクを知ることが出来ます。
一般的にカルシウム不足と言えば骨量や骨密度の確認しかしない方が多いと思いますが、その他多くの血液検査項目も関連がありますので、是非チェックしてみて下さい。
| 検査項目 | 意味 | 骨粗しょう症や糖尿病との関連 |
|---|---|---|
| TP 総タンパク | 血液中のタンパク質の総量。 栄養状態の指標 | 骨の土台(コラーゲン)の材料。 不足は骨質の低招く。 |
| ALB アルブミン | 血液中に最も多いタンパク質。 長期的な栄養状態を示す | カルシウムの運搬役。 低値は骨への材料輸送効率を下げ、骨折リスクを高める。 |
| RBC 赤血球数 | 酸素を運搬する細胞。 骨髄で産生される | 貧血の指標。 鉄は骨の土台(コラーゲン)の材料となる。 貧血では骨のリモデル(作り替え)を停滞させる。 |
| HB ヘモグロビン | 酸素を運搬するタンパク質。 | 貧血の指標。 鉄は骨の土台(コラーゲン)の材料となる。 貧血では骨のリモデル(作り替え)を停滞させる。 |
| MCV 平均赤血球容積 | 赤血球の大きさの平均値 | 高値はVB12・葉酸不足の指標 アルコールの多飲やホモシステイン代謝に関係。 不足で増えるホモシステインは骨のコラーゲン結合を破壊する。 |
| フェリチン | 体内の貯蔵鉄量。 がんや慢性炎症があると上昇する | 十分な貯蔵鉄はコラーゲン合成の必須要素。 不足は骨を脆くし、過剰(炎症)は骨吸収を促進させる。 |
| CRE クレアチニン | 筋肉の代謝産物。 腎機能の指標 | 筋肉量と相関。 低値は筋肉不足(=骨への刺激不足)を示唆。高値はビタミンD活性化不全を招く。 |
| CPK クレアチンキナーゼ | 筋肉に多く含まれる酵素。 筋肉の損傷などで上昇 | 筋肉量の指標。 低値はサルコペニア(筋減少症)、ロコモのリスク。骨を支える力が弱い。 |
| GOT (AST) | 肝細胞や筋肉に存在する酵素。 細胞の損傷で上昇 | ビタミンB6の需要状態を反映。 骨のコラーゲン架橋(強さ)に必要なB6不足の推測に用いる。 |
| GPT (ALT) | 主に肝細胞に存在する酵素。 肝臓特異性が高い | 脂肪肝・インスリン抵抗性。 肝臓の糖代謝悪化は、骨の糖化(脆さ)に直結する。 |
| γ-GPT γ-グルタミル トランスペプチダーゼ | グルタチオンなどのγ-グルタミル基 の反応に関わる酵素。胆汁うっ滞や飲酒、脂肪肝などで上昇 | 酸化ストレスの指標。 インスリン抵抗性や飲酒による骨代謝悪化を反映しやすい。 |
| ALP アルカリフォスターゼ | 亜鉛含有酵素 骨粗しょう症や成長期などで高値 | 骨形成の勢いを反映。 高値は骨の壊れすぎを補おうとしている状態。低値は亜鉛不足による骨形成不全。 |
| 25-0HビタミンD 血中ビタミンD濃度 | 体内のビタミンD充足度を示す指標 | カルシウム吸収の要。 欠乏は骨密度低下だけでなく、インスリン分泌も低下させる。 |
| CRP C反応性タンパク | 炎症で反応するタンパク質 | 0.06mg/dLをカットオフ値とし、 これを超える場合は慢性炎症の存在。 アトピーやアレルギー、リウマチなどのリスクの指標 |
| 唾液中ヘモグロビン | 唾液中に混じった血液の成分 | 歯周病の指標。 歯周病菌はインスリン抵抗性を悪化させ、骨吸収を促進する。 |
| 唾液中乳酸脱水素酵素 | 歯肉などの細胞損傷で唾液に出る酵素 | 口腔内の炎症指標。 口腔内の炎症は、骨粗しょう症を悪化させるサイトカインを放出する。 |
| Zn 血中亜鉛濃度 | 血液中の亜鉛濃度 低値は亜鉛不足、皮膚炎など | 骨形成のスイッチ。 骨芽細胞の活性化とインスリンの合成に不可欠なミネラル。 |
| Cu 血中銅濃度 | 血液中の銅濃度 低値はウィルソン病、高値は白血病など | コラーゲンの強化。 骨の鉄筋を束ねる酵素の材料。亜鉛とのバランスが崩れると骨が脆くなる。 |
| Zn/Cu 亜鉛/銅比 | 亜鉛と銅の比。 | 比率の低下は酸化ストレスを増大させ、 骨質劣化や糖尿病リスクが高まる。 亜鉛と銅比が1.1以下では亜鉛不足 の可能性 |
| BS 血糖値 | 血液中のブドウ糖濃度 ※空腹時に測定 | 骨の糖化(サビ)、ミネラル代謝悪化と関連。 高血糖はカルシウム代謝の悪化や糖化を促進し、骨質を悪化させる。 |
| HBA1c ヘモグロビンエーワンシー | 1〜3ヶ月の平均血糖値 | 骨の糖化(サビ)、ミネラル代謝悪化と関連。 高血糖はカルシウム代謝の悪化や糖化を促進し、骨質を悪化させる。 |
| CPR (Cペプチド) | インスリンの分泌量を反映 | 膵臓の余力。 自分のインスリンがどれだけ出ているか。不足も過剰も骨代謝を乱す。 |
| 1,5AG 1,5アンヒドログルシトール | 短期的な血糖値の状態を反映 | 食後高血糖の指標。 血糖スパイクが多いと、骨の老化物質(AGEs)が急増し、骨質の悪化を招く |
| U-Ca 尿カルシウム | 尿中へのカルシウム排泄量を示す 高値は骨吸収促進の可能性 | 骨の流出サイン。 高値は骨からカルシウムが溶け出している、またはビタミンD/K不足の可能性。 |
| TSH 甲状腺刺激ホルモン | 脳の下垂体から分泌され、T4・T3の 合成・分泌を促す刺激ホルモン | 代謝のコントロールの指標。 異常(特に機能亢進)は骨のリモデリングを早めすぎて骨をスカスカにする。 |
| FT4 遊離サイロキシン | 甲状腺から分泌される主要なホルモン(前駆体)。 FT4はFT3に変換され活性を持つ | 代謝のコントロールの指標。 異常(特に機能亢進)は骨のリモデリングを早めすぎて骨をスカスカにする。 |
| FT3 遊離トリヨードサイロキシン | 実際に細胞で働く活性型の甲状腺ホルモン。 TSHとともに甲状腺機能を推定 | 代謝のコントロールの指標。 異常(特に機能亢進)は骨のリモデリングを早めすぎて骨をスカスカにする。 |
| PGⅠ ペプシノーゲンⅠ | 胃酸の分泌機能を示す | 胃酸の分泌機能の指標。 低値ではタンパク質、ミネラルの吸収効率が低下する。胃酸抑制剤の服用で擬高値 |
| PGⅡ ペプシノーゲンⅡ | 胃粘膜の炎症の状態を示す | アルコールやピロリ菌などの影響 で胃粘膜に炎症が発生すると上昇 |
| PGⅠ/PGⅡ比 ワン・ツー比 | PGⅠとPGⅡの比。 低値は胃粘膜の萎縮を示す | アルコールやピロリ菌などの影響 で胃粘膜に萎縮が発生すると低下 |
| HPIGG抗体判定 ピロリ菌抗体 | ピロリ菌抗体の有無 | (+)はピロリ菌感染の疑い。 ピロリ菌の感染は消化能力の低下、インスリン抵抗性のリスク高 |
| OC オステオカルシン | 骨芽細胞の活性状態を示す。 骨形成マーカー | 骨を作る指標。 インスリン感受性を高める働きも持つ。 |
| ucOC 未成熟オステオカルシン | 骨質の健全性を示す 高値は骨折リスク上昇 | ビタミンK不足の指標。 高いとカルシウムが骨に定着できず、血管へ流出している証拠 |
| TRACP-5b | 破骨細胞の活性化状態を示す 骨吸収マーカー | 骨が壊れるスピードを表す。 骨密度低下の予測に用いる。更年期以降に急増しやすい。 |
これら項目の中で、特に「オステオカルシン」「ucOC」「TRACP-5b」「血中ビタミンD濃度」「クレアチニン」「クレアチンキナーゼ」などの数値をチェックすることで、骨粗しょう症や筋肉量低下(タンパク質不足)のリスクを知ることが出来ます。
また、「尿中カルシウム」や「1,5AG」、「Cペプチド」の項目を調べることで、糖尿病性の骨粗しょう症かどうか、尿からどれくらいカルシウムが排泄されているかも知ることが可能です。

一般的に、骨粗しょう症と言えば「骨量・骨密度」の検査を思い浮かべる方が多いと思います。しかし、骨は筋肉で支えられ、筋肉は骨で支えられていることから、分子栄養学では骨量や骨密度以外にも、「骨質」や「筋肉量」なども重要視しています。また、骨質に関連する「貧血」や「糖代謝の悪化」「慢性炎症」や「甲状腺機能」なども同時に見ていく事が特徴です。
そのため、もし貧血が見られた場合や、アトピーやアレルギー、リウマチなどを抱えている場合、糖尿病を抱えている場合などは骨粗しょう症のハイリスクとして、骨に対するアプローチ以外にもこれら疾病によって消耗しやすい栄養素を補給する分子栄養学的アプローチの実践も同時に推奨します。
また、タンパク質がしっかりと消化吸収出来ているかを調べるためにも、ピロリ菌の検査やペプシノーゲンの検査を推奨することもあります。一見すると全く関係ないように思えるかもしれませんが、骨の健康は全身の健康にも関連していることをよく理解して実践することがポイントです。
基本的に、骨の健康や筋肉量などは20代をピークに、年々低下していく一方になります。そのため、数値を改善させることを目標とするのでは無く、数値がなるべく下がらないように努める、適切な範囲を維持するよう努めて下さい。
分子栄養学の実践における骨代謝の目安はおおよそ次のような範囲です。
分子栄養学の実践における骨粗しょう症関連項目値の目安
| 検査項目 | 意味 | 数値の目安 |
|---|---|---|
| OC オステオカルシン | 骨芽細胞の活性状態を示す。 骨形成マーカー | 3〜13 ng/mL |
| ucOC 未成熟オステオカルシン | 骨質の健全性を示す 高値は骨折リスク上昇 | 4.5 ng/mL未満 |
| TRACP-5b | 破骨細胞の活性化状態を示す 骨吸収マーカー | 男性 590 女性420 mU/dL以下 |
| U-Ca 尿カルシウム | 尿中へのカルシウム排泄量を示す 高値は骨吸収促進の可能性 | 10mg/dL以下 |
| 25-OHビタミンD 血中ビタミンD濃度 | 骨吸収・骨形成バランスに関係 低値は骨粗しょう症リスク上昇 | 80〜100ng/mL |
この数値はあくまで目安ですので、この範囲にあればOKという訳ではありません。その人の状態などによって変わりますので、ご自身の最適な状態を知りたい場合は後述するオーソモレキュラー療法の血液検査を受けて下さい。
ちなみに、血液検査ではカルシウム、マグネシウムの血中濃度も測定することが出来ます。これら数値を見ることでカルシウム不足やマグネシウム不足が分かるのでは? と思いますよね。しかし、血液検査で行うカルシウムやマグネシウムの血中濃度をみて、カルシウムやマグネシウムの不足状態は分かりません。
これは、カルシウムやマグネシウムの血中濃度は体内で一定になるよう、厳密にコントロールされているためです。常に血中濃度が一定になるよう保たれているため、口腔摂取したカルシウムやマグネシウムの摂取量は全く反映されません。
もし、血中のカルシウムやマグネシウムの濃度に変動が見られた場合は、腎機能の異常を疑います。これは、主に腎臓がカルシウムやマグネシウムの血中濃度をコントロールしているためです。
骨代謝の異常など骨の健康やカルシウムパラドックスは、糖代謝の悪化や腎機能の異常、鉄代謝の悪化など様々な代謝異常と関連しています。骨密度以外にもその他の代謝関連項目など全身の状態を見ながら実践していってください。
 ナンナン
ナンナンなるほど・・・血液検査のデータで、骨粗しょう症やカルシウムパラドックスの状態や原因が分かるのか💧 ちょっと見たくないかも・・・
 はる かおる
はる かおる血液検査のデータは、人によってはあまり見たくないものかもしれないけど、そこは我慢して自分と向き合うことが大切だよ
カルシウム摂取時は、カルシウムとマグネシウムを「2:1」「1:1」で摂取する事が大事!カルシウム補給における正しい分子栄養学アプローチ
ここからは、カルシウムとマグネシウム補給における正しい分子栄養学的アプローチのご紹介です。ここでは、カルシウムパラドックス予に対する基本的な考え方やアプローチの仕方をご紹介します。
まず、カルシウムパラドックスの発生には「骨のリモデリング」の乱れ、「ミネラル代謝など生体恒常性の乱れ」が関わっており、この原因にはカルシウム不足に限らず、タンパク質を始めとした全体的な栄養不足が関係しています。
そのため、カルシウムパラドックスの予防、改善にはタンパク質を始めとした全体的な栄養補給と、運動によって骨のリモデリングをサポートしていくことが鍵となります。
骨のリモデリングの肝となる骨密度・骨質の改善には、運動・筋力アップが不可欠です。運動・筋力アップには栄養が必要で、そのためにサプリメントを摂取するという考え方が大切です。
分子栄養学的アプローチによって直接、カルシウムパラドックスを防止したり、骨を強化するわけではありませんので、ご注意ください。今回は、分子栄養学的アプローチで用いる栄養素の種類が多いので、重要な一部を解説します。
骨質の構成成分、筋肉の材料に欠かせないタンパク質をしっかり摂取する
カルシウムパラドックスを改善するためには、骨代謝を改善することが第一です。この骨はカルシウム以外にもタンパク質で出来たコラーゲンから作られていますので、積極的にタンパク質を摂取するようにして下さい。
タンパク質は肉や魚などの食べ物からでも摂取することが出来ますが、それだけでは摂取量が足りない場合があります。
また、ピロリ菌の感染や消耗性疾患など、人によってはタンパク質が上手く消化吸収出来なかったり、必要量が多かったりする場合があります。
人によって適切な補給方法や摂取量が異なりますので、オーソモレキュラー療法の血液検査を受けてご自身に合った方法でタンパク質を摂取していきましょう。
例えば、タンパク質摂取量の1つの目安として、自身の体重(kg)分×1〜1.5gを摂取するというものがあります。体重が40kgの人なら、およそ40g〜60gが一日のタンパク質量摂取目安です。

私達が食事で食べる肉や魚には、生の状態で100gあたり大体20g程度のタンパク質が含まれていると言われています。調理方法などによっても変わりますが、普通に調理して食べると大体10〜15g程度は摂取することが可能です。
もし、体重40kgの人が40gのタンパク質を摂取したい場合、一日あたり250g〜400gの肉を食べる必要があります。ただ、元から食べる量が少ない方にとっては、この量の肉を毎日食べ続けるのはなかなか難しいですよね。
そこで是非とも取り入れたいのが「プロテイン」です。プロテインは「筋トレをしている人が飲むもの」というイメージがありますが、筋トレをしていない人でも積極的に摂取したいサプリメントです。
プロテインなら、毎日大量の肉を食べなくても、手軽にタンパク質を補給することが出来ます。ものにもよりますが、10gのプロテインパウダーからは7g〜8g程度のタンパク質を摂取することが可能です。
このプロテインを上手く取り入れて、まずはしっかりとタンパク質を補給してみてください。プロテインには「ホエイプロテイン」や「大豆プロテイン」など様々な種類がありますが、筋肉量が低い方は消化吸収しやすくBCAAというアミノ酸が豊富な「ホエイプロテイン」がオススメです。

なるべく質の良いホエイプロテインを、一日に最低でも20g〜30gは摂取するようにしてみて下さい。
コラーゲン合成に必要な、ビタミンB群、ビタミンC、ヘム鉄、亜鉛を摂取する
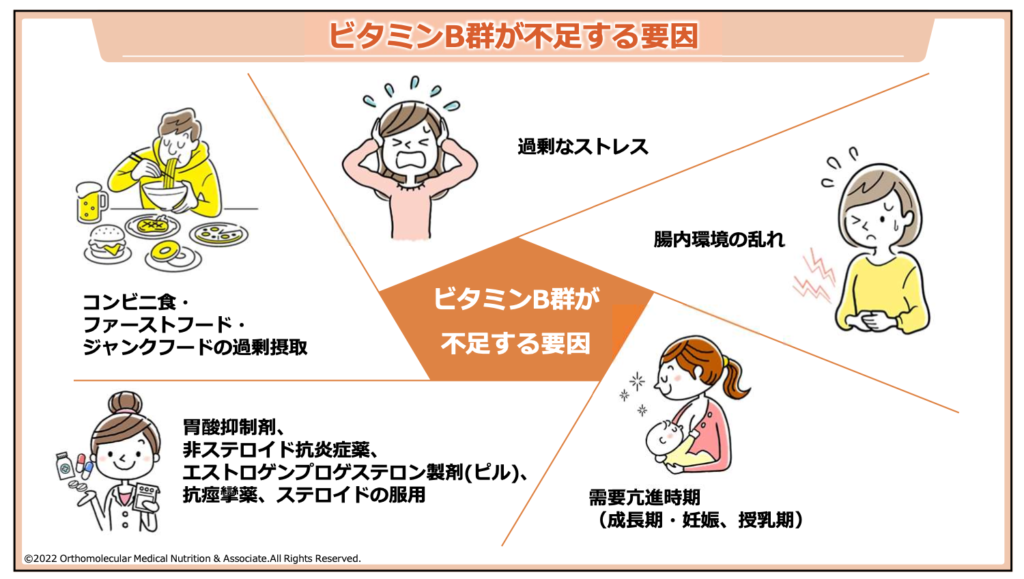
カルシウムパラドックス、骨粗しょう症対策において、タンパク質などと一緒に必ず摂りたい栄養素が、ビタミンB群です。私達が摂ったタンパク質や糖質、脂質は、肝臓で代謝されることで初めて利用することが出来ます。この代謝を正常に行うためには「ビタミンB群」が必要なため、ビタミンB群は特に重要な栄養素です。
もし、このビタミンB群が不足してしまうと、タンパク質や糖質、脂質を利用しづらくなり、筋肉量が低下したり骨質が悪くなったりしてしまいます。
特に、ファーストフードや揚げ物などカロリーの多い食事にはビタミンB群が殆ど含まれていないため、食生活が乱れている状態では不足しやすくなるので注意が必要です。また、甲状腺機能亢進症では代謝の亢進からエネルギー代謝も亢進します。このエネルギー代謝の亢進をサポートするためにも、積極的にビタミンB群は摂取するようにして下さい。
このビタミンBには、ビタミンB1、ビタミンB2、ナイアシン、ビタミンB6、ビタミンB12、パントテン酸、葉酸、ビオチンの8種類があり、これらを総称して「ビタミンB群」と言います。
これらビタミンB群はお互いが助け合って働いているため、ビタミンBを摂取する際はビタミンB群(コンプレックス)として摂取するのがオススメです。
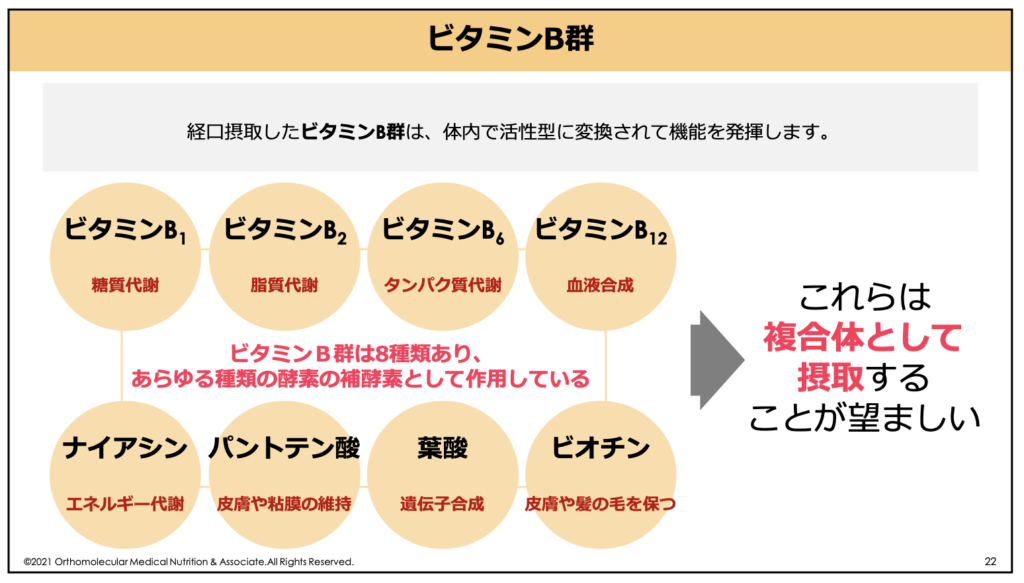
これらはタンパク質や脂質、糖質を体内で利用するために欠かせない栄養素であったり、造血や骨代謝にも関わったりしています。骨粗しょう症にも深く変わっている栄養素ですので、これらも一緒に摂るようにしましょう。
加えて、コラーゲン合成にはビタミンC、亜鉛、ヘム鉄も必要になります。これらも、十分に摂取するようにして下さい。
例えば、鉄は補酵素としてコラーゲン合成にも重要な役割を果たしています。コラーゲンとは、皮膚、骨、軟骨、腱など、体全体の結合組織を構成する主要なタンパク質のことです。コラーゲンは、体の構造を維持し、弾力性や柔軟性を与える役割を担っています。

コラーゲンにはアミノ酸配列の違いや分子形態の違いによってⅠ型、Ⅱ型、Ⅳ型と異なる型のコラーゲン分子が存在しています。そのうち体内で最も多くを占めるのはⅠ型コラーゲンで、主に皮膚の真皮や骨、靱帯、骨、腱などの主要成分になっています。私達が「コラーゲン」と聞くと真っ先に思い浮かべるのがこちらです。
一方のⅡ型コラーゲンは主に関節軟骨の主成分で、Ⅳ型コラーゲンは皮膚や腎臓、消化管などの基底膜を構成する主要成分です。どのコラーゲンも、三本のタンパク質を束ねてらせん構造にした「コラーゲン三重らせん構造」によって構成されています。
このコラーゲン三重らせん構造を構成するためには、補酵素として「ビタミンC」と「ヘム鉄」が関わっています。また、コラーゲン三重らせん構造を維持するためには「亜鉛」も必要です。
鉄不足の状態では、コラーゲンの三重らせん構造を構成する際に重要な働きをする酵素の働きが低下し、コラーゲン合成が阻害されます。その結果、皮膚の弾力性の低下、関節痛、骨粗鬆症などの症状が現れることがあります。
このような鉄不足によってもカルシウムパラドックス、骨粗しょう症を引き起こす原因となりますので、これら栄養素も必ずセットで摂取するようにして下さい。どの栄養素がどのくらい必要かは人によって異なりますので、後述するオーソモレキュラー療法を受けて頂くのがオススメです。
骨量や骨密度に関わるカルシウムやマグネシウムビタミンDをセットで摂取する
続いて、カルシウムやマグネシウム、ビタミンDを必ずセットで摂取し、より積極的な摂取を行う重要性についてです。
まず、マグネシウム不足の場合やマグネシウムの需要が高いとき、カルシウム不足の場合やカルシウムの需要が高いときには、カルシウムとマグネシウムをセットで摂ることが分子栄養学の基本になります。「特定のミネラルが不足しているなら特定のミネラルだけを補給すれば良いのでは?」と思うかも知れませんが、特定のミネラルだけを摂取してもあまり意味はありません。カルシウムはマグネシウムとセットで働きますので、カルシウムを補給する場合はマグネシウムも同時に摂取するようにしましょう。
カルシウムやマグネシウム、ビタミンD等は小魚や牛乳、キノコなどに含まれていますが、実は食事から十分な量を摂取するのは非常に難しい栄養素です。
例えば、男性の30代〜70代にかけては推奨量が一日あたり750mgなのに対し、およそ450mg〜600mgしか摂取出来ていないといわれています。女性の場合では、10代〜70代にかけて推奨量が一日あたり650mgなのに対し、およそ400mg〜550mg程度の摂取量となっています。

この理由としては、推奨量を満たすには食事からの摂取だけでは難しいと言われているためです。カルシウムは、牛乳などの乳製品や、小魚など魚の骨に多く含まれていますが、これらは意識的に多く摂る必要があるほか、カルシウムは加工食品などに含まれるリン酸や胃酸分泌抑制剤などの服薬、高脂肪の食事によっても吸収が阻害されてしまいます。
カルシウムの吸収を阻害してしまうもの
- H2ブロッカー、ステロイドなどの服薬
- 高リン酸の食事
- 高食物繊維の食事
- 高脂肪な食事
- ストレス
このカルシウムの消耗度合いは人によって異なり、ストレスを抱えている方や閉経後の女性、成長期のお子さんや高齢者の方、糖尿病など疾病を抱えている方は特にカルシウムが不足しやすくなっていることも理由です。
また、マグネシウムの摂取量に関しては、男性の30代〜50代にかけては推奨量が一日あたり370mgなのに対し、およそ250mg〜300mgしか摂取出来ていません。女性の場合では、30代〜50代にかけて推奨量が一日あたり290mgなのに対し、およそ200mg〜250mg程度の摂取量となっています。

この理由としては、推奨量を満たすには食事からの摂取だけでは難しいと言われているためです。マグネシウムはアオサやワカメ、ひじきなどに多く含まれていますが、これらは意識的に多く摂る必要があるほか、マグネシウムは加工食品などに含まれるリン酸によっても吸収が阻害されてしまいます。
マグネシウムの吸収を阻害してしまうもの
- 過剰なカルシウム
- 過剰な亜鉛
- 高リン酸の食事(加工食品の摂りすぎ)
このマグネシウムの消耗度合いは人によって異なり、ストレスを抱えている方やスポーツをする方、成長期のお子さんや高齢者の方、糖尿病など疾病を抱えている方は特にマグネシウムが不足しやすくなっていることも理由です。
そのため、食事だけでカルシウムやマグネシウム、ビタミンD等を十分摂取するのは非常に難しくなっています。食事だけで摂取しようとせず、サプリメントも積極的に活用するようにしましょう。
骨粗しょう症対策などにおいてカルシウム・マグネシウムを摂取する際は、必ずカルシウムとマグネシウムをセットで摂ることが分子栄養学の基本になります。「カルシウムが不足しているならカルシウムだけを補給すれば良いのでは?」と思うかも知れませんが、カルシウムだけを摂取してもあまり意味はありません。カルシウムはマグネシウムとセットで働きますので、カルシウムを補給する場合はマグネシウムも同時に摂取するようにして下さい。
カルシウムとマグネシウムを摂取する際は、カルシウムとマグネシウムの摂取バランスが重要になります。最適な比率は人にもよりますが、食事からのカルシウム・マグネシウムの摂取量不足やストレスによる排泄量の増加、骨粗しょう症による需要の増加などを加味すると、カルシウム:マグネシウムを1:1のバランスで摂取することが理想です。


具体的な摂取目安としては、カルシウム600mg〜、マグネシウム600mg〜が一日あたりの推奨量になります。2回〜3回に分けて摂取しましょう。
ただ、人によってはカルシウム:マグネシウムを1:1のバランスで摂取するとマグネシウムによってお腹が緩くなってしまう場合があります。また、骨粗しょう症の方ではよりカルシウムの需要が高い方もいます。そのような場合は、カルシウム:マグネシウムの摂取は2:1で摂取するのもオススメです。
| 1:1での摂取比率を推奨する方 | 2:1での摂取比率を推奨する方 |
|---|---|
| マグネシウムの摂取量が不足している方 ストレスが多い方 糖尿病の方 脂質異常症の方 スポーツをしている方 | 成長期のお子さん 妊産婦の方 骨粗しょう症の方 1:1の摂取比率ではお腹が緩くなってしまう方 |
特に、骨粗しょう症と診断された場合にはカルシウム製剤を出されることが一般的ですが、カルシウムのみを補給してもマグネシウムが無ければ骨を作る事は出来ません。カルシウムとマグネシウムはセットで働いて骨を作っているので、カルシウムとマグネシウムはセットで摂取することが大切です。

また、カルシウムとマグネシウムは吸収しにくいミネラルのため、カルシウムとマグネシウムをきちんと吸収するためにもビタミンDを同時に摂取するようにしましょう。ビタミンDは骨を強くするなどカルシウムとマグネシウムを利用するために必要な栄養素です。
カルシウムはマグネシウムとビタミンDによって調節され、一定の機能が保たれるようになっています。そして、このビタミンDは腎臓で活性化されて利用されていますが、この活性化に必要な酵素にはマグネシウムが必要になります。そのため、マグネシウムを利用するためには十分な量のビタミンDの摂取が必要です。

例えば、ビタミンDは日光を浴びて紫外線に当たった皮膚で作られるほか、食事からも摂取することが出来ます。ビタミンDにはいくつか種類があり、キノコ類に多く含まれるものが植物性の「ビタミンD2(エルゴカルシフェロール)」で、魚や卵、乳類に含まれる動物性のものが「ビタミンD3(コレカルシフェロール)」です。ビタミンD2とビタミンD3は構造の一部が異なる同族体で、どちらも体内での生理活性作用は同じとされています。
この2つのうち、人体で大半を占めているのは「ビタミンD3」の方です。これは、皮膚に日光が当たることによってビタミンD3が作られるためです。皮膚に日光が当たって作られたビタミンDは「プロビタミンD3」と言って、コレステロールを材料に作られています。

これらビタミンD2やビタミンD3は、血液中で運ぶためにタンパク質で出来たトラックと結合し、肝臓まで運ばれます。そこで、25-OHビタミンD3に変換され、更に必要に応じて腎臓で活性型のビタミンD3(1α,25-OHビタミンD3)に変えられて利用されています。
この肝臓や腎臓でビタミンD3を利用出来る形に変換するためには、酵素の働きが必要になります。この酵素の働きに必要なものがマグネシウムです。もし、マグネシウムの摂取量が不足していた場合は、ビタミンDが活性化できずに、不活性のまま体内に留まることが分かっています。

このビタミンDが不活性のまま活性化できずにいると、カルシウムやマグネシウムが利用出来なくなり、カルシウムやマグネシウムが不足したり骨粗しょう症のリスクが高まります。そのため、カルシウムとマグネシウムを摂取する場合は、必ずビタミンDも摂取するようにしましょう。
ビタミンDの摂取目安としては、ビタミンDの血中濃度が40ng/mL以下の方には1日あたり8,000IU以上、40ng/ml以上の方は4,000IU以上を目安に摂取することをオススメしています。

また、理想的な血中ビタミンD濃度としては、男女ともに80〜100ng/mLが推奨値となっています。この数値を目安に、ビタミンDの摂取量を調節してみて下さい。

ucOCの血中濃度が高かった方は、ビタミンKの積極的な摂取がオススメ
この他、骨粗しょう症の方で「ucOC(低カルボキシル化オステオカルシン)」が高い方は、「ビタミンK」の摂取も重要です。ucOCとは未成熟のオステオカルシンのことで、オステオカルシンとは骨芽細胞が産生する骨の形成に重要な役割を果たすタンパク質のことです。
未成熟のオステオカルシンであるucOCが高い場合は、骨の石灰化が進んでいないため、骨密度が高くても転倒などにより簡単に骨折してしまうリスクが高まります。
通常はオステオカルシンの働きによって骨形成が行われていますが、ビタミンKが不足するとオステオカルシンの低カルボキシル化(未成熟化)が進んで未成熟のオステオカルシン(ucOC)が作られます。このucOCは骨に蓄積せず血中に分泌されるため、血清のucOC濃度が高い場合はビタミンK不足の状態と判断することが出来ます。

このことから、ucOCの値が高かった方はビタミンKも同時に摂取するようにしましょう。ビタミンKには種類がありますが、MK-7の摂取を基本として一日あたりの摂取目安としては150㎍〜が推奨です。

併せて、骨を作るために必要なその他の栄養素も摂取するようにしましょう。骨の構造でも解説した通り、骨は鉄筋コンクリートのような構造になっていて、コラーゲン繊維が鉄筋の役割をし、そのコラーゲンを覆う「ハイドロキシアパタイト」という骨の成分がコンクリートの役割をしています。
このハイドロキシアパタイトを作るためには、カルシウムやマグネシウムの他にも、ケイ素やビタミンK、ビタミンDも必要です。また、鉄筋となるコラーゲン繊維を作るためには材料となるタンパク質やビタミンC、ヘム鉄や亜鉛、ビタミンB群も必要になります。

また、繰り返しになりますがマグネシウムを利用するためにはビタミンDが必要で、このビタミンDを運んだり活性化して利用するためにはマグネシウムの他にタンパク質やビタミンB群も必要になります。このことから、単にマグネシウムやカルシウム、ビタミンDだけを摂れば良いというわけでは無く、タンパク質やビタミンB群などその他の栄養素も組み合わせて摂取するようにして下さい。これら分子栄養学的アプローチをまとめると次のようになります。
カルシウムパラドックス対策に行いたい基本的な分子栄養学的アプローチ例(1日あたり)
- タンパク質(プロテインまたはアミノ酸) 20g〜40g 消化能力・需要に応じて調節
- 消化酵素 必要に応じて
- ビタミンB群 VB1レベルで100mg〜
- ビタミンC 3,000mg〜
- ケイ素
- カルシウム 600mg〜
- マグネシウム 300mg〜600mg
- ビタミンK 150㎍ (必要に応じて摂取)
- ビタミンD 4,000IU〜8,000IU
- ビタミンA 10,000IU〜(マルチカロテノイド含む)
- ヘム鉄 15mg〜45mg
- 亜鉛 15〜60mg
これら栄養素の摂取に加えて、食事の見直しや生活習慣の見直しなども同時に行いましょう。特に骨は十分な刺激が与えられないと弱くなるため、運動する習慣を身につけることが大切です。運動には精神的なストレスを軽減したり自律神経を整える効果もあり、ストレス対策にもなります。
この他、喫煙や過度な飲酒も骨密度の低下やカルシウム、マグネシウム不足に繋がりますので控えるようにしましょう。タバコは性ホルモンであるエストロゲンの作用を抑制するため、骨を壊す破骨細胞の働きが活発になるリスクがあります。また、アルコールの多飲も骨を作る骨芽細胞の働きが抑えられ、骨の形成が不十分になります。
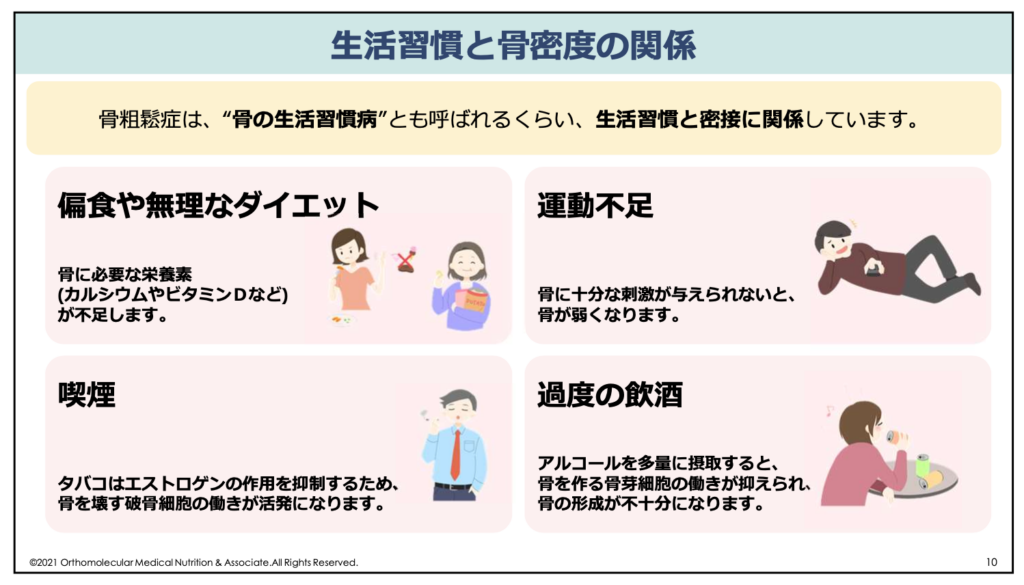
エストロゲンは性ホルモンの一種で、女性らしさを維持し、骨量を維持したりコレステロール値などを整えて動脈硬化を予防したりと様々な働きがあるホルモンです。女性の場合は閉経後にエストロゲンの分泌が急激に減少するため、エストロゲンの保護作用が無くなって骨粗しょう症や糖尿病になりやすくなります。
将来にわたって健康な骨を維持することが、カルシウムパラドックスを予防する鍵です。そのためにも、無理なダイエットや偏食、喫煙や過度な飲酒は避け、バランスの良い食事と運動する習慣を取り入れるようにして下さい。
 ナンナン
ナンナンなるほど、カルシウムパラドックスは全体的な栄養不足・生活習慣で引き起こされるって事なんだね❗
 はる かおる
はる かおるそうそう、カルシウムパラドックスは、カルシウムの不足に限らず、全体的な栄養不足、運動不足など生活習慣が関わっているよ。
カルシウムパラドックスの予防には、骨代謝を正常化していく事が改善に繋がるんだ。カルシウムが不足しているからと言って、カルシウムだけ足そうとするのは間違いだから気をつけてね
カルシウム・マグネシウムは万能薬にあらず。栄養状態の改善には必ずオーソモレキュラー療法を受けましょう
カルシウム・マグネシウムの不足は摂取不足以外にも様々な原因が関係しており、糖尿病や消化器系疾患、運動やストレスなど様々な原因が関係しています。また、この他にも骨粗しょう症など様々な疾病や栄養不足が関係していて、人によって複数の原因が複雑に絡み合っていることも多くあります。
そのため、カルシウムパラドックスの予防には、単にカルシウムやマグネシウム、ビタミンDを補給するのでは無く、これら原因となる要因を検査で洗い出し、その人に合ったアプローチを行っていく事が何よりも重要です。その為には、栄養状態や疾病の状態を知ることが出来る「オーソモレキュラー療法」の血液検査を受けてみましょう。
オーソモレキュラー療法では、69項目にも及ぶ血液検査項目に加え、消化吸収能の状態やピロリ菌感染の有無、甲状腺の検査、副腎疲労や短鎖脂肪酸検査、リーキーガット症候群検査などを必要に応じて組み合わせて行う事が出来ます。
複数の検査を組み合わせることによってより詳しく状態を知ることができ、あなたの栄養不足の根本原因がどこから来ているのかが分かります。また、検査結果はレポートにまとめられ、どんな栄養素をどれくらい摂ったら良いかの詳しいアドバイスも受けられます。




このような情報を元に、あなたに合わせたアプローチを行っていきましょう。
カルシウムやマグネシウムには様々な働きがありますが、あくまで「補酵素」であり、万能薬ではありません。カルシウムやマグネシウムを利用するためには、タンパク質やビタミンB群など様々な栄養が必要です。このタンパク質の消化能力や栄養の需要は人それぞれ異なりますので、ご自身に必要なアプローチについては、是非オーソモレキュラー療法の検査を受けてみて下さい。
オーソモレキュラー療法の詳細については、下記ページからご覧頂けます。
また、検査をご希望の方は、上記リンクか記事最後尾のプロフィールに記載されている「オーソモレキュラー療法申し込みページ」からご相談下さい。検査に必要な手続きなどをご案内致します。
分子栄養学の実践は必ず分子栄養学実践専用サプリメントをご使用下さい!
オーソモレキュラー療法では、血液検査や各種検査の結果に応じて分子栄養学実践専用に設計されたサプリメントで栄養アプローチをしていきます。
分子栄養学実践専用サプリメントとは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。また、原材料には天然由来の生体内物質が使用されていたり、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
そのため、分子栄養学実践専用サプリメントは、市販されているサプリメントや海外サプリメントと比べて非常に高価となっています。
しかし中には、「市販されているサプリメントや海外サプリメントを利用して実践したい」と思っている方も多いかもしれません。市販されているサプリメントや海外サプリメントは、分子栄養学実践専用サプリメントと比べて非常に安価です。
ですが、市販されているサプリメント海外サプリメントなどで販売されているサプリメントで分子栄養学を実践をするのはオススメしません。
市販されているサプリメントや海外サプリメントでは、そもそも消化吸収能が低下した方や病態を抱えた方が摂取するようには設計されておらず、胃や腸でも全く溶けない粗悪品も流通しています。

また、原材料に人工的に加工されたものや合成されたもの、天然界には存在しない化学構造のものなどが使われていることもあり、これらを大量に摂取することはむしろ生体内の分子を乱してしまうことにも繋がります。
加えて、栄養素が酸化・劣化して効力を失っているものや、そもそも有効成分自体が殆ど含まれていないものなどもあります。このことから、市販されているサプリメントや海外サプリメントを使って分子栄養学を実践することはオススメしていません。
分子栄養学を実践する際は、このようなサプリメントの善し悪しを学ぶことも非常に重要です。分子栄養学実践専用サプリメントと海外サプリメントなど一般的なサプリメントの違いについては、下記の記事を参考にして下さい。

そして、分子栄養学・オーソモレキュラー療法を実践する際は必ず「分子栄養学実践専用サプリメント」を使用しましょう。
サプリメントは、きちんと消化吸収・利用されて初めて意味があります。分子栄養学実践専用サプリメントでは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。
また、分子栄養学では一般的な量よりも遙かに多くの栄養素を摂取します。この時、栄養素同士が反応して効力を失ってしまったら意味がありません。分子栄養学実践専用サプリメントでは、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
このことから、分子栄養学を実践する際は、必ず分子栄養学実践専用サプリメントを用いるようにして下さい。
 ナンナン
ナンナンサプリメントは何を選んでもいいわけじゃないのか❗
 はる かおる
はる かおるそうだよ、サプリメントは同じように見えてもその中身や設計や全く異なっているんだ。質の悪いサプリメントを使うと逆効果になるから、分子栄養学を実践する際は必ず分子栄養学実践専用に作られた作られたサプリメントでしっかりアプローチしてね
カルシウムの過剰摂取が原因? ゼロから分かるカルシウムパラドックスの基本と危険性まとめ

以上が、ゼロから分かるカルシウムパラドックスの基本と危険性、正しい分子栄養学アプローチについてでした。
ネット上の一部情報では、カルシウムの摂り過ぎによってカルシウムパラドックスが起こると書かれていることがありますが、これは誤りです。実際にはカルシウムの不足によってカルシウムパラドックスが引き起こされます。
このカルシウムの不足は、単に摂取が不足しているだけで無く、カルシウム単品やマグネシウム単品など、ミネラルを単品で摂取していても引き起こされます。
このことから、カルシウムパラドックスの発生には「骨のリモデリング」の乱れ、「ミネラル代謝など生体恒常性の乱れ」が関わっており、この原因にはカルシウム不足に限らず、タンパク質を始めとした全体的な栄養不足が原因です。
そのため、カルシウムパラドックスの予防、改善にはタンパク質を始めとした全体的な栄養補給と、運動によって骨のリモデリングをサポートしていくことが鍵となります。
また、カルシウムパラドックスは骨粗しょう症とも密接に関係しており、骨粗しょう症は生活習慣病と密接に関係しているとされ、改善させるためには食事や運動など生活習慣の改善も欠かせません。骨の高度は「骨質」と「骨密度」で決まり、骨質を左右するコラーゲンはタンパク質で出来ていることから、タンパク質はしっかり摂取していただくのがオススメです。
分子栄養学やオーソモレキュラー療法というと単にサプリメントを飲むだけの療法だと思われがちですが、サプリメントの摂取だけで病気を治す療法ではありません。食生活や栄養状態の改善、運動習慣などを行う事によって、身体の機能を根本から整えていくための療法です。
今回の記事でご紹介した分子栄養学的アプローチは、あくまで目安ですので、ご自身にあった分子栄養学的アプローチについてはオーソモレキュラー療法を受けて下さい。
オーソモレキュラー療法の申し込み方法については、オーソモレキュラー療法・無料栄養相談申し込みページ で詳しくご案内しております。ご興味ある方は是非こちらもご覧下さい。


























コメント