低血糖症は分子栄養学を実践すれば良くなる? 低血糖症の原因と低血糖症に対する分子栄養学的アプローチを解説

食事をする度に血糖値が急上昇、急降下してしまう機能性低血糖症と、食べても血糖値を上げることが出来ない無反応性低血糖症。これら低血糖症は、近年新たな病気として注目されるようになってきました。
低血糖症の発症原因には、糖質の摂りすぎが原因の1つと言われ、糖質制限食を行ったり食事制限を推奨するような情報も増えてきています。また、乱高下する血糖値の波を抑えるためにハチミツをこまめに舐める「ハチミツ療法」など、様々な手法も出回っています。
しかし、これらは本当に低血糖症の改善に繋がるのでしょうか? 人の身体には、元々糖質などの栄養素や血糖値を上手く利用したりコントロールしたりする機能が備わっています。低血糖症は、この機能が正常に働けなくなってしまったことが一番の問題です。この機能を元に戻さない限り、いくら糖質の摂取量をコントロールしてもあまり意味がありません。
では、この血糖値を正常にコントロール出来なくなってしまう原因や対処法は一体どのようなものがあるのでしょうか? 今回は、低血糖症の原因と、その分子栄養学的アプローチをご紹介します。
低血糖症の種類と原因。低血糖症は何故起こる?
 ナンナン
ナンナンあぁ〜…、ふらふらする〜…
 はる かおる
はる かおるどうしたの?
 ナンナン
ナンナン低血糖症の対策をしているのにちっとも良くならないんだ
 はる かおる
はる かおる低血糖症の対策❓
 ナンナン
ナンナンうん、血糖値を計るセンサーを装着して、血糖値が乱高下しないようにネットに書かれてたオススメの食事を実践しているんだ。ふぅ…甘い物摂ったら落ち着いたよ。
 はる かおる
はる かおる落ち着いたみたいだね。でも、その様子だと全然良くなってなさそうだけど・・・
 ナンナン
ナンナン実はそうなんだ…💧
お金かけて一生懸命治療を受けているのに全然良くなっていかないんだよね💧
 はる かおる
はる かおるうーん、もしかするとそこにかかれていた内容はナンナンに合っていないのかもしれないね。低血糖症には色々な原因があるから、自己流で食事制限やコントロールをするとむしろ低血糖症が酷くなる場合があるよ。
 ナンナン
ナンナンなっ、なんですとっ❗❓
食事を変えれば低血糖症って良くなるんじゃ無いの❓❓
 はる かおる
はる かおるいやいや、そんな単純じゃ無いよ。確かに食生活が問題になっている人も居ると思うけど、それだけじゃ無いんだ。低血糖症の原因はいろいろな疾病が関係している事があって、人によってその原因も対処法も違うんだよ。だから、ちゃんと検査を受けて自分に合ったアプローチを行う必要があるね。このあたり、もうちょっと詳しく教えてあげるよ。
まず、低血糖症とはどのような病気なのでしょうか? 低血糖症とは、血糖値が正常範囲以下にまで下がってしまった状態の事です。通常、血糖値は80〜100前後に保たれていますが、何らかの原因で血糖値が80〜70以下を下回っている状態が続いていると、低血糖症と判断することが出来ます。
低血糖状態になると、冷や汗や動機、意識障害や痙攣、手足の震えなどの症状が現れることもあり、最悪の場合は死に至る恐れもあります。他にも、「食べた後や夕方になると猛烈な眠気が襲ってくる」というのも低血糖の典型的な症状の1つです。
それ以外にも耐えられないほど甘い物の欲求が強くなったり、気分が落ち込んだり不安感に襲われるなど、その症状は多岐にわたります。

低血糖症の主な症状
- 全身の倦怠感、疲れやすい
- 集中力が無い
- 眠気が強く、朝起きられない
- 寒がり、低体温
- 動悸がする
- めまいがする
- 冷や汗をかく
- 不眠
- イライラする
- 頭痛
- 神経過敏
- 不安、恐怖感が強くなる
- 太りやすくなった
現状、そんな低血糖症に対してはどのような対策や治療が行われているのでしょうか?
一般的には、血糖値が下がりすぎてしまった際に「砂糖水」や「飴」「チョコレート」などの甘い物を補給する方法が用いられています。これは、甘い物や砂糖には「ブドウ糖」や「果糖」が含まれており、甘い物を補給することによって速やかに血中のブドウ糖濃度を上げることが出来るためです。
そのため、低血糖の治療や対策としては「症状を感じたらすぐに甘い物を補給する」ことが一般的です。病院に行っても低血糖症に対する治療方法は「ブドウ糖」を補給して下さいと言われるだけで、特にそれ以上のアドバイスや治療はありません。
ですが、これではいつまで経っても低血糖症を改善させることは出来ませんよね。なぜなら、低血糖に陥ってからブドウ糖を補給することは、一時的に血糖値を上げるだけの対処療法であって根本的な解決法にはならないからです。
人体には「生体恒常性」と言って、本来は血糖値を正常範囲に保つ能力が備わっています。その機能が備わっているにも関わらず、うまく血糖値を正常範囲にコントロールできないことが最大の問題です。
では、なぜ上手く血糖値を正常範囲に保つことが出来なくなってしまったのでしょうか? 実は、これには必ず理由があります。あまり知られていませんが、血糖値を正常に維持するためには、肝臓やすい臓、副腎やインスリンなど様々な働きが関わっています。それら働きが何らかの原因によって機能が低下してしまうと、低血糖症が発症してしまう原因になってしまうのです。
例えば、次の疾病には低血糖症と関連があるとされています。
低血糖症との関連が考えられる疾病
- 糖尿病(治療薬による低血糖は除く)
- 貧血
- 副腎疲労・慢性疲労症候群
- 副腎不全
- 脂肪肝など肝機能障害
- 甲状腺機能障害
- ピロリ菌感染、胃腸障害
- SIBO
- リーキーガット症候群
- 腸カンジダ症
- 口腔内環境の悪化
- 更年期障害、自律神経失調症
- 肥満、痩せすぎ
これら疾病は、糖の消化吸収や糖代謝、血糖の正常な維持に必要な臓器機能の低下を引き起こします。そのため、これらの疾病を抱えている方は低血糖症を発症する可能性が高くなります。
もしかするとあなたの状態にも心当たりありませんか? もし当てはまる疾病を抱えている方は、これら疾病を改善させることが出来れば低血糖症も改善出来る可能性が高いです。
また、上記疾病に心当たりが無い方も、もしかすると検査を受ければ何らかの疾病を抱えているかも知れません。検査によって疾病が無いかどうかを調べ、何故低血糖が起きてしまうかの理由をきちんと解決することができれば、低血糖症を根本から改善させることが可能になりますよ。
 ナンナン
ナンナンなるほど、低血糖症は上手く血糖値をコントロール出来なくなった状態なんだね💧
 はる かおる
はる かおるそうなんだ、血糖が上手くコントロールできなくなる原因は
様々な原因があるんだよ。その原因を特定して改善出来れば、低血糖症も改善出来るかも知れないね。
低血糖症は分子栄養学の実践で改善出来るのか?
では、そんな低血糖症に対して、分子栄養学を実践すれば改善させることはできるのでしょうか?
分子栄養学(ぶんしえいようがく)とは、食物から摂取した栄養素や食品成分が、体内でどのように働くかを分子レベルで解明する学問のことです。

分子栄養学は、人によって分子整合栄養医学(ぶんしせいごうえいよういがく)やオーソモレキュラー療法、オーソモレキュラーニュートリション、栄養療法などと呼ばれることもありますが、基本的にどれも同じものを指しています。
これら言葉の利用傾向としては、基礎理論である座学に対して分子栄養学や分子整合栄養医学などと呼ぶことが多く、対してクリニック等で提供している分子栄養学を元にしたサービスに対しては、オーソモレキュラー療法や栄養療法と呼ばれる傾向にある印象です。
このサイトでも、わかりやすく解説するために分子栄養学の基礎理論を解説する場面においては「分子栄養学」とし、クリニックで提供されている分子栄養学を元にしたサービスを解説する場面においては「オーソモレキュラー療法」という表現を用いています。
この分子栄養学は、サプリメントや食事で病気を治す療法と思われてしまうことが多いですが、実際にはそうではありません。分子栄養学は、基本的にオーソモレキュラー療法に対応するクリニックで専用の採血を行い、その結果を基に適切な治療やサプリメントを用いて栄養補給を行っていく療法です。
例えば、ケンビックスで行われているオーソモレキュラー療法の血液検査(基本スクリーニング検査)では、血液、唾液、尿を含めた全69項目もの項目を検査することで、全身の状態や栄養状態を把握することが出来るようになっています。
更に、オプション検査として糖尿病や骨粗しょう症、ピロリ菌感染症やSIBO・リーキーガット症候群、DHEAs、酸化LDL検査など様々なオプションを加えることで、更に詳細に身体の状態や栄養状態を把握することが可能です。

これらの結果は、分子栄養学に精通した専門医が一人一人のデータを解析し、レポートにまとめられます。メディカルレポートでは、血液検査結果についての解説を主に行い、栄養レポートでは個別に最適な栄養アプローチのアドバイスが記されています。
このようなレポートを参考に、専用の分子栄養学実践専用サプリメントで栄養補給を行っていくのがオーソモレキュラー療法(分子栄養学)です。

例えば、低血糖症を引き起こす1つの原因として挙げられるものに「貧血」があります。貧血にはさまざまな種類がありますが、その中でも特に注意したいのが「鉄欠乏性貧血」です。
鉄欠乏性貧血とは、その名の通り鉄の摂取量が少ない場合や不足している場合に起こる貧血のことで、全体の貧血原因の約7割を占めていると言われています。1
この鉄欠乏性貧血は特に女性と子供に多く、理由としては女性の場合は毎月の月経によって定期的に出血し、血液と共に鉄分が失われてしまうためです。加えて、妊娠出産によって鉄の需要と消費が多くなるのも女性に貧血が多い理由です。他にも、子宮筋腫、過多月経など何かしらの疾病や病気、怪我によって出血量が多くなった場合も鉄欠乏性貧血となります。

また、ダイエットや健康志向などによる鉄分の摂取不足に加え、現代の食生活で摂取量が多くなったコーヒーや紅茶、レトルトやインスタント食品の摂りすぎも関係しています。 これらは「タンニン」や「リン酸」などが多く含まれており、これらの成分は鉄分の吸収を阻害してしまいます。そのため、余計に鉄欠乏性貧血に陥りやすくなってしまっているのです。
鉄欠乏性貧血に陥る原因(婦人科疾患など疾病を除く)
- 肉類の摂取量低下、菜食主義
- コーヒーや紅茶の摂りすぎ(タンニンの影響)
- レトルトやインスタント食品の摂りすぎ(リン酸の影響)
- タンパク質不足
- 胃の消化能力低下
- ビタミンCやビタミンB群、亜鉛など造血に必要な栄養素の不足
では、具体的に貧血と低血糖症にはどのような関係があるのでしょうか? 1つ言えることとして、貧血があると低血糖症になりやすくなるという傾向があります。その理由は、貧血の状態だと身体が作り出せるエネルギー生成量が低下してしまうためです。

貧血は単に血が足りないだけと思われがちですが、それだけではありません。血液や鉄分は体内の細胞に酸素や栄養を届けたり、脳の神経伝達物質を合成する材料としても使われています。そのため、血液の量が少ないとその分だけ全身に酸素や栄養を運ぶ能力が低下し、糖をエネルギーとして利用する能力が低下してしまいます。
また、貧血では脳の神経伝達物質の合成量が低下することから、貧血の状態では自律神経の乱れやホルモンバランスの乱れも引き起こす原因です。この自律神経の乱れが引き起こされると、身体は強いストレスを受けて血糖値が乱れやすくなり、正常な維持が出来なくなります。

このことから、貧血を抱えていると低血糖症を引き起こしやすくなります。このような場合、低血糖症を改善させるためには鉄欠乏性貧血を含めた疾病を改善させることが第一です。特に栄養鉄欠乏性貧血は単に鉄分の摂取量が少ないこと以外にも、タンパク質不足などの消化吸収能の低下や、消化管などからによる出血や、婦人科疾患による出血量の増加などの疾病が関係している場合があります。
これら疾病が合った場合は適切に治療を行い、鉄分を始めとした栄養不足や栄養欠損を改善することが出来れば、低血糖症も同時に改善出来る可能性があります。オーソモレキュラー療法では、このような栄養欠損に対して一人一人に最適な栄養アプローチを行う事で栄養欠損の改善を目指していきます。
また、オーソモレキュラー療法では、十分な栄養補給と生活習慣の改善に加え、必要であれば感染症の治療や薬での治療など、現代医療による治療も組み合わせて行っていきます。これは、感染症などの病態によっても栄養素の吸収力低下や、生体内の分子の乱れが引き起こされてしまうためです。
例えば、ピロリ菌に感染していると胃がんのリスクや糖尿病・低血糖症、貧血のリスクが上昇すると言われています。これは、ピロリ菌の出す毒素が胃粘膜にダメージを与え、胃炎を起こしてしまうためです。
この胃炎は慢性的な炎症を引き起こし、生体内の分子の乱れ引き起こします。加えて胃粘膜が炎症によってダメージを受けてしまうことで胃腸機能が低下し、食べ物の消化吸収能力が低下して生体内の分子の乱れに繋がってしまいます。

特に慢性胃炎による胃腸機能低下では、タンパク質の消化不良やビタミンB12・葉酸、鉄分などの吸収不全を引き起こしてしまいます。タンパク質をしっかり消化するためには十分な胃酸の分泌が必要ですし、ビタミンB12や葉酸を吸収するためには胃から分泌される内因子が必要です。
このタンパク質不足や鉄不足、ビタミンB12や葉酸不足に陥っていると、正常な血液を作るための栄養が足りなくなり、鉄欠乏性貧血や悪性貧血などを引き起こす原因になってしまうというわけです。
ですので、オーソモレキュラー療法で栄養補給を行う際は、ピロリ菌に感染していないかなどの検査を行い、必要に応じて治療を行う事も必要です。このような感染症などの病態にはサプリメントで対処出来ませんので、西洋医学的な治療が必要になります。
そして、治療中や治療後には、通常医療では出来ない栄養補給や栄養的なケアを行うのがオーソモレキュラー療法の役目です。先ほど解説したピロリ菌による慢性胃炎や鉄欠乏性貧血、悪性貧血をケアするためには、身体を修復するための材料となる栄養素が欠かせません。
通常医療では除菌を行う事が主な役割であって、このような身体を修復するための栄養補給は行いません。このため、オーソモレキュラー療法では「至適量の栄養補給」と「生活習慣の改善」「必要な治療」をセットで行っていきます。この3つがセットになったものが、オーソモレキュラー療法です。
ここで、もう一度低血糖症との関連が考えられる疾病を見てみましょう。
低血糖症との関連が考えられる疾病
- 糖尿病(治療薬による低血糖は除く)
- 貧血
- 副腎疲労・慢性疲労症候群
- 副腎不全
- 脂肪肝など肝機能障害
- 甲状腺機能障害
- ピロリ菌感染、胃腸障害
- SIBO
- リーキーガット症候群
- 腸カンジダ症
- 口腔内環境の悪化
- 更年期障害、自律神経失調症
- 肥満、痩せすぎ
低血糖症との関連が考えられる疾病の中に、貧血やピロリ菌感染症などがありますよね。これらはオーソモレキュラー療法でアプローチを行う事が出来ます。つまり、低血糖症の原因が何らかの疾病や栄養欠損であった場合、オーソモレキュラー療法をしっかり取り組めば改善出来る可能性が十分にあると言えるわけです。
オーソモレキュラー療法や分子栄養学というと「何だか怪しい療法」のように聞こえますが、実際にはかなりまともな療法であることが分かりますね。
 ナンナン
ナンナンなるほど、低血糖症は様々な疾病や栄養欠損が関係していて、それを改善させることが必要なのか❗
 はる かおる
はる かおるそうだね。オーソモレキュラー療法や分子栄養学では、これら疾病や栄養欠損が無いかを調べるために「スクリーニング検査」を行って、問題があった場合は適切な治療や栄養補給を行っていくんだ。通常医療だけでは足りない部分もでてくるから、そこをカバーするための療法でもあるんだよ。
間違った分子栄養学の情報に注意!
とは言え、インターネット上では間違った分子栄養学の情報やオーソモレキュラー療法の情報が多く発信されていることも事実です。
例えば、分子栄養学に関する情報の中には「食事を改善すれば病気が治る」といったように、特定の食事や食品を食べることで特定の病気が改善出来るといった情報や、「サプリメントを摂取する事で病気が治る」と言われていることがあります。
これらは典型的な間違った情報で、先ほども解説した様に、分子栄養学はそもそも特定の食品やサプリメントを摂取して病気を治す療法ではありません。
確かに食事内容が偏っている方については食事改善も必要ですが、だからと言ってそれだけで病気が治ったり、分子栄養学としてのアプローチが出来たりすることはありません。
例えば、食生活に問題があって2型糖尿病になってしまった方は、確かに食事の改善が必要です。バランスの良い食事を心がけ、過剰な糖質や脂質の摂取は控えることが必要になります。ただ、それだけで2型糖尿病は改善出来ません。食事を整える事で一時的に血糖値は下がるかも知れませんが、一時的に血糖値が下がったとしても、それで2型糖尿病が治った訳ではないからです。

2型糖尿病の原因は確かに食生活の問題もありますが、根本原因は糖代謝の悪化です。インスリンの効きが悪くなっていたり、糖をエネルギーとして上手く使えなくなっている場合にも引き起こされます。この原因は、栄養欠損をはじめ、感染症や慢性炎症、疾病など様々です。そのため、単に食事を変えたりサプリメントを飲んだだけで、病気が治ることはありません。
よく見かける間違った分子栄養学の情報としては、「亜鉛はインスリンの構成成分の1つなので、亜鉛を十分な量摂取すればインスリンの働きは改善出来る」とされるものです。「そのために亜鉛のサプリメントを飲みましょう、亜鉛が多い食品を食べましょう」と言われています。確かにインスリンの構成成として亜鉛も必要な栄養素ですが、原因はそれだけではありません。
実際には感染症や慢性炎症、疾病など様々な原因が関係しています。必要に応じてこれらの治療を行う事に加え、生活習慣の改善も必要です。二型糖尿病は生活習慣病という面も強く、運動不足や睡眠不足、食生活の見直しや栄養状態の改善といった生活習慣の改善も必要になります。
そのため、正しい分子栄養学・オーソモレキュラー療法では、これら感染症の治療や生活習慣の改善、栄養状態の改善などトータルで行っていきます。決して「食事だけ」「サプリメントだけ」で行うものではありません。そうではなく、実際には乱れた生体内の分子を整えるために、運動・栄養・休養の3つのバランスを取ることが目的であり、その目的のために必要な栄養素を摂取するのが正解です。
例えば、感染症や慢性炎症、疾病などでダメージを受けた細胞を修復するためには材料となる栄養素が必要なほか、乱れた生活習慣を改善させるためにも十分な栄養補給が必要です。運動をするにもエネルギーとなる栄養が必要ですし、筋肉量を維持・増加させるためにはタンパク質を始めとした栄養が必要です。また、質の良い睡眠をとるためにも栄養は必要になります。

分子栄養学による栄養アプローチは、この3つの目的のために栄養素を摂取する事であって、決して栄養素だけで病気を治すといった療法ではありません。この部分の認識は、分子栄養学で特に間違われやすい事の1つです。
例えば、「低血糖症に効果がある栄養素を摂取する」のではなく、「糖代謝を改善させるために必要な筋肉をつける、運動するために必要な栄養素を摂る」事が正解です。
他にも、「ガンに効く栄養素を摂取する」のではなく、「ガンの発症原因となる生活習慣や、肥満を改善させるための運動に必要な栄養素を摂る」といった感じです。
オーソモレキュラー療法を実践する上で重要な考え方
- 痩せる栄養素は何ですか?
→ 基礎代謝を上げるために運動して筋肉を付ける。そのために必要な栄養を摂る◎ - 2型糖尿病に効く栄養素はなんですか?
→ 糖代謝改善に運動と筋肉量アップが必要。そのために必要な栄養素を摂る◎ - ガンに効く栄養素は何ですか?
→ ガンの予防、改善にも運動と筋肉量アップが必要。そのために必要な栄養素を摂る◎ - 眠れるようになる栄養素を教えてください
→ 質の良い睡眠には、自律神経のバランスを整える、運動することが必要。そのために必要な栄養素を摂る◎
特に、病気の殆どは生活習慣が大きく関係しています。生活習慣の改善無しに、生活習慣病の改善はあり得ません。分子栄養学的アプローチは、これら3つの目的をサポートするためのものです。何か特定の栄養素を摂取しただけで病態改善が得られるわけではない点には十分理解しておきましょう。
もし、更に具体的にオーソモレキュラー療法の基本や一般的な医療との違いについて知りたい方は、下記の記事も参考にしてみて下さい。


 ナンナン
ナンナンま、間違った分子栄養学の情報❗❓
確かに言われてみたら、サプリで病気が治るみたいな怪しい情報がネット上に溢れているかも💧
 はる かおる
はる かおるそうなんだ。薬の代わりにサプリメントを使って病気を治すみたいな情報は、まず疑った方が良いね。まずは栄養欠損の原因となった疾病等の治療ありきで、通常医療無しに適切なオーソモレキュラー療法は出来ないんだ。
低血糖症に対する分子栄養学的アプローチの流れ
では、ここからは低血糖症に対する分子栄養学的アプローチの具体的な流れについてです。ここでは主にケンビックスで提供されているオーソモレキュラー療法を例に解説していきます。
まず最初に解説したように、低血糖症は感染症や慢性炎症、栄養欠損など様々な状態が関係していますので、これらを調べるための検査を受けましょう。オーソモレキュラー療法では、全身を調べる「基本スクリーニング検査」に加え、胃の状態や甲状腺の状態、血糖値の状態を調べるための検査などを必要に応じて追加します。
オーソモレキュラー療法の血液検査は、全身の健康状態や栄養状態を把握するために行う検査です。この検査に加えて、必要に応じてオプション検査を追加します。
検査結果によっては、ピロリ菌感染症の疑いや脂肪肝などの疑いが指摘されることがあります。これらの病態を確認する為にも、信頼のおけるクリニック等で検査を受けて下さい。また、必要に応じて治療と分子栄養学的アプローチを行って下さい。
適切な治療を行ったら、レポートを参考にご自身の状態や消化能力に合わせて栄養補給を行います。また、食生活に問題がある場合や生活習慣に問題がある場合も、同時に見直しましょう。
検査は1回受けて終わりではありません。加齢や状態によって身体の状態は日々変化していきます。これらを定期的にチェックし、その都度適切なアプローチとなるよう見直すことが大切です。特に栄養状態が悪い方は、1回目の検査では血液が濃縮していて病態がマスクされていることもあります。隠れた異常を早期発見するためにも、定期的な検査が重要です。
初めての方は、基本検査となる「基本スクリーニング検査」とタンパク質の消化能力やピロリ菌の感染有無を調べる検査を必ず受けておきましょう。ピロリ菌の感染による慢性胃炎は低血糖症の原因にもなりますし、タンパク質不足による栄養欠損も引き起こします。過去にピロリ菌に感染していなかった方でも、タンパク質の消化能力を調べるためにも必ず受けて頂くのがオススメです。
この2つの検査に加え、更に状態や必要に応じて甲状腺の検査や肝臓の状態などを調べるオプションを追加してみて下さい。これら疾病も、状態によっては低血糖症と関連がある場合があります。
これら検査の詳細やオーソモレキュラー療法については、下記記事で詳しく解説していますのでご覧下さい。また、どのオプションを追加したら良いのか分からない方については、オーソモレキュラー療法申込時に無料でご案内致します。お気軽にご相談下さい。

検査が無事に終了すると、後日分析結果がまとめられたレポートが届きます。このレポートを参考に、必要に応じて感染症の治療や栄養状態の改善を行っていきましょう。
低血糖症の原因は人それぞれ違うため、一人一人アプローチも異なります。具体的なアプローチに関してはレポート発行後の栄養相談にてアドバイスしておりますので、そちらを参考に行って下さい。




 ナンナン
ナンナンなるほど。検査を受けて、必要に応じて治療を行って、更に必要な栄養を補給していくんだね
 はる かおる
はる かおるそうそう。それに生活習慣の改善や食事改善なんかも必要だよ。このあたりは人によって全く異なるから、検査を受けて自分に必要なアプローチを行っていく事が大切だね。
低血糖症の状態を調べるには、持続グルコース濃度測定検査もオススメ
これら検査に加えて、低血糖症の方にはもう一つ受けて頂きたい検査があります。それが、持続グルコース濃度測定検査と呼ばれている検査です。
持続グルコース濃度測定検査とは、針の付いたセンサーを装着し、そこから血中のブドウ糖濃度(グルコース)を継続的に測定していく検査です。測定されたグルコース濃度はグラフ化され、どのような時に高血糖や低血糖になっているのかの波が分かります。

なぜこのような検査が必要なのかというと、低血糖の状態や血糖値の状態は人によって様々な状態があるためです。
例えば、低血糖と言っても「夜間低血糖」がある方や「血糖値スパイク」を引き起こしている方、何を食べても血糖値が上がらない「無反応低血糖症」の方もいます。このように低血糖症と言っても様々な種類や状態があり、それぞれアプローチ方法も異なるため、オーソモレキュラー療法の検査とあわせて血糖値の状態も調べておくことが重要です。
また、あなたが感じている不調が「低血糖症である」とは限りません。低血糖症と似たような不調もあることから、ご自身の判断や症状だけで「低血糖症だ」と決めつけるのは危険です。実際に、ずっと低血糖症だと思い込んでいた不調が、「検査を受けてみたら低血糖症では無かった」という事例もありました。
ですので、ご自身の判断や症状から低血糖症と決めつけるのでは無く、きちんと検査をしてみて客観的に判断することが重要です。持続グルコース濃度測定検査を受けることによって、ご自身にどの時間帯や食べ物で血糖値の乱高下が起きているのかや、実際にどのような低血糖が起こっているのかが分かります。

例えば、
空腹時血糖が80〜70mg/dlを下回る時間が長かったら低血糖症の可能性あり。
食後血糖値が160mg/dlを超えるようなら血糖値スパイクの疑いあり。
空腹時血糖が130mg/dlを超えているようなら糖尿病の疑いあり。
夜間や朝方など特定の時間に低血糖が起こる場合は、夜間低血糖の疑いあり。
食後血糖値が60~80mg/dl前後から上がらない場合は、血糖値を上げられない無反応性低血糖症の疑いあり。
といったように、読み取ったグラフや血糖値の傾向からどのような低血糖や血糖コントロールの異常があるのかが分かってきます。
最初にお伝えしたように、低血糖には食べ物を食べて血糖値が乱高下する「血糖値スパイク」もあれば、何を食べても血糖値が上がらない「無反応性低血糖」という低血糖の状態もあります。
このような低血糖の種類や状態によってそれぞれ原因や対処法が異なってきますので、ご自身の原因や対処法を知るためにも是非持続グルコース濃度測定検査を受けてみて下さい。
持続グルコース濃度測定検査の受け方
持続グルコース濃度測定の受け方についてですが、前述したオーソモレキュラー療法と同時に受ける事が可能です。
検査自体はクリニックが提供していますが、わざわざ病院まで検査を受けに行く必要はありません。測定に必要な測定器とセンサーは申し込み後に宅配で送られてくるため、ご自宅にて測定可能です。
測定した結果はクリニックに自動的に送られ、検査終了後は医師の解析や解説もセットで提供されています。解説は電話で受ける事が出来ますので、ご自宅に居ながらより詳しく状態を知ることが出来ます。
ですので、低血糖症でお悩みの方はオーソモレキュラー療法の検査とあわせて持続グルコース濃度測定検査も受けてみて下さい。
 ナンナン
ナンナンなるほど、低血糖にも人によって原因が違ったり、色々な種類があるんだね
 はる かおる
はる かおるそうだよ、だからこそ検査を受けるのが重要なんだ。
 ナンナン
ナンナン食事をしてもどのくらい血糖が上がってるのかも分からないし・・・
分かった、持続グルコース濃度測定検査を受けてみるよ❗
低血糖症に対する分子栄養学アプローチの具体例。低血糖症の改善には食事改善が必要なケースも
検査が無事に終了したら、ご自身の状態に合わせて分子栄養学的アプローチを行っていきましょう。検査結果やご自身の状態、食生活の状態によっては、まず第一に食生活の改善が必要な場合があります。例えば、ダイエットによって「カロリー不足」になっていたり、逆に糖質や炭水化物などを取り過ぎていて「血糖値スパイク」が引き起こされている場合などです。これらも、低血糖症を引き起こす原因になります。
現代は飽食の時代と言われるように、食べたい物を食べたいときに、食べたいだけ食べる事ができます。この時、甘い物やお菓子などの糖質や炭水化物を摂りすぎることによって血糖値が乱高下し、低血糖に陥ってしまう方がいます。
また、上述した糖質の摂りすぎが問題視されるようになった事から、「糖質制限」や「ダイエット」を行う人が増えてきました。そこで新たに問題となってくるのが、カロリーや糖質の摂取不足による低血糖症です。
このような食事の内容によっても低血糖症に陥ってしまう原因になる事から、食事改善も同時に行っていく事が必要です。
糖質の摂りすぎによる血糖値スパイク・かくれ低血糖症に注意
まず、低血糖症を引き起こす原因として挙げられるのが、糖質や炭水化物の摂り過ぎです。
糖質とは砂糖などが大量に使われたお菓子やジュースのことで、炭水化物とはパンやうどん、パスタやお米などのデンプン質のことです。デンプン質は噛むことでブドウ糖に変わり、糖質になります。
このようなラーメンやパスタ、うどん、パン、お菓子、ジュースなど、精製された糖や糖質を大量に摂取してしまうと、血糖値が一気に上昇し、その後急降下する「血糖値スパイク」と呼ばれる状態が起こることがあります。

血糖値スパイクでは、普段の状態では正常の血糖値の範囲内に収まっているのに、食事をすると血糖値が乱高下し、低血糖症に陥ってしまう事が最大の特徴です。
具体的には、お菓子やジュース、炭水化物を摂ることによって血糖値が上昇し始め、血糖値が160を超えるなど高血糖状態になります。
その後、身体は高くなった血中の糖を利用して血糖値を下げるために「インスリン」というホルモンをすい臓から分泌します。この時、インスリンの効きが悪くなっていると、通常以上にインスリンが分泌されてしまい、それが逆に効き過ぎてしまうことで低血糖症に陥ってしまう事があるのです。

例えば、上図の①〜②の様にお菓子やジュースなどを甘いものやラーメン、パスタなどの炭水化物を摂ると血糖値が急激に上昇します。
その後、身体は血糖値を下げるためにすい臓から大量のインスリンを分泌します(③)。このインスリンが大量に分泌されることによって血糖値が急激に下がり始め、今度はインスリンが効き過ぎることによって血糖値が下がりすぎて低血糖になってしまうのです(④)。
この時、低血糖の状態では脳のエネルギー源となる「ブドウ糖」が足りなくなることから、耐えられないほどの眠気が急激に襲ってきたり、甘い物の欲求が異常に強くなったりすることがあります。その他、ダルくなったりやる気が起きなくなったり、最悪の場合には意識を失ったり、命を落としてしまう事もあります。
そのため、身体は命を守るために全力で血糖値を上げようとします(⑤)。このときに分泌されるのが副腎皮質から分泌される「アドレナリン」や「ノルアドレナリン」「コルチゾール」などです。これらホルモンは筋肉などに含まれるタンパク質を分解し、タンパク質からブドウ糖を合成するよう働きかけます。(タンパク質からブドウ糖を合成することを糖新生と言います)
そして下がりすぎた血糖値を上昇させるのですが、これらホルモンには同時に交感神経を刺激し、攻撃性を高める作用もあります。
このことから、イライラしたり落ち着かなくなったり、人によってはキレやすくなったり攻撃的になったりと、様々な精神的不調や身体的不調が引き起こされてしまうことがあるのです。
このような、普段の状態では正常の血糖値の範囲内に収まっているのに、食事をすると血糖値が乱高下し、低血糖症に陥ってしまう事を、「血糖値スパイク」もしくは「かくれ低血糖症」といいます。
このような糖質の摂りすぎによって低血糖症が引き起こされていた場合は、第一に糖質の摂りすぎや食生活の見直しを行う事が大切です。
 ナンナン
ナンナン僕の低血糖症のタイプはこれかも・・・
 はる かおる
はる かおる今は甘いものや炭水化物に偏った食事をしている人が多いから、このような「隠れ低血糖」に陥っている人は多いかもね
 ナンナン
ナンナンうう・・・💧
どうやって治せば良いのかな❓
 はる かおる
はる かおる血糖値スパイク・かくれ低血糖症の対策には、一番に食生活や食事の見直しが必要だよ。ただ、他にも後述する疾病なども関係している事があるから、治療なども必要に応じて同時に行うようにしてね
血糖値スパイク、かくれ低血糖症に必要な対策
では、血糖値スパイクやかくれ低血糖症には、どのような対策を行えば良いのでしょうか?
まず大前提として行いたいのは、「甘い物の撮りすぎや炭水化物の過剰摂取をしない」事です。お菓子やジュースなど、加工された甘い物には大量の砂糖が含まれています。また、ラーメンやうどん、パスタやパンなどは炭水化物と言われ、消化されると糖分に変わります。
これらを摂りすぎることによって血糖値が急激に上昇する原因となりますので、まずはこれらを摂りすぎないようにしましょう。また、バランスの良い食事を心がける、よく噛んで食べる、食べたら運動するなどの習慣を取り入れることも大切です。
これらを行う事によって、血糖値の急激な上昇を防ぎ、血糖値スパイクを防ぐことが出来ます。
血糖値スパイク・かくれ低血糖症対策に必要なこと
- 甘い物、炭水化物の摂りすぎを控える
- バランスの良い食生活を心がける
- よく噛む
- 食べたら動く、運動する習慣を取り入れる
- インスリンの働きを高める栄養補給をする
- 必要に応じて回数頻回食を取り入れる
- 口腔内のケアをする(歯周病など)
具体的には、お菓子やジュースなどの甘いものは極力避け、ラーメンやパン、パスタなどの炭水化物だけでお腹いっぱいにすることは避けるようにしましょう。そして、タンパク質や脂質、炭水化物を含めたバランスの良い食事を心がけるようにして下さい。
オススメの食事内容としては、和食や地中海料理などがオススメです。和食ではご飯に味噌汁、納豆に卵焼き、焼き鮭など複数種類の食べ物を食べるので、炭水化物に脂質、タンパク質をバランスよく摂る事が出来ます。
また、地中海料理も、肉や魚などおかずの種類も多く、炭水化物や脂質、タンパク質をバランスよく摂る事が出来ます。


このような食事を参考に、ご飯やパンなど炭水化物ばかりに偏らず、スープやサラダなどの前菜、煮物や豆腐などの副菜、そして唐揚げや焼き肉などの主菜、メインの主食となるご飯などをバランス良く食べるように心がけて下さい。
そしてこの時、必ずサラダやスープなどの前菜から食べるようにし、主食であるお米や麺などは最後に食べるようにするのがオススメです。こうすることで炭水化物の消化が緩やかになり、血糖値の急激な上昇を抑えることが出来ます。
また、食べる時はしっかりと「よく噛んで」食べるようにしましょう。よく噛むことによってインスリンが食事中から分泌され、血糖値の急激な上昇を防いでくれます。
よく噛んで食べると言われてもなかなか難しいかと思いますが、よく噛むコツとしては、一口食べるごとに箸を置くことです。こうすることでワンクッション動作が加わり、早食いを防止できます。もし、あまり噛まずに飲み込んでしまったり、早食いをしてしまうと、その分だけ短時間に大量の食べ物を胃と腸に送り込むことになって血糖値が上昇しやすくなりますので注意して下さい。
それから、バランスの良い食事をよく噛んで食べたら、スグに歩くことも重要です。食べた糖質は、エネルギーとして使っていくことで消費できますので、体を動かせばその分だけ血糖値の急上昇を防ぐことが出来ます。
軽いウォーキングでも構いませんので、食べ終わったら30分から1時間くらいは歩くようにしましょう。間違っても、食べたすぐ後に横になったり寝たりしないようにして下さい。エネルギーとして使われなかった糖質はインスリンによって脂肪に貯えられてしまいます。脂肪が付くことによって余計に糖代謝が悪化する原因になりますので、食べた後はなるべく体を動かす事を心がけて下さい。
 ナンナン
ナンナンなるほど、バランスの良い食事を心がけることが大切なんだね。
でも、頑張って糖質を控えても、どうしても血糖値が上がり過ぎちゃうよ
 はる かおる
はる かおるなるほど、確かに状態によってはそれでも血糖値が上がりすぎてしまう人もいるね。そんな時は回数頻回食にするといいよ
 ナンナン
ナンナン回数頻回食❓
 はる かおる
はる かおるそう、少ない食事をこまめに食べることだよ。
こうすることで血糖値の急激な上昇を抑えてくれるんだ
食事をこまめに摂る回数頻回食を実践する
状態によっては、バランスの良い食事を心がけても低血糖になってしまう場合があります。このような場合は、回数頻回食を実践してみましょう。
回数頻回食とは、1時間や2時間おきに少量の食事を何回も摂取する事です。また、朝昼晩の三食に加えて、間に間食を挟むという方法もあります。こうすることによって食事一回あたりの血糖値の急激な上昇を抑えることができ、血糖値を一定に保てるので低血糖も防ぐことが出来ます。
回数頻回食のコツとしては「吸収が比較的穏やかな糖質を組み合わせる」事と「なるべくこまめに食べる」ことです。こうすることで血糖値の乱高下を防ぎ、更に血糖値を下げないように安定させることが出来ます。

ここで言う吸収が比較的穏やかな糖質とは、お米や芋類などのデンプン質のことです。デンプンは噛むことによって徐々にブドウ糖に分解され、徐々に吸収されていきます。このため、精製された砂糖を補給するよりも、比較的穏やかに血糖値を上昇、維持させることが可能です。
また、いくらお米でも一気に食べると血糖値が急上昇しますので、何回にも分けて食べるようにしましょう。お団子くらいに小さく握ったおにぎりを1時間おきに食べるなど、細かく分けて食べれば、血糖値をなるべく一定以上に保つことが可能になります。
それから、お米などのデンプン質は油でコーティングすると急激な血糖値の上昇を緩やかにしてくれます。具体的には、チャーハンやピラフなど、お米を油で炒めるものがこれにあたります。
これらも血糖値スパイクや低血糖の予防としてはそれなりに活用出来ますので、吸収の早い糖質と吸収の遅い糖質を組み合わせてなるべく回数頻回を行い、低血糖にならないよう工夫してみて下さい。
 ナンナン
ナンナンバランスの良い食事や運動に加えて、回数頻回食で持続性がある糖を摂ることも大切なんだね。
 はる かおる
はる かおるうん、お米は冷やすと食物繊維に変わってさらに消化が遅くなるよ。油で炒めたり冷やしたり、工夫しながら量を調節して摂っていくことが大事だね。
 ナンナン
ナンナン分かった❗色々試してみるよ❗
極端なダイエット・糖質制限に注意! カロリー不足や栄養不足は低血糖に陥る原因です
次に重要となるのが、極端な糖質制限や食べないダイエットは行わないことです。上述した血糖値スパイクや隠れ低血糖では糖質や炭水化物の摂りすぎが問題でしたが、だからと言って極端に制限しすぎてしまうことも逆効果となります。
特に最近では、健康志向の高まりから極端な糖質制限を行ったり食べないダイエットを行う方も増えてきました。このような極端な糖質制限や食べないダイエットなども、低血糖症に陥りやすくなる原因です。
なぜかというと、人は食べた食べ物をエネルギーに変えて体を動かしたり、体温を維持したり、消化吸収をしたりしています。この時、過剰な糖質制限や食べないダイエットなどによって摂取カロリーが低くなってしまうと、体内で利用出来る糖やエネルギーが枯渇してしまいます。その結果、低血糖へと陥ってしまうことがあるのです。
そのため、ダイエットや糖質制限を行っている方の栄養アプローチとしては、まず第一に「食べないダイエット」や「ファスティング」「過剰な糖質制限」は行わないようにすることです。
実は、このような食べないダイエットやファスティングを行っても、脂肪はほとんど燃焼されません。これは、糖質制限や食べないダイエット等で体内でブドウ糖が足りなくなってしまったとき(血糖値が下がったとき)は、真っ先に筋肉を壊してブドウ糖を生成し、エネルギーとして使ってしまうためです(糖新生)。
そのため、食べないダイエットや過剰に糖質制限を行っても、実際には脂肪が効率的に燃焼されることは殆どありません。

人によっては、食べないダイエットや糖質制限によって体重が減ることがありますが、これは筋肉量が減ったり体内の水分量が減ったり(脱水)したことによる体重の減少です。筋肉や水分は脂肪よりも重たいため、筋肉量が減ったり脱水になると目に見えて体重が減少する事があります。
しかし、筋肉にはブドウ糖をエネルギーとして使ってくれる組織でもあるため、筋肉量が落ちてしまうとブドウ糖をエネルギーとして上手く使うことが出来なくなってきます。その場合に引き起こされるのが、前述した「血糖値スパイク」や「かくれ低血糖症」などの低血糖症です。
実は、低血糖症を引き起こす原因の1つに、筋肉量の低下があります。筋肉はブドウ糖を取り込んでエネルギーとして使っている臓器ですので、筋肉量が減ってしまうとそのぶんだけブドウ糖がエネルギーとして使いにくくなり、血糖値が上昇しやすくなったり、血糖値の乱高下を引き起こしたりしやすくなるのです。
加えて、食べないダイエットや過剰な糖質制限では、食べる量も噛む量も少なくなるため、消化管の筋肉量低下に繋がります。胃や腸の殆どは筋肉である事から、消化管の筋肉量低下は消化吸収能の低下を招く大きな原因です。この結果、食べ物を上手く消化吸収出来なくなり、さらに低血糖症を深刻化させることに繋がります。
消化吸収能の低下や低血糖症が深刻化した場合、最悪の場合は「甲状腺機能低下症(低T3症候群)」や「SIBO」「リーキーガット症候群」などにも発展する恐れも高いです。また、胃や腸の筋肉が低下すると胃や腸を十分に支えられられなくなり、胃や腸が垂れ下がってしまう「胃下垂」も引き起こしやすくなります2。胃下垂は、更に消化吸収能を低下させ、栄養障害を引き起こしやすくなる原因です。
このため、食べないダイエットや糖質制限はむしろ身体に大きな悪影響を引き起こしますので絶対に行わないようにしましょう。
それから、野菜たっぷりのヘルシーな食事を行っている方は、貧血やタンパク質不足に注意が必要です。野菜たっぷりのヘルシーな食事では、鉄分やタンパク質が十分に摂取出来ないことから貧血が進行したり、筋肉量が低下したりしてしまう危険性があります。
鉄分は肉や魚などの赤身肉に多く含まれていますが、野菜たっぷりのヘルシーな食事ではこれらを避けてしまうため、十分な量の鉄分を補給することが出来ません。特に女性は毎月の月経によって血液が失われてしまうので、十分な鉄分補給しないと貧血がドンドン進行してしまいます。この貧血も代謝を悪化させるため、太りやすくなったり低血糖症を引き起こす原因です。
また、筋肉はタンパク質で出来ているため、肉や魚などのタンパク質の摂取量が不足してしまうと筋肉量の低下にも繋がります。筋肉量の低下は低血糖症と深い関係がありますので、ヘルシーな食事をすればするほど低血糖症に陥ってしまうリスクが高くなります。
ですので、間違ったダイエットや極端な糖質制限、最近流行りの「ファスティング」などは低血糖症や貧血を引き起こす主な原因になりますので、絶対に止めましょう。
間違ったダイエットを行うことによって引き起こされること
- 貧血になりやすくなる
- 甲状腺機能が低下しやすくなる
- 筋肉量が低下する
- 太りやすくなる
- 低血糖症を発症しやすくなる
- 消化吸収能が低下する、胃下垂になる
- PMS(月経前症候群)、生理不順など月経に問題が起こる
- 非アルコール性脂肪肝になりやすくなる
- 腸内環境が悪くなる、便秘、下痢になる
- SIBOやリーキーガット症候群などになりやすくなる
 はる かおる
はる かおる食べないダイエットやファスティング、過剰な糖質制限は貧血や低血糖症を引き起こす主な原因だよ。これらは体に悪いから絶対に止めようね❗
極端なダイエット・糖質制限は行わず、きちんとバランスの良い食事とカロリーの摂取を心がけましょう
こちらの対策としても先ほどの「かくれ低血糖症」や「血糖値スパイク」と同じく、バランスの良い食事を心がけることが大切です。
繰り返しになりますが、野菜などのヘルシーな食事に偏らず、炭水化物や脂質、タンパク質などバランスよく食べるように心がけて下さい。
オススメの食事内容としては、和食や地中海料理などがオススメです。和食ではご飯に味噌汁、納豆に卵焼き、焼き鮭など複数種類の食べ物を食べるので、炭水化物に脂質、タンパク質をバランスよく摂る事が出来ます。また、地中海料理も、肉や魚などおかずの種類も多く、炭水化物や脂質、タンパク質をバランスよく摂る事が出来ます。


それから、糖質制限やダイエットを行っている方は朝食を食べない方も多く、もし朝食を抜いてしまうと低血糖症に陥りやすくなってしまいます。低血糖症を引き起こさないようにするためにも、朝食はしっかり食べるようにして下さい。
この時大切なのは、必要な量のカロリーはしっかり摂るようにすることです。カロリーは身体を動かすために必要なエネルギー源のことで、これが足りなくなると低血糖を引き起こしやすくなります。
特に極端なダイエットや糖質制限によって低血糖症を引き起こしている場合は、まず第一にバランスの良い食事と適正なカロリーの摂取を行う事が必要になります。その為には、ご自身に必要なカロリー摂取量を把握し、基礎代謝を下回らないように食事を摂取していきましょう。
必要なカロリー量の計算は、次のサイトで計算することが出来ます。

サイト上で、ご自身の体重と身長、年齢と性別を入力し、活動レベルを「低い」「普通」「高い」の中から選択して「計算」ボタンを押せば、一日に必要なエネルギー量と基礎代謝量が分かります。ここで計算したカロリー量を参考に、一日に必要なエネルギー量は必ず摂取するようにして下さい。
例えば、ある人の基礎代謝量が1320kcal/日、一日に必要なエネルギー量が2292kcal/日だとしましょう。

この基礎代謝量は、「体温など生命維持をするために絶対必要なカロリー」のことです。この基礎代謝を下回ると命の危険に晒されてしまいます。基礎代謝量以上のカロリーは生きる上で最低限必要なカロリーですので、絶対に下回らないよう注意してください。
一日の必要エネルギー量は、基礎代謝に加えて体を動かしたり、頭を使ったり、喋ったりするなど日常生活を送る上で必要なカロリーが足された物です。この一日の必要エネルギー量を十分に摂取する事で、筋肉が壊されてエネルギーとして使われてしまうことを防げます。
ですので、ご自身に必要な一日のエネルギー量を計算し、これを下回らないような食事をするようにしましょう。
逆に、この必要エネルギー量よりも多いカロリーを摂取してしまうと肥満に繋がります。多すぎても少なすぎても体には良くありませんので、適切なカロリー摂取量を心がけて下さいね。
 ナンナン
ナンナン低血糖症を防ぐためには、適切なカロリーの摂取量が大事なんだね❗
 はる かおる
はる かおるその他にも、タンパク質やビタミンB群など栄養素の補給も大事だよ。消化吸収能も弱っている可能性もあるから、血液検査を受けて自分の状態の確認することと、必要な栄養アプローチのアドバイスを受けてみてね
低血糖症と関連のある疾病と、それぞれに対する分子栄養学的アプローチ
では、ここからは低血糖症と関連のある疾病と、それぞれに対する分子栄養学的アプローチのご紹介です。
低血糖症には上述した食生活や生活習慣の問題以外にも、様々な疾病や栄養欠損が関係している事があります。これら疾病や栄養欠損が無いかどうかを検査で調べて、適切な分子栄養学的アプローチを行っていく事が大切です。
特に低血糖症は糖尿病などの慢性炎症性疾患や感染症など様々な原因で引き起こされますので、絶対に当てずっぽうでは行わないようにして下さい。
低血糖症との関連が考えられる疾病
- 糖尿病(治療薬が原因の低血糖は除く)
- 貧血
- 副腎疲労・慢性疲労症候群
- 副腎不全
- 脂肪肝など肝機能障害
- 甲状腺機能障害
- ピロリ菌感染、胃腸障害
- SIBO
- リーキーガット症候群
- 腸カンジダ症
- 口腔内環境の悪化
- 更年期障害、自律神経失調症
- 肥満、痩せすぎ
また、低血糖症はここで紹介した原因以外にも様々な原因が考えられます。ここですべての疾病に対する分子栄養学をすべてご紹介することは出来ませんので、最終的なアプローチに関しましてはそれぞれ検査を受けてご自身に合ったアプローチを行っていくようにして下さい。
貧血は低血糖症の主な原因。貧血がある方は第一に貧血改善から始めましょう
まず、低血糖症の対策において真っ先に行っていきたいのが「鉄欠乏性貧血」の改善です。
始めにも解説しましたが、鉄欠乏性貧血等の貧血と低血糖症には深い関連があります。血液には酸素を運搬して細胞に届ける働きを担っており、細胞はこの酸素と糖質などの栄養素を利用してエネルギーを産生しています。
もし貧血の状態だと、酸欠になって身体が作り出せるエネルギー産生量が低下してしまいます。すると、糖の利用や代謝機能に乱れが生じてしまうことから、貧血と低血糖症には深い関係があります。

ですので、貧血がある方は第一に貧血改善から始めましょう。貧血と聞くと「私は病院で貧血と診断されていないから大丈夫」と思われる方が多いかと思いますが、そのような方でも注意が必要です。
中には、病院では貧血と診断されていないけど貧血になっている「かくれ貧血」の方もいます。かくれ貧血とは、別名「潜在性鉄欠乏性貧血」とも言い、貧血の診断でよく使われる「ヘモグロビン値」が正常範囲に収まっていても、貯蔵鉄である「血清フェリチン値」が低下してしまっている状態の事です。
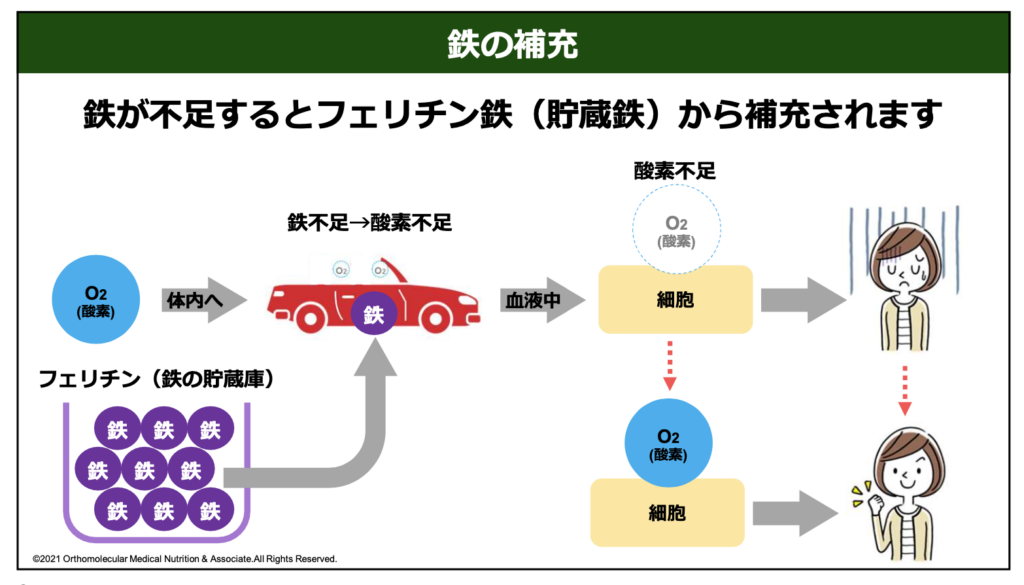
私達の身体には、出血した際にすぐに貧血とならないよう、体内に「フェリチン」という貯蔵鉄を溜めておく機能が備わっています。フェリチンは鉄分を安全に貯蔵できるタンパク質のことで、体内で鉄が不足したときには真っ先にこのフェリチンから鉄分を取りだして使われる仕組みになっています。
しかし、もしこのフェリチンの貯蔵量が足りなくなっていた場合、いざ出血したときにヘモグロビンの材料として使える鉄分が足りません。すると、普段は貧血と診断されていなくても、月経などで出血した場合にすぐに貧血に陥ってしまうのです。
実は、現在の病院では貧血の診断を「ヘモグロビン」という値が低いかどうかだけで行っています。ヘモグロビン値の低下は確かに貧血を診断する指標となるのですが、この値が一定以下にまで低下していない限り、仮にギリギリ下限の値だったとしても貧血と診断されません。
また、通常の保険診療では血清フェリチン値の検査は殆ど行われていません。このことから、貧血と診断されていなくても貧血の状態になっている「潜在性鉄欠乏貧血」の方が非常に多くいるのです。
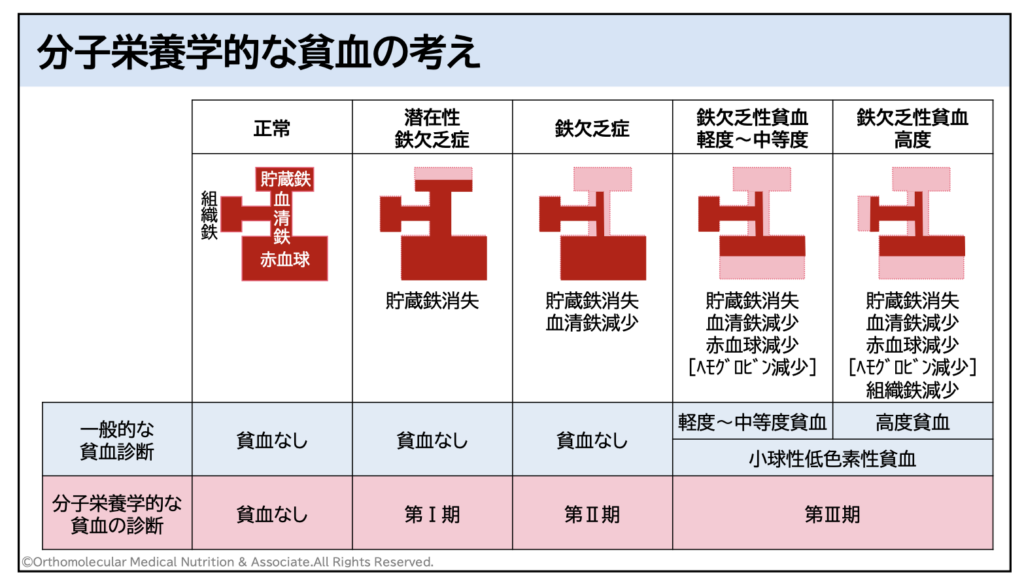
この隠れ貧血の状態では、ヘモグロビン値が下がっていなくても貧血と同じような不調が引き起こされていきます。また、貧血が徐々に進行していくことから、貧血だと気がつかないまま徐々に頭痛やめまい、倦怠感や食欲不振などの症状が悪化している場合もあります。
他にも「太りやすくなった」「爪がもろくてすぐ割れる」「喉に違和感があり、物を飲み込みにくい」など、様々な症状が引き起こされることがあります。


このような不調の症状が多岐にわたることから、元々は貧血が原因にも関わらず「うつ病」や「パニック障害」などの精神疾患と間違えられてしまう場合も少なくありません。しかも、貧血と低血糖症の症状は似ている部分もあり、この2つの症状が重なる事で更に症状が酷くなることもあります。
例えば、低血糖症の主な症状を下の表にまとめてみました。鉄欠乏性貧血の症状と見比べてみると、かなり似ていることが分かりますよね。
低血糖症の主な症状
- 全身の倦怠感、疲れやすい
- 集中力が無い
- 眠気が強く、朝起きられない
- 寒がり、低体温
- 動悸がする
- めまいがする
- 冷や汗をかく
- 不眠
- イライラする
- 頭痛
- 神経過敏
- 不安、恐怖感が強くなる
- 太りやすくなった
また、貧血と低血糖症はどちらも症状が似ているので、貧血の裏に低血糖症が隠れていることにも気がつかない場合も多いです。もしくは、どちらも徐々に進行していくことから不調の状態に慣れてしまい、貧血や低血糖を抱えていることにすら気がつかない人もいるほどです。このため、貧血も低血糖症も精神疾患など他の病気と間違えられやすい病気でもあります。
このような貧血と診断されていないけど貧血に陥ってしまっている状態の方はかなり多く、一般的な病院の血液検査ではまず見つけてくれません。このような貧血と診断されていないけど実際には貧血が隠れている「隠れ貧血」や「潜在性鉄欠乏性貧血」の方も、低血糖症になりやすくなるので注意が必要です。
 ナンナン
ナンナンか、かくれ貧血❗❓ そんな状態もあるんだね💦
 はる かおる
はる かおるそうだよ。病院では主に赤血球やヘモグロビンだけを見て貧血かどうかを判断しているから、かくれ貧血の人は貧血と診断され無い事が多いんだ。貧血かどうかを判断するのは、フェリチンも検査することが大切だよ。
貧血を改善させるための具体的な分子栄養学的アプローチ
では、そのような貧血に対してどのような対策を行えば良いのでしょうか?
貧血は低血糖症と関係がありますので、低血糖症を改善させるためにはまず貧血改善が優先です。ただ、貧血改善と言っても、単に鉄を補給すれば改善出来るわけではありません。間違った鉄分補給や方法だと、逆に身体にダメージを与えてしまう原因になります。
特に、貧血改善を行う上で最も重視すべきは「鉄分の種類」です。鉄分には、食品から摂れる鉄分や病院で処方される鉄剤など、様々な種類の鉄分があります。この鉄分には安全な鉄分もあれば身体にダメージを与えてしまう鉄分もあります。鉄分の選び方を間違えてしまうと、貧血改善どころか逆効果にもなりかねません。その中でも特に危険な鉄分が「病院で処方される鉄剤」です。
貧血と診断された場合や治療と言えば、真っ先に「鉄剤」が思い浮かびますよね。「鉄欠乏性貧血」と言われているくらいですから、「鉄を補給すれば貧血が改善出来る」と思われています。
しかし、病院で処方される鉄剤を飲んでも、貧血を改善することは出来ません。むしろ、鉄剤を摂取する事により大量の活性酸素が発生し、胃や腸の粘膜にキズを付けてしまう可能性があるのです。

この原因は、病院で処方される鉄剤の多くが「無機の鉄そのもの」であるか、吸収効率が非常に悪い事が原因です。無機の鉄とは、タンパク質などと結合していない「鉄そのもの」の状態のものです。鉄は、酸素と結びつきやすく、錆びやすいことはご存じですよね。このサビが体内で活性酸素を発生し、細胞を傷つけてしまう原因になる事から、体内では鉄を安全に運んだり利用したり出来るようにタンパク質に包まれて大切に扱われています。
しかし、鉄剤を大量に服用すると、吸収されるときに活性酸素を出して粘膜を攻撃してしまいます。活性酸素とは、酸素の一部が通常よりも活性化された状態になることで、この活性酸素の事を「フリーラジカル」とも呼びます。
この活性酸素はその活性の高さから細胞を傷つけてしまい、むしろ胃粘膜や腸粘膜を傷つけ、消化吸収能の低下や、SIBO、リーキーガット症候群、過敏性腸症候群(IBS)など炎症性の腸疾患や肝炎、非アルコール性脂肪肝などに進行してしまう可能性があります。この事から、病院で処方される鉄剤で貧血対策を行う事はオススメしません。
病院で処方される鉄剤の例としては、次のような物があります。
病院で処方される非ヘム鉄の例
- フェロム (フマル酸第一鉄) 有機鉄
- フェロミア (クエン酸第一鉄) 有機鉄
- リオナ (クエン酸第二鉄) 有機鉄
- インクレミンシロップ (溶性ピロリン酸第二鉄) 有機鉄(食品添加物としても使われる)
- フェロ・グラデュメット(硫酸第一鉄)無機鉄 発色剤の一種。食品添加物としても使われる。

特に処方が多い鉄剤としては、「フェロム」や「フェロミア」などがあります。これらは1回の服用量が100mgとかなり多く、これだけ飲んだとしてもたった5mg程度しか吸収することが出来ません。かなり吸収率が低い割には身体へのダメージが大きく、人によっては胃がムカムカしたり便秘になったりと副作用が出る場合があります。
対して、このような胃腸障害や活性酸素を引き起こしにくく、吸収率が高い鉄が「ヘム鉄」です。鉄には大きく分けて、「ヘム鉄」と「非ヘム鉄」に分けられます。ヘム鉄とは肉や魚などに含まれている動物性の有機鉄のことで、ポルフィリン環というタンパク質の一種と結合しているのが特徴です。それ以外の鉄は、クエン酸などと結合させた「有機鉄」と、硫酸第一鉄のような有機酸と結合していない「無機鉄」があります。

ヘム鉄以外の有機鉄や無機鉄は「非ヘム鉄」と呼ばれ、主に野菜や穀物に含まれています。これら鉄剤や非ヘム鉄は吸収効率が非常に悪く、活性酸素を発生させてしまう大きな原因です。特に非ヘム鉄は吸収率が悪く、ヘム鉄の吸収効率が10%〜30%程度あるのに対し、非ヘム鉄は僅か5%以下しかありません。
このことから、鉄分を補給する際は「ヘム鉄」から補給するのがオススメです。ヘム鉄とは、肉や魚に多く含まれる鉄分のことで、ヘム鉄はポルフィリン環と呼ばれるタンパク質のカプセルのような物に包まれており、上述した非ヘム鉄に比べて活性酸素を殆ど発生させません。
また、非ヘム鉄はお茶やコーヒーなどに含まれるタンニンと結合し、吸収率が落ちてしまいますが、ヘム鉄であればこれらの影響をあまり受けずに吸収することが出来ます。逆に非ヘム鉄を大量に摂取してしまうと、吸収出来なかった鉄が大腸へ大量に流れることから、腸内環境の悪化を招く原因となりかねません。

なぜここまでヘム鉄が優れているかというと、ヘム鉄の構造もさることながらその吸収経路にあります。
ヘム鉄には「ヘムトランスポーター」と呼ばれる専用の吸収経路が腸に存在しており、この専用の吸収経路から効率的に吸収されることで、非ヘム鉄よりも効率的な吸収が可能になっているのです。
ちなみに、非ヘム鉄の吸収経路はDMT1という経路を使って行われています。この吸収経路は亜鉛や銅など他のミネラルを吸収経路と共通になっているため、鉄剤を多く飲めば飲むほど亜鉛など他のミネラルの吸収を阻害してしまい、亜鉛が欠乏することによって「亜鉛欠乏性貧血」という貧血を引き起こしてしまう原因になります。
このように非ヘム鉄の鉄剤を大量に摂取することは体内に悪影響をもたらす可能性が高いことから、鉄剤を用いての貧血改善はオススメしません。分子栄養学的にアプローチを行う場合は、必ずヘム鉄を使用するようにしましょう。
具体的な分子栄養学的アプローチとしては、このヘム鉄をベースに、造血に必要なタンパク質やミネラルなども同時に補給することです。
鉄欠乏性貧血に対する分子栄養学的アプローチ
- タンパク質
- ビタミンB群
- ヘム鉄
- 亜鉛
- マンガン
- セレン
- 銅
実は、貧血を改善する上で鉄分の補給も大切ですが、それと同じくらい重要なのは「タンパク質」です。先ほども解説したように、無機の鉄そのものの状態が体内で存在すると、活性酸素を発生させてしまってむしろ身体や細胞にダメージを与えてしまいかねません。
身体はこの鉄から発生する活性酸素から身を守るために、鉄を運搬、利用する際は必ずタンパク質で出来たカプセルに鉄分子を入れて利用しています。これが、ポルフィリン環やフェリチンなどですね。
つまり、鉄を安全に運搬、利用するためにはタンパク質が絶対に欠かせません。いくら鉄分を多く補給しても、安全に貯蔵、運搬、利用出来るためのタンパク質がない状態では、貧血を改善させることが出来ないのです。
このことから、貧血改善をするためには鉄分摂取に加えて「タンパク質」もしっかり摂るようにしましょう。最低でも一食当たり100g〜200g程度の肉や魚は取り入れたいところです。足りない分は、プロテインなどを活用するのも良いですね。加えて、タンパク質を利用するために必要な補酵素である「ビタミンB群」も積極的に補給するようにして下さい。
そして、次に「ヘム鉄」です。ヘム鉄の摂取量目安は、血清フェリチン値を目安に判断します。血清フェリチン値の検査はオーソモレキュラー療法の血液検査を受けることで調べることが出来ますので、気になる方は是非受受けてみて下さい。オーソモレキュラー療法の血液検査はこの記事の最後でご紹介しています。
血清フェリチン値の基準値は男女で違いがありますが、おおよそ40ng/mL未満では貧血と判断することが出来ます。この場合は、ヘム鉄として一日45mgを目安に摂取してみて下さい。
また、血清フェリチン値が40〜100ng/mLの間では、貧血では無いものの貯蔵鉄がやや不足している状態です。この場合も、十分な貯蔵鉄が貯えられるよう、一日あたりヘム鉄として15mg程度補給してみて下さい。継続していくにつれてフェリチン値は徐々に上がっていき、血清フェリチン値が100~125ng/mL程度になるのが理想と言われています。

ただし、有経女性の場合は毎月月経があるのでフェリチン値はなかなか上昇しない傾向にあります。有経女性の場合は血清フェリチン値が60ng/mL前後を保てていれば大丈夫ですので、それ以上フェリチンが下がらないようキープすることに努めましょう。
それから、フェリチン値は貧血の判断以外にも「炎症」を見るためのマーカーでもあります。フェリチン値は体内で炎症が発生していても上昇することがあり、ガンなどでは著しく上昇する場合もあります。
特に、フェリチン値が200ng/mLを超えていたり、フェリチン値が高くてヘモグロビン値が低い場合は何らかの炎症が関与している可能性が高いです。この場合は、炎症の元となっている原因を調べ、適切に対処するようにして下さい。
さらにこのヘム鉄の補給に加えて、亜鉛の補給も重要です。亜鉛は、上述したようにポルフィリン間の材料となったり、赤血球の膜を強くしたり、インスリンの働きに関与していたりと、貧血や低血糖症にも大きく関係している栄養素です。この亜鉛を同時に摂取する事で、更に貧血を改善しやすくなるという結果が出ています。

この図は、貧血の女性に「鉄だけ」を摂取してもらったグループと、「亜鉛だけ」を摂取してもらったグループ、そして「鉄と亜鉛」を摂取してもらったグループの変化を見た結果です。この結果では、鉄のみ、亜鉛のみのグループと比べ、「鉄と亜鉛を同時」に摂ったグループの方が赤血球数の改善に有意な差が見られました。
このことから鉄分だけや亜鉛だけを摂取するのでは無く、鉄分と亜鉛は同時に摂取する方が効果的です。この時補給する鉄分は、もちろん「ヘム鉄」を選ぶようにしましょう。ヘム鉄はドラッグストアーなどで売られている物もありますが、何でも良いわけではありません。
安いヘム鉄のサプリメントでは、そもそも有効成分の含有量が少ない場合があります。このような有効成分が少ないサプリメントでは、十分な鉄分を補給することが出来ないため、分子栄養学的アプローチは行えません。
これに対し、分子栄養学で用いる専用のサプリメントは規格化された高濃度の原材料を使用し、有効成分の含有量が必ず一定以上になるよう作られています。また、栄養素の体内での利用効率も考慮し、サプリメントの専門家が消化吸収や生体内利用効率、安全性など様々な考慮を行って作られています。そのため、高容量の摂取でも身体に負担が無く安心です。
このことから、選ぶヘム鉄は何でも良いわけではありません。分子栄養学的なアプローチを行う場合は、必ず分子栄養学実践専用に設計・開発されたサプリメントを選びましょう。
市販の安いヘム鉄サプリにはご注意!
ヘム鉄のサプリと言えば、ドラッグストアーなどで安く販売されている物を見かけることがありますよね。ヘム鉄が補給出来るなら、安くて量が摂れるに越したことはありません。しかし、同じヘム鉄といえどその質にはピンからキリまであります。特に、「ヘム鉄パウダーの量」と「ヘム鉄含有量」は全く違うものですので注意して下さい。
ヘム鉄は主に豚の血液を精製して作られており、ヘム鉄パウダーと呼ばれるパウダー状の中にヘム鉄が1%もしくは2%含有している物が一般的です。例えば「一粒でヘム鉄50mg」と書かれていても、これはヘム鉄パウダーが50mg含まれているだけであり、実際にはその中の1%〜2%である0.5mg〜1mgしかヘム鉄が含まれていない計算になります。このように、多く含まれているように見せかけて、実際にはヘム鉄が殆ど含まれていない物があるのです。
また、繰り返しますが貧血改善にはヘム鉄以外にも微量ミネラルと呼ばれるセレンやマンガン、銅や亜鉛など他のミネラルの補給も重要です。ヘム鉄として市販されている商品の多くはヘム鉄のみなど鉄分の補給しか出来ません。加えて、ヘム鉄の製造管理には高度な技術が必要で、生体内利用効率まで考慮すると安く作る事は不可能です。物によっては、製造管理体制が悪く、品質が劣化している物もあります。
この事から、同じように見えるヘム鉄サプリメントであっても、体内での利用効率が悪く、貧血が改善出来ない場合があります。これを避けるためにも、ヘム鉄を摂取する際は生体内のミネラルバランスや生体内利用効率などを考慮した質が高いものを選ぶようにして下さい。分子整合栄養医学で使われているヘム鉄製品は、「鉄の取り込み」「利用」「貯蔵」「排泄」など貧血改善における鉄分本来の働きが安全に出来るよう考慮されています。ヘム鉄を選ぶ際は、値段や含有量にとらわれず、体内で安全に利用出来る安心、安全な製品を選びましょう。

分子栄養学実践専用のサプリメントは、最後にご紹介しているオーソモレキュラー療法にて用いられています。興味のある方は、是非オーソモレキュラー療法を受けてみて下さい。
また、貧血はまだまだ奥が深く、ここでは解説しきれないことが沢山あります。貧血と低血糖症の関係について更に詳しく知りたい方は、下記の記事も参考にしてみて下さい。

 ナンナン
ナンナンげっ、貧血の改善に使う鉄は何でも良いわけじゃないのか💦
 はる かおる
はる かおるそうだよ。鉄分と一言で言っても色んな種類があるんだ。しかも、貧血改善は、単に鉄を補給するだけじゃ出来ないよ。鉄以外にもタンパク質やビタミンB群、亜鉛なんかも必要だから、これらも摂るようにしてね。あと、そもそも貧血になった原因を調べて根本から対処することも重要だよ
低血糖症は糖尿病の前段階。どちらも糖代謝の悪化を改善させることが大切です。
続いて、糖尿病の方が低血糖に陥ってしまう場合の分子栄養学的アプローチについてです。
通常、糖尿病と言えば血糖値が高くなってしまう病気というイメージですよね。しかし実際には、糖尿病を抱える方は低血糖症にもなりやすいと言われていて、血糖値が高い糖尿病の方でも低血糖症を引き起こしてしまう場合があります。
その中でも最も低血糖と関連が深いものが、インスリン注射など血糖を下げる作用のお薬を使ったときの副作用です。
通常、一型糖尿病と二型糖尿病も含め、血糖値を下げるホルモンであるインスリンの効きが悪くなったり分泌が出来なくなったりしてしまった場合は、インスリンを直接補給するインスリン注射などを行いますよね。インスリンは、高くなった血糖値を下げてくれる作用があります。
ただ、これら血糖降下剤・インスリン注射などは効き過ぎてしまうというリスクがあります。このインスリン注射や血糖降下剤が効きすぎてしまったり、食事量が少なかったり運動量が多かったりすると、普段よりも血糖値が下がりすぎてしまい、低血糖症が引き起こされてしまう場合があるのです。

例えば、糖尿病の方には「糖質制限食」や「運動」することが良いと言われていますよね。この糖質制限食を行いながら血糖降下剤やインスリン注射を行うと、薬が効きすぎて身体の中で糖が足りなくなってしまう場合があります。
また、糖質制限食を行いながら運動をすると、糖の消費量が大きく増えて糖が足りなくなってしまうことがあります。このような状態で血糖降下剤やインスリン注射など血糖を下げる薬の作用が残っていると、通常よりも大きく血糖値が下がり、低血糖症にまで陥ってしまう可能性があるのです。
ですので、糖尿病を抱えている方で血糖降下剤やインスリン注射を行っている方は、適切な薬剤使用に加えて、医師の指導の下、適切な食事や運動を取り入れるようにして下さい。特に生活習慣によって二型糖尿病になっている場合は、生活習慣の改善が急務です。
ここからは、主に生活習慣や感染症などの原因によって二型糖尿病になっている方に向けての分子栄養学的アプローチを解説していきます。
二型糖尿病の原因となりえる生活習慣及び感染症の例
- 肥満
- 運動不足
- 糖質・脂質過多などカロリーオーバーの食事
- 脂肪肝
- 歯周病
- ピロリ菌感染
- SIBO(小腸内細菌異常増殖症)
- リーキーガット症候群(腸漏れ症候群)
- その他慢性炎症性疾患など
二型糖尿病は、インスリン注射や血糖降下剤の効きすぎ以外でも低血糖症になりやすい病気の1つです。その理由としては、主に肥満や脂肪肝、ピロリ菌感染や歯周病などの感染症によって慢性炎症を引き起こし、この慢性炎症によってインスリンの働きが低下したり、糖代謝が悪化してしまうことが関係しています。
また、ピロリ菌の感染や腸内細菌叢(ちょうないさいきんそう)の乱れによって消化吸収能が低下すると、食べ物が十分に消化吸収出来なくなって低血糖を引き起こすことがあります。
二型糖尿病というとすべてが生活習慣に原因があると思われがちですが、実はそうではありません。生活習慣に気をつけている方でも、ピロリ菌などの感染症や肝臓病などの病気によって発症してしまうことがあるのです。
そして、このような疾病や感染症は、糖尿病とも低血糖症とも深い関係があります。始めに解説した、低血糖症との関連が考えられる疾病をもう一度見てみましょう。
低血糖症との関連が考えられる疾病
- 糖尿病(治療薬による低血糖も含む)
- 貧血
- 副腎疲労・慢性疲労症候群
- 副腎不全
- 脂肪肝など肝機能障害
- 甲状腺機能障害
- ピロリ菌感染、胃腸障害
- SIBO
- リーキーガット症候群
- 腸カンジダ症
- 口腔内環境の悪化
- 更年期障害、自律神経失調症
- 肥満、痩せすぎ
先ほどの「二型糖尿病の原因となりえる生活習慣及び感染症の例」と見比べてみると、かなり原因が似通っている事に気がつきますよね。
これはどちらもインスリンの働きが低下したり、糖代謝が悪化したり、消化吸収能が低下してしまったことが関係しています。前述したように、インスリンの働きが低下したり糖代謝が悪化してしまうことは、「血糖値スパイク」や「隠れ低血糖」を引き起こす原因です。
また、極端なダイエットや糖質制限と同じように、消化吸収に問題があって十分なカロリーや栄養が摂れない場合も、糖尿病や低血糖症に繋がる原因になります。
つまり、低血糖症と二型糖尿病は全く別の病気に思えますが、分子栄養学的に見たらどちらも「糖代謝の悪化」であり、低血糖症は二型糖尿病の前段階とも言える病気なのです。
そのため、低血糖症を改善させるための分子栄養学的アプローチは、二型糖尿病に対する分子栄養学的アプローチとよく似ています。「私は糖尿病と診断されていないから関係ない」と思わずに、是非このあたりも参考にしてみて下さい。二型糖尿病に対する分子栄養学的アプローチは、次の記事でも詳しく解説しています。

次からは、低血糖症と二型糖尿病に関係が深い疾病の分子栄養学的アプローチを重点的に解説します。
 ナンナン
ナンナンげげっ…低血糖症は糖尿病とも関連が深いのか💦
 はる かおる
はる かおるうん、低血糖症にも色々原因があるけど、特にインスリンの働きが低下するタイプでは糖尿病との関連が深いといわれているね。この場合は低血糖症が進行すると糖尿病のリスクも上がるから、そうなる前にアプローチしていくのが良いよ
ピロリ菌感染症と低血糖症の関連と、それに対する分子栄養学的アプローチ
糖尿病と低血糖症を抱えている方に、まず行って頂きたいのがピロリ菌の検査とそれに対する分子栄養学的アプローチです。実は、ピロリ菌感染症と糖尿病・低血糖症には深い関連性があることが分かっています。

まずは、ピロリ菌とはどんな菌なのかについておさらいしておきましょう。ピロリ菌と言えば、胃がんを引き起こす菌として有名ですよね。ピロリ菌はその正式名称を「ヘリコバクター・ピロリ」といい、胃粘膜に感染する菌のことです。この菌に感染していると、菌が出す毒素によって胃粘膜が傷つき、胃炎や胃潰瘍、胃がんの原因となる事が分かっています。
では、そんなピロリ菌の感染と糖尿病・低血糖症にはどのような関係があるのでしょうか?
ピロリ菌に感染すると引き起こされる主な症状として「胃炎」があります。この胃炎が慢性的に続くことによって免疫機能が過剰に反応(TNF-αの分泌亢進)してしまうと、血糖値を下げるためのホルモンである「インスリン」の働きが悪くなってしまうのです。3

ピロリ菌と言えば「胃がん」や「胃潰瘍」を発症する原因と言われていますよね。しかし、ピロリ菌に感染したからと言って必ずしも潰瘍や胃がんを発症するわけではありません。これらの疾患を発症しなくても、殆どの人にはピロリ菌の出す毒素によって「胃炎」が発症します。
この胃炎はピロリ菌の感染部位が広がっていくにつれて炎症部位が広がっていき、やがて胃粘膜全体に広がります。胃粘膜全体に炎症が広がると「慢性胃炎」となり、この状態が長く続くことによって萎縮性胃炎や胃潰瘍、胃がんに発展してしまうのです。

さらに、ピロリ菌に感染した部位ではピロリ菌を攻撃しようと白血球の一種であるマクロファージが活性化します。このマクロファージが、TNF-αという更に炎症を起こすサイトカインの一種を放出することでインスリンの機能が低下し、インスリン抵抗性が増加してしまいます。このインスリンの働きが悪くなってしまうと、血糖値が上がったときにより多くのインスリン分泌量が必要です。4
この多量に分泌されたインスリンが効き過ぎてしまうことで、今度は血糖値が下がりすぎてしまい、低血糖症を引き起こしてしまう原因になります。このような原因で引き起こされる低血糖症には「血糖値スパイク」や「隠れ低血糖症」などがあります。
また、ピロリ菌感染症における糖尿病・低血糖症の原因は慢性炎症だけが原因ではありません。他にも、胃粘膜が傷つくことで消化機能が低下し、タンパク質を始めとした栄養欠損を引き起こす原因になる事があります。インスリンなどを始めとした糖代謝に関連するのホルモンはタンパク質を材料にして作られているので、タンパク質不足になってしまうと糖代謝も悪化してしまう原因になってしまうのです。
例えば、私達が摂ったタンパク質は胃でアミノ酸まで消化し、小腸で吸収されています。このタンパク質をしっかり吸収するためには胃の働きが重要で、胃酸がしっかり分泌されていることが必要です。
健康な人であれば十分な胃の働きと胃酸分泌量がありますが、何らかの原因でピロリ菌に感染していると、ピロリ菌の出す毒素によって胃粘膜に炎症が発生していきます。この炎症が慢性的に続くことによって胃の粘膜がうすくやせてしまう「萎縮」が進み、萎縮が進むと胃の粘膜の胃液や胃酸などを分泌する組織が減少して「萎縮性胃炎」の状態に陥ってしまいます。

萎縮性胃炎の状態では、健康な胃の状態に比べて胃粘膜が薄くなり、胃酸の分泌量が低下します。この胃酸の分泌量が不十分の場合は、タンパク質をアミノ酸の状態まで十分に消化することが出来ません。すると、せっかく摂ったタンパク質が小腸で吸収出来ず、食べていても栄養不足に陥ってしまいます。このタンパク質が体内で不足することによって、低血糖症を始めとした様々な悪影響が引き起こされてしまうのです。
例えば、タンパク質不足が不足することで低血糖症を引き起こす理由の1つとしては、血糖値をコントロールするためのホルモンなどが十分に合成出来なくなってしまうことです。血糖値を下げてくれる「インスリン」というホルモンや、血糖値を上げてくれる作用のある「アドレナリン」や「ノルアドレナリン」「コルチゾール」などのホルモンはすべてタンパク質を材料に作られています。タンパク質不足になってしまうということは、これら血糖値をコントロールするためのホルモンの分泌量が減ってしまう事でもあります。
また、タンパク質不足はインスリンなどホルモンの合成不足を招く以外にも、筋肉量の低下を招く原因です。この筋肉量の低下も低血糖症の原因になり得ます。
理由は、私達の身体は筋肉を動かしたり脳を働かせたりするために「ブドウ糖」をエネルギー源として貯蔵、利用する機能が備わっています(貯蔵型のブドウ糖をグリコーゲンといいます)。このグリコーゲンは筋肉にも貯蔵されており、低血糖になった際には必要に応じて利用することで低血糖症を防ぐ仕組みが備わっています。
この時、ピロリ菌感染などによってタンパク質不足が深刻化していると、筋肉の元となるタンパク質が不足して筋肉量が低下してしまいます。筋肉量が低下すると貯蔵できるグリコーゲンの量や消費量も減少してしまうことから、正常な血糖値を維持することが難しくなってしまうのです。
このことから、もし今あなたが低血糖症の症状を抱えている状態なら、ピロリ菌感染によって胃腸機能が低下し、これが原因で低血糖症を発症している可能性も考えられます。低血糖症の根本原因から改善させるためにも、まずはご自身にピロリ菌の感染が無いかどうかを調べてみましょう。
ピロリ菌に感染しているかどうかは一般的に「胃カメラ」によって検査します。胃カメラでは鼻や口からカメラを挿入し、胃粘膜の状態を直接目視する検査です。この時に鼻や喉に麻酔を使ってカメラを挿入する際、苦痛を伴う方も少なくありません。
ですが、いきなり無理して胃カメラを受けなくても大丈夫です。ピロリ菌に感染しているかどうかは、血液検査である程度知ることが出来ます。これなら、胃カメラを受けるよりも負担がありません。まずは血液検査を受けて、ピロリ菌の感染状態や胃粘膜の状態、タンパク質の消化能力を調べて見てください。
血液検査の項目としては、胃酸の分泌量を表すPG1や粘膜の炎症程度を表すPG2、胃粘膜萎縮の程度を見るPG1/2比、ピロリ菌感染の有無を調べるHp抗体などがあります。このHp抗体の数値が10以上だった場合は、ピロリ菌に感染している可能性大です。Hp抗体は「ヘリコバクター・ピロリ抗体」と言って、免疫機能がピロリ菌と闘っていると増える抗体のことです。もしこの抗体の数値が10以上や、9以上など10に近い場合は次に説明する「胃カメラ」を受けてピロリ菌がいるかどうかを確認してください。

この他、胃の状態を知る方法として、PG1やPG2などがあります。ピロリ菌に感染していると胃粘膜に炎症が発生したり萎縮が発生する事から、PG1は減少、PG2は上昇する傾向にあります。例えば、健康な人であればPG1が50、PG2が5といった数値になっているのに対し、ピロリ菌に感染している場合はPG1が20、PG2が10のようにPG1が減少、PG2が上昇します。このPG1の数値からPG2を割るとPG1/2比となり、この数値が3.1を下回るようなら胃粘膜に萎縮が起きている可能性が高いと判断できます。(例 50÷5=10、20÷10=2)
もしPG1の数値が低い場合は、胃酸の分泌量が少なく、タンパク質をしっかり消化吸収することが出来ていない可能性があります。また、胃粘膜の炎症や萎縮があるとタンパク質が上手く吸収できなくなってしまいます。
ただし、人によってはピロリ菌に感染していなくてもPG1の数値が低かったり、PG2の値が高かったりする場合があります。この場合もピロリ菌に感染しているときと同じく消化能力が落ちている可能性がありますので、これらの検査を参考に、タンパク質がしっかり消化吸収出来ているかを確認してみてください。
ちなみに、過去にピロリ菌の除菌をしている場合は、ピロリ菌の除菌に成功していてもピロリ菌抗体が残る場合があります。胃カメラによる目視や呼気検査でピロリ菌感染が否定された場合は、ピロリ菌抗体が10以上あったとしても問題はありません。
また、血液検査によるピロリ菌の検査は、血液中に含まれるピロリ菌の抗体量を調べる検査です。ピロリ菌の有無を直接調べているわけではないので注意して下さい。
このため、ピロリ菌抗体の数値が高かった方や、PG1の胃粘膜の炎症が高かった方、PG1/2比の数値が3.1を下回っている方は、胃カメラによる直接の目視が必要です。当てはまった方は、ピロリ菌の感染有無や胃の状態を確認するためにも、必ず専門のクリニックで胃カメラの検査を受けましょう。
ここでご紹介した血液検査や胃カメラの検査は、後述する「オーソモレキュラー療法」でも受ける事が出来ます。特に胃カメラは検査技師の腕前によって診断が大きく左右されることから、クリニック選びが最も重要です。近いからといって近所のクリニックで安易にピロリ菌の検査や除菌を受けると、技師の腕前によってはピロリ菌が見つけられなかったり除菌に失敗したりする可能性もあります。このようなリスクを減らすためにも。胃カメラやピロリ菌の除菌を受けるクリニックは、技師の腕が良い信頼出来るクリニックを選んで下さい。
 ナンナン
ナンナンピロリ菌感染かぁ…確かに胃の検査は今まで受けたことが無いかも💧
 はる かおる
はる かおるピロリ菌の検査が保険診療になったのは2013年からだからね。それ以前はピロリ菌感染胃炎に対する保険診療は対象外だったから、ピロリ菌の検査を受けたことがない人は多いと思うよ。もし心当たりがある人は、是非ピロリ菌の検査を受けてみてね
ピロリ菌が見つかってもいきなり除菌はNG! 除菌成功率を高める分子栄養学的アプローチとは
次に、ピロリ菌が見つかった場合のアプローチ方法についてです。多くのクリニックでは、ピロリ菌が見つかった場合は抗生物質を服用して除菌することになるかと思います。
しかし、ピロリ菌の感染が見つかったからといって、すぐに除菌を開始してはいけません。実は、ピロリ菌の除菌が成功する確率は「栄養状態」によって左右されます。この栄養状態が悪い状態でいきなりピロリ菌の除菌をしてしまうと、抗生剤を服用した事による強い副作用が発生したり、ピロリ菌の除菌失敗率が上昇したりしてしまう可能性があるのです。
特に、血中のビタミンD濃度はピロリ菌除菌の成否に大きく関係しています。ビタミンDといえばカルシウムの吸収促進や骨の成長促進効果が有名ですが、実はそれだけではありません。ビタミンDには免疫を調整する働きや、胃や腸の粘膜を強くする働きがあります。他にも、糖尿病や自閉症、妊娠しやすい身体作りや花粉症などアレルギーにも効果があると言われています。

例えば、上のグラフはビタミンDの血中濃度が20ng/mL以上あるグループと、20ng/mL以下のグループのピロリ菌除菌成功・失敗率の関連性を調べたものです。その結果、20ng/mL以上のグループはピロリ菌の除菌成功率が86%と高く、逆に20ng/mL以下のグループではピロリ菌の失敗率が75%と高い傾向にありました。
つまり、ビタミンDの血中濃度が高い人はピロリ菌の除菌が成功しやすく、逆にビタミンDの血中濃度が低い人ほどピロリ菌の除菌に失敗してしまう確率が高くなってしまうのです。この理由としては、ビタミンDには免疫を調整する働きや、胃や腸の粘膜を強くする働きが関係していると言われています。
特に、ビタミンDはピロリ菌の抗体産生を促進する作用があることから、ビタミンDはピロリ菌抗体の産生量を介してピロリ菌に対する抵抗力を強めてくれるという研究結果があります5。また、ピロリ菌は胃の粘膜に住みつくので、胃の粘膜が丈夫であればその分ピロリ菌の増殖を防いだり感染を防いだりする力が強まるのです。
このような結果から、栄養が不足している状態でいきなりピロリ菌の除菌を開始してしまうと、ピロリ菌の除菌に失敗してしまう確率が高くなってしまいます。加えて、栄養不足の状態では抗生物質服用時の副作用も強く出る傾向にあり、強い副作用が出た場合は除菌治療を全面的に中止する場合もあります。

一般的に抗生物質服用時の副作用発生頻度としては14%〜45%程度と言われており、主な症状としては下痢や軟便、味覚障害や口内炎、皮疹(ひしん)などです。この副作用が起きる原因としては、抗生剤を服用すると腸内細菌が死んで腸内細菌叢が乱れてしまうことが原因です。
腸内には善玉菌と悪玉菌が住んでおり、この菌のバランスで健康が保たれています。抗生剤を服用すると善玉菌も悪玉菌も含めてすべてを殺菌してしまうことになるため、腸内環境が乱れて下痢や軟便、腹痛や便秘といったお腹の調子が悪くなる副作用が引き起こされるのです。
また、ビタミンB群不足や貧血など栄養状態が悪いときは、抗生剤服用時に口内炎や舌炎などの副作用が強く出る傾向があります。軽い症状なら除菌治療が続行できますが、強い副作用が出た場合は除菌を全面的に中止する場合もあります。
しかも、ピロリ菌の除菌に失敗したからといって、何度でも除菌治療が行えるわけではありません。なぜなら、ピロリ菌に対して一度使用した抗生剤は、ピロリ菌に耐性が付いてしまって二度と使えなくなってしまうからです。このため、ピロリ菌の除菌で使用できる抗生剤の種類には限りがあります。加えて保険適用でピロリ菌の除菌が出来る回数にも制限があり、3回失敗するとそれ以降は保険が適用できなくなります。
このことから、ピロリ菌を除菌する際はまずしっかりと栄養補給を行って、ピロリ菌の成功率を上げておくことが重要です。これをせずに何度もピロリ菌の除菌に失敗してしまうと、その分だけ身体に大きなダメージがかかります。いくら保険適用といえど、除菌治療にはお金もかかりますし、クリニックに通う手間もかかります。1回で除菌が成功するなら、それが一番良いですよね。
ですので、ピロリ菌の除菌前と除菌後はしっかりと栄養補給を行って、ピロリ菌の成功率を上げておきましょう。除菌開始前はビタミンDを中心に粘膜を強化しておくことが重要です。また、除菌後は乱れた腸内細菌叢を回復させるためにも、プレ・プロバイオティクスを中心とした腸ケアを行って下さい。
この除菌後のアプローチを疎かにすると、腸内環境が悪化してうつ病に繋がったり、肥満や糖尿病の発症、低血糖症が治らなかったりなどの健康状態が悪化する原因にも繋がる可能性があります。下記のアプローチを参考に、ピロリ菌の除菌開始前と除菌後のケアを行うようにしましょう。

ピロリ菌除菌の前後に行う栄養アプローチ
- 消化酵素
- グルタミン
- ビタミンD
- ビタミンA
- ビタミンB群
- ビタミンC
- 亜鉛
- プロバイオティクス
- プレバイオティクス
ピロリ菌の除菌前に行う栄養アプローチは、ピロリ菌除菌の1ヶ月~2週間前を目安に、ご自身の状態を確認しながら行って下さい。先ほども解説しましたが、血中のビタミンDの濃度が低い場合はピロリ菌の除菌に失敗してしまう確率が高くなります。この血中のビタミンD濃度は血液検査を受けることで分かりますので、現在ご自身がどれくらいビタミンDの血中濃度があるのかは事前に調べておきましょう。
ちなみに、グルタミンと亜鉛は腸粘膜のケアに効果的、ビタミンAはビタミンDと協力して働くのでセットで摂る方が効果的と言われています。その他、ビタミンB群やビタミンCも除菌時の副作用を減らしたり免疫力を高めるのに有効ですので、これらはなるべくセットで摂るようにして下さい。加えて、胃の消化能力を助けるためにも消化酵素による消化サポートも同時に行うようにしましょう。
これらの栄養アプローチは、どのくらいの量を補給すれば良いのかについても個人差があります。最適な補給量については、後述するオーソモレキュラー療法の血液検査を受けてみて下さい。
また、ピロリ菌感染症に対する分子栄養学的アプローチは下記の記事でも詳しく解説していますので参考にして下さい。

 ナンナン
ナンナン栄養状態が悪い状態でピロリ菌の除菌を行うと失敗する確率が上がっちゃうのか💧
 はる かおる
はる かおるそうそう、栄養状態とピロリ菌の除菌確率には関連があると言われているよ。ピロリ菌の除菌は身体にも負担がかかる上に、何度も出来ないから、なるべく栄養状態を整えてから行った方が良いね。
肥満・隠れ肥満は糖尿病と低血糖症の原因に。肥満・隠れ肥満に対する分子栄養学的アプローチ
次に、肥満・隠れ肥満と糖尿病・低血糖症の関連についてと、それに対する分子栄養学的アプローチについてです。
現代は飽食の時代と言われるように、食べたいものを食べたいだけ、いつでもどこでも食べられるようになりました。また、交通手段の発展による運動不足やお酒の飲み過ぎなど、あまり動かなくても嗜好品が楽しめる時代になっています。その結果、カロリーや糖質の摂り過ぎを始めとした肥満に繋がる大きな原因となりました。
この肥満が、実は生活習慣病を始めとした二型糖尿病や、低血糖症を引き起こす原因と言われています。肥満とは、いわゆる体脂肪が身体につきすぎてしまった状態のことです。
体脂肪自体は飢餓から命を守るために備えられた身体の機能ですが、この体脂肪がつきすぎることによって炎症が発生する原因となります。そして、この炎症が慢性的に続くことによって、インスリンが効きにくくなり糖尿病や低血糖症に繋がってしまうのです。

具体的な肥満への流れとしては、身体には脂肪を蓄える「脂肪細胞」と呼ばれる細胞があり、過剰な糖質摂取や高カロリー食、運動不足などによってこの脂肪細胞が徐々に肥大化していきます。この肥大化した脂肪細胞は一定の大きさになるとそれ以上の大きさになる事は出来ず、細胞分裂することで増加します。この一連のサイクルが進むことで肥満が進んでいきます。
ただ、この脂肪細胞自体は悪者ではありません。脂肪細胞には炎症を抑えるための生理活性物質や炎症を促進させる生理活性物質等を分泌しています。しかし、脂肪細胞があまりにも増えすぎてしまった状態だと、炎症を抑えるための生理活性物質の分泌が低下し、炎症を亢進させる生理活性物質の分泌が亢進します。すると、結果として慢性炎症を引き起こしてしまうのです。
この慢性炎症が引き起こされると脂肪細胞が弱ったり死んでしまったりしてしまいます。すると、その脂肪細胞からDNAの断片が血管中に離脱し、これを異物と捉えた免疫細胞の一種、マクロファージが異物を除去するために活性化します。このマクロファージが更に炎症を起こすホルモンを放出することで、インスリンの機能が低下し、インスリン抵抗性が高まってしまうことが分かってきたのです。
ですので、肥満と糖尿病・低血糖症の関係は切っても切り離せません。基本的には、肥満が進行すればするほど慢性炎症が発生し、インスリン抵抗性がドンドン進んでしまいます。糖尿病や低血糖症を抱えている方の中には、体重増加やお腹のポッコリが気になっている方は多いのではないでしょうか? もしかすると、あなたの糖尿病や低血糖症も、この肥満が原因になっているかもしれません。
ただし、糖尿病や低血糖症を抱えている方の中には「太っているようには全く見えない」ような人でも糖尿病や低血糖症になってしまっている方がいます。これは、見かけでは太っていないように見えても、実は内臓や肝臓などに脂肪がベッタリ付いている「隠れ肥満」になっている可能性があります。
この隠れ肥満の状態になってしまっている方も、実は肥満の方と同じようにインスリンの機能が低下し、糖尿病や低血糖症を発症してしまう原因になっている可能性があるのです。

近年、日本人に多いと言われているのが、「異所性脂肪」と呼ばれる脂肪です。異所性脂肪とは、本来脂肪が付くはずが無い肝臓や筋肉、心臓やすい臓などに脂肪が溜まってしまう状態のことです。
最近の日本人の糖尿病患者は、肥満指数として使われるBMI値が23kg/㎡程度であり、肥満とされているBMI値25kg/㎡を超えていなくても、糖尿病を発症しやすいことが分かってきています。6
この異所性脂肪の最も多いものとしては、「脂肪肝」が挙げられます。脂肪肝とは、肝臓の周りに脂肪がベッタリくっついてしまった状態のことです。この脂肪肝がある場合は、脂肪肝が無い人と比べてインスリン抵抗性が高いことが分かり、糖尿病や低血糖症との関連が言われるようになりました。

順天堂大学の研究グループが正常体型に見える人々を調べたところ、内臓脂肪が無くても脂肪肝があるとインスリン抵抗性が高く、逆に内臓脂肪があっても脂肪肝が無ければインスリン抵抗性が低いという研究結果が出ています。
このため、体重やBMI値が正常範囲だったとしても、異所性脂肪の状態によっては糖尿病のリスクが高まってしまうのです。
従来、この脂肪肝にかかる人と言えば、お酒をよく飲む人がかかるという認識でした。しかし、近年ではお酒を全く飲まない方でも脂肪肝になったり糖尿病にかかってしまう方も増えてきています。この背景には、炭水化物や脂質過多など食生活の悪化、栄養状態の悪化、運動量の低下が関係しています。
肝臓は沈黙の臓器と呼ばれ、脂肪が溜まっていたり機能が落ちたりしていても殆ど自覚症状がありません。この見えない脂肪肝を放置することで糖代謝が徐々に悪化し、低血糖症の発症や糖尿病の発症に繋がってしまうのです。
脂肪肝と糖尿病、低血糖症の関係とは?
では、なぜ脂肪肝によって糖代謝が悪化し、低血糖症や糖尿病に発展してしまうのでしょうか?
実は、この肝臓には食べた糖(グルコース)をグリコーゲンとして貯える働きがあります。グリコーゲンとは、貯蔵型のブドウ糖(グルコース)のことで、貯えたグリコーゲンは必要に応じてグルコース(ブドウ糖)に変えられています。そして、必要に応じてグリコーゲンをグルコースに分解し、血中に放出して血中ブドウ糖濃度を一定に保とうとしてくれています。
しかし、肝臓に脂肪が溜まった脂肪肝の状態だったり肝機能に障害があったりすると、グリコーゲンを正常に溜めることが出来ません。その結果、溜められなかった血糖が血中に溢れて高血糖になってしまったり、低血糖になった際に肝臓から適切にグルコースが供給できなかったりして、糖尿病、低血糖症の発症に繋がってしまうのです。

この脂肪肝と言えば、従来はお酒をよく飲む人がかかるという認識でした。しかし近年ではお酒を全く飲まない方でも脂肪肝になったり糖尿病にかかってしまう方も増えてきています。
では、何故お酒を全く飲まない方でも肝臓に脂肪がベッタリ付いてしまうのでしょうか?
この理由については、主にタンパク質やビタミン・ミネラルを始めとした「栄養が不足すること」が1つの原因として関係しています。脂肪肝の例で言えば、肝臓に脂肪がベッタリとくっついてしまう状態の事ですよね。これは一般的に「お酒の飲み過ぎ」や「食べ過ぎが原因」と言われていますが、実際にはそんな事もありません。食べ過ぎとは一切関係が無い、痩せた女性でも脂肪肝になってしまう場合があります。
これはどういう事かというと、栄養不足によって肝機能が低下すると、糖質や脂質などの栄養素がきちんと代謝することが出来なくなってしまいます。すると、余った糖質や脂質などが中性脂肪に変えられ、肝臓の周りにベッタリとくっついて脂肪肝となってしまうためです。
肝臓は、身体で使われる酵素やホルモンなどを生産するいわば製造工場です。私達が食べた食べ物は胃や腸で消化吸収され、血液に乗って肝臓へと運ばれます。そして肝臓では、運ばれて来た栄養を元に体内に必要な酵素やエネルギーが合成され、必要に応じて全身に送り届ける役割を担っています。

この時、肝臓では非常に多くのビタミンB群を消費しています。ビタミンB群は、糖質、脂質、タンパク質などありとあらゆる栄養素を利用するためには欠かせない補酵素です。
このビタミンB群が十分に足りていない場合は、酵素を作ったり、糖質や脂質をエネルギーとして燃やすことが十分に出来なくなってしまいます。すると、余分な糖質や脂質が中性脂肪として肝臓に貯えられ、これらが脂肪として肝臓にベッタリくっついて脂肪肝の原因となってしまいます。
つまり、決して食べ過ぎていない痩せている人でも脂肪肝になってしまうのは、このような栄養不足が根本原因として隠れている場合があるのです。

このような肝臓に脂肪が溜まった脂肪肝の状態だったり肝機能に障害があったりすると、グリコーゲンを正常に溜めることが出来なくなってしまいます。その結果、溜められなかった血糖が血中に溢れて高血糖になってしまったり、低血糖になった際に肝臓から適切にグルコースが供給できなかったりして、糖尿病、低血糖症の発症に繋がってしまうのです。
他にも、肝臓は身体で使われる酵素やホルモンなどを生産するいわば製造工場です。血糖値を正常にコントロールするためのホルモンであるアドレナリンやグルカゴン、コルチゾール、インスリンなどを作るために必要なタンパク質は必ず肝臓で代謝されてから全身に運ばれています。つまり、栄養が不足した場合や肝機能が低下してしまった場合は、これらホルモンの合成量低下にも繋がってしまう恐れがあるのです。
このように、糖尿病や低血糖症の根本原因には脂肪肝や異所性脂肪が関係しており、これには栄養欠損や食生活などの生活習慣が関係しています。特に、現代の食事はパンやラーメン、パスタやうどんなど炭水化物や脂質に偏った食生活をしていますよね。これでは身体を正常に動かすためのタンパク質やビタミン、ミネラルなどの栄養が足りなくなってしまいます。
ですので、糖尿病や低血糖症を改善させるためには、タンパク質やビタミン、ミネラルなどの栄養補給が重要になってきます。この栄養補給を行わずにいくら糖質制限やカロリー制限を行っても、栄養が無ければ肝臓は元気にならず、肝臓が元気にならなければインスリン抵抗性も改善しないので糖代謝は改善出来ません。
糖代謝が悪化する原因となっている脂肪肝や肥満を改善させるためにも、サプリメントなどで十分な栄養補給を心がけましょう。しっかりと十分な栄養素を取り入れることが出来れば、糖尿病や低血糖症も改善出来る可能性が高いです。
ただし、適切な栄養補給に加えて運動も必要になります。生活習慣が原因の病気に対しては、単に栄養補給だけを行うのではなく、運動を含めた生活習慣の改善を行っていくことが何よりも重要です。
ですので、分子栄養学的アプローチは、単にサプリメントを飲んで治す療法では無く、あくまで栄養欠損を改善させることと、生活習慣を改善するために必要な栄養素を補給することが目的です。サプリメントを摂るだけで生活習慣病が改善するわけでは無い点に注意して下さい。具体的な栄養素や栄養アプローチについては後ほど解説します。
 ナンナン
ナンナン糖尿病、低血糖症の根本原因は、栄養不足が関係あるのか・・・💧
確かに、全然栄養が足りてないかもしれない💦
 はる かおる
はる かおる栄養が不足することで結果的に糖の代謝が悪くなり、糖尿病、低血糖症になってしまうんだ。
だから、糖代謝を改善させるためにも、積極的な栄養補給がキーポイントだね。
肥満・隠れ肥満を改善するためには、正しい食事・運動を行う事が大切です
糖尿病・低血糖症の改善としての第一アプローチは、食事と肥満の改善と運動です。
現代の食生活では、お菓子やジュースの摂取量が多かったり、ラーメンやパスタ、うどんやパンなどの炭水化物に偏りがちになったりします。これらもたまに食べる分には悪くないのですが、ラーメン単品だけでお腹いっぱいにするとか、ラーメン大盛りチャーハン大盛りセットなど炭水化物のみで毎日お腹いっぱいにしてしまうと、栄養バランスが崩れてしまいます。
この栄養バランスを整えるためにも、バランスの良い食事内容を心がけましょう。食事内容のポイントは、和定食や地中海料理など野菜やタンパク質、炭水化物をバランス良く摂れるメニューがオススメです。


これら和食や地中海料理は、おかずの種類も多く、野菜も多く摂れるので栄養バランスの改善には最適な食事内容です。お米の量も食べ過ぎなければ問題ありません。ダイエット等で食事制限をしている方は、カロリーが不足してしまわないよう、オリーブオイルなども取り入れてしっかりカロリーを確保しましょう。
それから、食べ方にもポイントがあります。血糖値を急激に上げないようにするために、まずは野菜サラダなど食物繊維から先に食べるようにして下さい。そして、次にお肉などの副菜、タンパク質を食べて、最後にお米などの主食を食べるようにしましょう。こうすることで糖の消化吸収が緩やかになり、血糖値の急激な上昇を抑えてくれます。
そして、食べたら運動です。運動することによって糖が肝臓や筋肉に取り込まれ、エネルギーとして代謝されます。この糖が肝臓や筋肉に取り込まれる際に使われる出入り口が、GLUT4(グルートフォー)と呼ばれるものです。このGLUT4が多いほど肝臓や筋肉への糖の取り込み量が増えていきます。
糖の取り込み量が増えると、その分だけ糖が筋肉や肝臓で貯蔵、消費され、インスリンの分泌量が減って、インスリンだけに頼らなくても血糖値を下げることが出来るのです。
このGLUT4の量は単純に筋肉量に比例しますので、運動を続けることが糖尿病やインスリン抵抗性の改善へ繋がります。糖代謝を改善させていくためにも、日頃からの運動を習慣にしてみて下さい。

この運動は、軽いウォーキングやストレッチ、筋トレなどから始めるのがオススメです。毎日の習慣や食後の習慣として、最低でも30分は歩いたり運動したりして下さい。逆に、有酸素運動など激しいマラソンはエネルギー消費と身体への負担が多く、糖代謝が追いつかなくて低血糖になってしまうリスクがあります。
このような運動はもっと糖代謝が改善してきてから行う方が安全ですので、まずは軽い運動からスタートしていきましょう。運動することに慣れてきたら、筋肉量をアップさせるためにもウェイトトレーニングなどの無酸素運動を取り入れてみて下さい。GLUT4の量は単純に筋肉量に比例しますので、筋肉量アップが糖代謝改善の鍵を握っています。
このような食事改善と運動に加えて、更に糖の代謝をアップさせる栄養補給を同時に行うことが重要です。特に、運動前後にしっかりタンパク質やビタミン、ミネラルを補給しないと、運動によって筋肉が壊されたまま修復できなくなってしまいます。運動後に筋肉をしっかり付けるためにも、次のような栄養補給を心がけてみて下さい。
筋肉量を増やし、糖代謝を上げるために必要な栄養素
- タンパク質
- BCAA(運動前後)
- ビタミンB群
- ビタミンC
- 亜鉛
- αリポ酸
- 鉄
このような栄養補給に加えて、この記事の途中で解説したよく噛むことと、回数頻回食も必要に応じて組み合わせて行ってみましょう。
 はる かおる
はる かおる運動前後に適切な栄養補給をしないと逆効果になるよ❗
食事内容の改善とあわせてやってみてね。
インスリンの材料となる栄養素も同時摂取を
また、上述した糖尿病や低血糖症を抱えている方はインスリンの働きが低下していることが殆どですので、インスリンの働きを助ける栄養素の摂取も重要です。食事改善や運動に加えて、インスリンの構成成分となる栄養も同時に補給していきましょう。
特に亜鉛不足は、血糖コントロール機能の低下と低血糖症の発症に大きく関係しています。亜鉛は血糖値を下げるためのホルモンである「インスリン」の合成、作用に不可欠で、不足するとインスリン分泌や機能の低下を招きます。

例えば正常な人の場合、すい臓でインスリンが分泌されるときは、亜鉛も同時に分泌されています。この亜鉛がインスリンを保護することで、肝臓でインスリンが分解されてしまうことを防いでくれているのです。
しかし、亜鉛が不足している場合、すい臓はインスリンだけを分泌します。すると、亜鉛に保護されていないインスリンは肝臓で分解されてしまい、全身インスリン濃度が低くなってしまいます。この結果、インスリンの血中濃度低下が引き起こされ、そのぶんだけ血糖値が上昇しやすくなってしまうというわけです。つまり、低血糖症は亜鉛不足も大きな原因の1つと言えます。
この事からも、インスリンの材料となる栄養素や働きを助ける栄養素も同時に摂取していきましょう。インスリンの働きを助ける栄養素としては、
インスリンの構成材料として働く栄養素
- タンパク質
- ビタミンB群
- ビタミンC
- カルシウム・マグネシウム
- クロム
- 亜鉛
などがあります。
インスリンはタンパク質を元に、ビタミンやミネラルを使って合成されています。これら材料となるタンパク質やビタミンB、亜鉛などをしっかり補給することで、インスリンの合成と働きを助けます。
また、マグネシウムやクロムなどの摂取によってインスリン抵抗性の改善が見られる研究結果7もある事から、併せて摂ることも効果的でしょう。他にも、マンガン・リン・カリウム 等の栄養素も糖代謝を助けてくれる栄養素です。バランスの良い食事を心がけ、足りない分はサプリメントで補うようにしてみて下さい。
 はる かおる
はる かおる必要な栄養素がカブって解説されるけど、その栄養素はそれだけ重要だってこと。特にタンパク質は身体を構成する唯一の栄養素だから、積極的に摂るようにしてね
脂肪肝、炎症対策には積極的な抗酸化対策を
次に、脂肪肝や炎症対策についてです。脂肪肝など肝臓に脂肪がベッタリ付いた状態だったり炎症が発生したりしていると、食事から摂取した栄養素が肝臓でうまく利用出来なくなり、インスリンの働きが落ちてしまいます。
この肥満や脂肪肝、炎症を鎮めてインスリンの働きを改善させるためにも、肝臓を元気にする栄養や炎症対策となる栄養素も同時に摂取していきましょう。
脂肪肝の対策をする際は、まず肝臓の機能が正常かどうかを血液検査で確認してみて下さい。肝臓の状態は、ASTとALT、γ-GPTの数値でおおよそ分かります。特にASTやALT、γ-GPTが20を下回っていた場合は、ビタミンB群を始めとした栄養欠損によって機能が低下している可能性が高いです。
この場合は、タンパク質とビタミンB群を中心とした栄養を積極的に補給するようにしましょう。

ASTとALTの数値を見たとき、ASTよりもALTの方が高かった場合や、γ-GPTが高い場合は「脂肪肝」が疑われます。腹部エコーなどの検査を受けて、脂肪肝の状態を確認してみて下さい。
脂肪肝には、アルコール性脂肪肝と非アルコール性脂肪肝がありますが、糖尿病や低血糖症を抱える方はアルコールを飲まない非アルコール性の脂肪肝を抱えている場合も多く見受けられます。この場合も、糖代謝の異常により糖が肝臓で利用出来なくなり、脂肪として肝臓に貯えられてしまった状態です。もしアルコールを飲まれている方でアルコール性の脂肪肝がある場合は、アルコールの摂取を控えて下さい。
また、肝臓の状態を把握する検査項目としては、他にもコリンエステラーゼやコレステロール、アルブミンや血小板、肝炎ウィルス抗体などがあります。これらも総合的に見て判断することが重要ですので、きちんと医療機関を受診して判断して貰うようにしましょう。
このような肝機能が低下していることで糖尿病や低血糖症が引き起こされている場合は、肝機能を正常に戻すことが最優先です。肝臓は栄養を使って働いていますので、積極的な栄養補給が欠かせません。具体的な栄養素としては以下のようなものがあります。
- タンパク質、BCAA
- ビタミンA
- ビタミンB群
- ビタミンC
- ビタミンD
- ビタミンE
- ナイアシンまたはイノシトール
- ウコン
- シリマリン
- グルタチオン
特に肝臓自体もタンパク質で出来ていますので、タンパク質の補給が重要となります。また、タンパク質を利用するための補酵素であるビタミンB群も重要です。
脂肪肝は炎症の一種になりますので、炎症対策としてEPAやビタミンE、ビタミンC、αリポ酸など抗酸化アプローチも有効になります。肝機能を高めてくれるウコンやマリアアザミなどの栄養素も必要に応じて摂取すると良いですね。
 ナンナン
ナンナンなるほど、低血糖症を改善させるためには肝機能を元気にすることが大切なんだね
 はる かおる
はる かおるそうだよ。肝臓は糖代謝と密接な関係があるから、肝臓を元気にすることが色々な病気改善に繋がるんだ。肝臓の状態は必ずチェックして、肝臓を元気にするアプローチも行ってみてね。
口腔内の環境悪化による炎症が糖尿病と低血糖症の引き金に
次に、糖尿病や低血糖症の原因として切っても切り離せないのが「口腔内環境の悪化」です。
先ほどは脂肪肝など異所性脂肪によってインスリン抵抗性が増し、糖代謝が悪化する事について解説しました。この異所性脂肪と並んで糖代謝が悪化してしまう原因が、歯周病など口腔内環境が悪化することです。
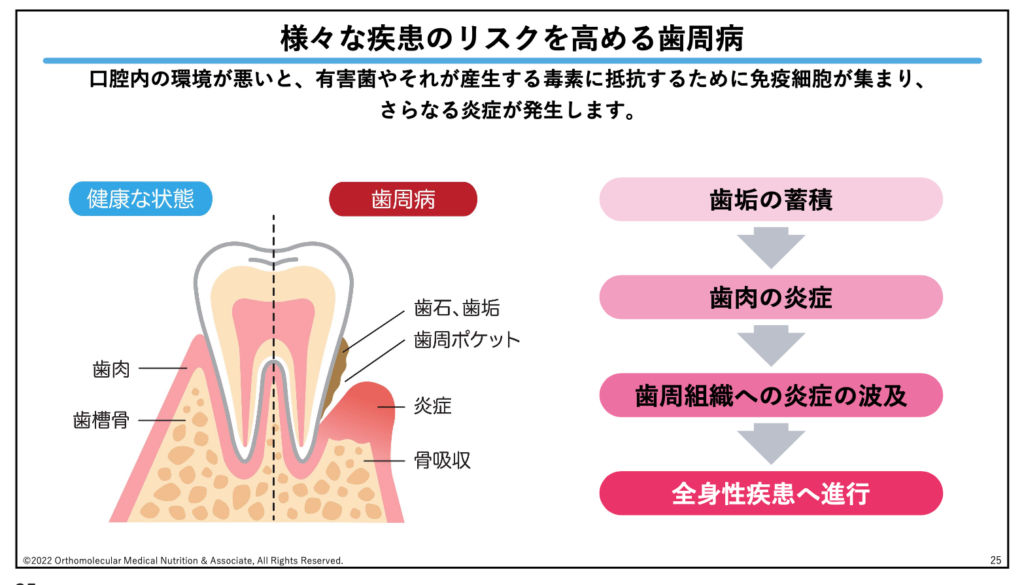
一見すると、糖尿病や低血糖症と歯周病には何の関係性があるの?と思いますよね。実は口腔内環境の悪化は糖尿病に限らず全身の健康状態と関係していて、例えばアルツハイマー病や心筋梗塞、脳梗塞、動脈硬化や関節リウマチなど、様々な病気を発症するキッカケになっているのです。
例えば、歯周病と糖尿病は相互に影響し合っており、歯周病があると糖尿病になりやすくなるという研究結果があります8。また、逆に糖尿病の方は歯周病が進行しやすくなるとも言われています。
この原因としては、主に歯周病菌の出す毒素によって発生する炎症が原因です。歯周病菌は主に食べかすや磨き残しをエサに、歯と歯肉の間で増殖します。この菌がドンドン増殖していくと、そこで大量の毒素を分泌し、毒素によって歯肉に炎症が発生します。
この炎症が進行していくにつれて歯肉が弱くなり、歯肉から出血を伴います。すると、弱くなった歯肉中の血管から歯周病菌の毒素が歯槽骨に侵入し、歯を支えている骨を破壊して溶かすなどの影響を与えます。この状態が慢性的に進行したり続いてしまったりすることで全身へ毒素や炎症が飛び火し、先ほどの動脈硬化やアルツハイマー病、糖尿病など全身性の疾患へと進行してしまうのです。

この歯周病菌が出す毒素によって発生する炎症は、先ほどの異所性脂肪や脂肪肝と同じく、インスリン抵抗性を引き起こし、糖代謝を悪化させる事が分かっています。
メカニズムとしては上述した肥満の時と同じく、弱った歯肉組織から侵入した歯周病菌や毒素をやっつけるために、マクロファージが活性化します。このマクロファージが更に炎症を起こすホルモンを放出することで、インスリンの機能が低下し、インスリン抵抗性が高まってしまうのです。
この事は、糖尿病と歯周病との関連として最近よく言われるようになってきました。特に糖尿病を抱えている方ほど歯周病が重症化しやすく、歯周病が重症化するほど糖尿病が悪化していきます。つまり歯周病と糖尿病はお互いに悪影響を及ぼし、悪循環を形成してしまうのです。
それから、歯周病による身体への悪影響はこれだけではありません。歯周病は歯を支える歯肉に炎症が起こることから、進行すると歯が抜け落ちたり噛む力が低下などの悪影響を引き起こすことがあります。この噛む力が低下することで、消化不良を引き起こしたり、腸内細菌のバランスが乱れたりして、全身の健康状態が悪化する悪循環が生まれてしまう恐れがあります。

私達は食べ物を食べるときに、「よく噛む」事で唾液が分泌され、唾液に含まれる「アミラーゼ」によってデンプン質をブドウ糖まで分解しています。これと同時によく噛むことでインスリンの分泌が促され、血糖値が上がりすぎないような機能が備わっています。
もし、歯や歯茎が悪くなって噛めなくなったり唾液の分泌量が減ってしまうと、十分に噛むことが出来ません。十分に噛むことが出来なくなってしまった場合は、食べ物を大きい塊のまま飲み込むことになり、胃に負担がかかって消化不良を起こしてしまいます。
その結果、未消化の大きなタンパク質や分子が小腸や大腸に流れ込み、これをエサにする悪玉菌が増殖し始めます。この悪玉菌が体内で悪さをすること腸に炎症が発生し、更に体内で炎症が促進。この炎症がまた口腔内環境を悪化させるという悪循環に陥ってしまうのです。
このような悪循環が、口腔内の環境悪化が引き金となって引き起こされていきます。ですので、糖尿病と低血糖症を改善するためには口腔内のケアも欠かせません。この口腔内のケアは先ほど解説した脂肪肝や肥満の対策とセットで行う事が望ましく、また腸内環境が悪化してしまっている場合は後述する腸ケアも同時に行う事が望ましいです。
このような口腔環境の悪化と腸内環境を含め全身の状態は、オーソモレキュラー療法の唾液検査と血液検査を受けることで分かります。唾液検査と血液検査はセットで受ける事で初めて意味があり、両方の検査を受けることでより正確な健康状態を把握することが出来ます。

糖尿病や低血糖症を抱えている方は、全身性疾患の予防や糖代謝改善のためにも、日々の口腔ケアを欠かさず行うようにしましょう。口腔ケアと言っても歯磨きだけでは不十分です。ウォーターピックや歯間ブラシなども使用して、なるべく磨き残しがないよう心がけて下さい。
 ナンナン
ナンナンし、歯周病も糖尿病と低血糖症に関連があるのか…💧
 はる かおる
はる かおるそうそう、一説によると歯周病にかかっている成人の割合はおよそ7割と言われているよ。国民病と言われる糖尿病や生活習慣病も口腔内の環境悪化が原因かもね
 ナンナン
ナンナンなるほどね💧 分かった、今度からちゃんと歯磨きするよ
 はる かおる
はる かおる昔は「芸能人は歯が命」ってフレーズが流行ったけど、芸能人じゃ無くても歯は命だね
糖尿病と低血糖症の悪化を防ぐためにも、口腔内をケアしましょう
糖尿病、低血糖症の改善には、食事内容の改善や運動に加えて口腔内のケアも重要です。口腔内が悪化する最も多い原因としては歯垢の磨き残しですので、電動歯ブラシやウォーターピックなどを使って歯と歯の隙間もしっかりケアしていきましょう。ここでは、オススメの口腔ケアグッズをいくつかご紹介します。
電動歯ブラシを使用する
磨き残しが多く残る原因は、やはり手磨きによるものです。手磨きだと適切な磨き方が求められる上に、歯垢をしっかり落としきるまで磨くには時間がかかります。そのため、手磨きのみの口腔ケアだと磨き残しが多くなってしまいます。
このような問題を解決するためにも、是非電動歯ブラシを取り入れてみて下さい。電動歯ブラシであれば、短時間で確実に歯垢を落とすことが出来ます。電動歯ブラシには音波式など振動するタイプのものとブラシが回転する回転式がありますが、歯垢をしっかり落とすなら回転式ブラシがオススメです。歯垢は細菌が出すネバネバ物質に覆われており、これを物理的にそぎ落とせる回転式ブラシが最も効率的に除去することが出来ます。
この回転式の電動歯ブラシにもピンからキリまでありますが、あまり高いものを選ぶ必要はありません。機能面と価格面のバランスが良い真ん中あたりのモデルを選ぶと良いでしょう。オススメは、ブラウンのOral-Bシリーズです。僕自身も、ブラウンのOral-Bシリーズを愛用しています。お好きな色や形で選んでみて下さい。
プロポリス、マヌカハニー入り歯磨き粉
次に、歯磨き粉です。これは特に何でも大丈夫ですが、歯周病対策用に作られたある程度の値段がしている物を選びましょう。研磨剤が配合されている物は歯と歯肉を傷つけてしまう可能性がありますので、選ばないようにして下さい。
個人的なオススメは、プロポリス、マヌカハニー配合の歯磨き粉です。プロポリスやマヌカハニーには天然の殺菌成分が含まれており、歯周病菌の殺菌にも効果的です。これら天然の殺菌成分は口腔内の有用菌に対してダメージを与えすぎないので、口腔内の細菌バランスを保つ上でもオススメです。
逆に、マウスウォッシュや殺菌成分が強すぎる歯磨き粉では口腔内の有用菌も殺菌してしまいますので注意しましょう。
ウォーターピックを使用する
電動歯ブラシは短時間で歯垢を落としてくれるものの、やはり歯と歯の隙間の汚れまではしっかり落としきることが出来ません。この歯と歯の隙間をしっかり落とすのに有効なのが、「ウォーターピック」や「ジェットウォッシャー」と呼ばれているものです。
仕組みとしては、高圧な水流を歯や歯肉に当てて汚れを落とすというものになります。高圧洗浄機で有名な「ケルヒャー」の口腔内で使うものといった感じですね。文字で説明するよりも、動画の方がわかりやすいかと思います。
このように、高圧の水流を当てて歯と歯の隙間にある汚れを効率よく落とします。電動歯ブラシだけでは落とせない汚れもしっかり落とせますので、歯ブラシ後にウォーターピックやジェットウォッシャーを併用するようにしましょう。
歯周病の状態によっては使い始めに出血するかも知れませんが、使っている内にだんだんと出血量が減ってきます。およそ3ヶ月程度使用すれば殆ど出血も収まり、歯周病の状態も改善してきますので、始めは出血したり痛みがあっても根気強く続けるようにしてみて下さい。
ウォーターピックやジェットウォッシャーには類似品が安く売られていますが、水圧など機能面から見てもちゃんとしたメーカー品を購入するのがオススメです。メーカー品の値段は高めですが、使いやすさや機能面、耐久性や汚れの落ちやすさなどしっかり考えられています。これで今後、歯の治療費や病気の治療費が減ると考えると、かなり安い投資かと思います。一度買うと家族で使える上にずっと使える物ですので、是非勇気を持って購入してみて下さい。
口腔内環境改善サプリメントを使う
歯の汚れをしっかり落としたら、次に口腔内の細菌バランスを整えていきましょう。
細菌バランスと言えば腸内環境を思い浮かべるかも知れませんが、実は口腔内にも悪玉菌と善玉菌が生息しています。悪玉菌の代表は虫歯菌や歯周病菌などで、これらが善玉菌よりも多くなってしまうと口の中で悪さをし始めるのです。
ですので、歯周病などの悪玉菌が増えないように、善玉菌を増やしていく事が重要になってきます。口腔内の善玉菌としては、「ストレプトコッカス・オラリス菌」や「ストレプトコッカス・ウベリス菌」「ストレプトコッカス・ラッタス菌」などです。これらの有用菌は虫歯菌や歯周病菌のすみかを奪い、過酸化水素を微量に産生することで歯周病菌の殺菌作用をもたらしてくれます。

特にストレプトコッカス・オラリス菌とストレプトコッカス・ウベリス菌が歯周病対策に有効な菌で、これら菌が歯周病菌の住処を奪って過酸化水素を産生することで歯周病菌の増殖を防いでくれます。ストレプトコッカス・ラッタス菌は虫歯の原因となるミュータンス菌と住処と栄養源を奪い合うことで、ミュータンス菌に対して増殖抑制作用を示してくれます。
歯ブラシとウォーターピックなどでしっかり汚れを落とした後は、これらの菌が含まれている口腔環境改善サプリメントも利用して、口腔内をケアしてみて下さい。実際に口腔環境改善タブレットを4週間使用した方は、虫歯の原因菌や歯周病の原因菌が減少した結果が出ています。

この口腔環境改善タブレットの具体的な製品については、オーソモレキュラー療法の一環として用いられています。ご興味ある方は、最後にご説明するオーソモレキュラー療法を受けてみて下さい。
それから、歯周病菌の出す毒素や炎症によって弱ってしまった歯肉を修復するためにも、歯肉の材料となる栄養補給も同時に行いましょう。歯肉がダメージを受けたままや出血している状態では、悪玉菌が増殖しやすくなります。
歯肉は「コラーゲン」繊維で出来ており、コラーゲンはタンパク質やビタミンC、鉄などを材料に作られます。有用菌の補給に加えて、これら栄養も補給して歯肉の修復を行うようにして下さい。
歯肉を強くする栄養素
- タンパク質
- ビタミンB群
- ビタミンC
- 鉄
- コエンザイムQ10
 ナンナン
ナンナン歯磨きは、手で磨くだけだ不十分ってこと❓❓
 はる かおる
はる かおるそうだね、よほどしっかり時間をかけて丁寧に磨かない限り、手磨きでは磨き残しが残るよ。磨き残しを残さないためにも、電動歯ブラシやジェットウォッシャーを使うのがオススメだね。糖尿病、低血糖症対策において口腔内のケアは特に重要だから、ここにはできる限りお金と手間をかけるようにしてね。
腸内環境の悪化も糖尿病、低血糖症の大きな原因です
続いて、口腔内の環境悪化と同じく、腸内環境の悪化も糖尿病、低血糖症の原因になり得ます。腸内環境の悪化とは、腸内に生息する善玉菌と悪玉菌のバランスが乱れてしまった状態のことです。
この腸内細菌のバランスが乱れていることで肥満になりやすくなったり、アレルギーを引き起こしやすくなったり、感染症や認知症、動脈硬化や糖尿病の悪化など、様々な疾患が引き起こされることが分かってきました。

この腸内環境の悪化によっても糖代謝が悪化し、インスリンの効きが悪くなることが分かっています。特にピロリ菌による胃腸機能の低下や消化不良、口腔内環境の悪化による消化不良は腸内細菌叢を乱し、腸内や全身に炎症が飛び火してインスリンの効きを悪くしてしまうことがあります。9
また、腸内細菌叢の乱れによって善玉菌が減ってしまうと、身体に有益な物質の産生量も減ってしまいます。善玉の腸内細菌は「短鎖脂肪酸」と言って身体にとって有益な働きをしてくれる脂肪酸を作ってくれています。
短鎖脂肪酸は、腸を動かすエネルギーになったり、脂質合成を抑制して肥満を防いでくれたり、炎症の抑制やアレルギーなど免疫の調整、代謝の改善など様々なメリットがある物質です。
腸内の善玉菌が少ない場合は、この短鎖脂肪酸の生成量が減り、太りやすくなったりアレルギー反応が起こりやすくなったりして炎症が促進され、この炎症が慢性的に続くことでインスリンの効きが悪くなってしまうのです。

ですので、口腔ケアと同時に腸のケアも行うようにしましょう。口腔内の環境が悪化している場合は、口腔内の悪玉菌を絶えず飲み込むことになりますので、腸内にも悪玉菌が増えてしまいます。
悪玉菌が増えることで更に腸内環境が悪化し、炎症によって腸粘膜が弱ってしまうと「リーキーガット症候群」と呼ばれる状態にも進行してしまいます。

リーキーガット症候群とは、食べ物の栄養を吸収する小腸の粘膜が炎症によって弱り、腸粘膜の細胞同士の間に隙間が出来てしまう状態のことです。この隙間から本来吸収されるはずのない未消化の食べ物や細菌などが血液中に入り込み、免疫が過剰に反応してアレルギー反応や慢性的な炎症を引き起こしてしまう状態です。
このリーキーガット症候群は糖尿病や低血糖症の原因にもなっており、現時点で糖尿病や低血糖症を抱えている方なら、既にリーキーガット症候群になってしまっている可能性もあります。特に下記の症状に当てはまる項目が多いようでしたら、リーキーガット症候群も疑ってみて下さい。

また、リーキーガット症候群を発症する原因としては、鎮痛剤や抗生剤など薬物の使用も関係している事があります。
現代では食生活の乱れに加えて、抗生物質や鎮痛剤、ステロイドやピルなどの薬剤を使用する方も増えてきました。これら薬剤は胃の粘膜にダメージを与えたり、腸内環境の悪化を招くことから、リーキーガット症候群の原因になり得ます。
特に女性の方は毎月生理がある度に鎮痛剤を飲んだり、生理痛が重い方は低用量ピルの服用によって生理を止めたりしますよね。このような慢性的な服薬が腸内環境を悪化させる原因になり得るのです。
加えて、風邪を引いたらすぐに病院に行く方も多いですよね。病院では、ただの風邪に対しても抗生物質が安易に処方されている現状があります。風邪は細菌感染では無くウィルス感染によって起こるものですので、このウィルスに対して、抗生物質は全く効きません。イメージとしては、インフルエンザウィルスやコロナウィルスなどがその代表格です。
にもかかわらず、安易に抗生物質を服用してしまうと、腸内細菌に多大なるダメージを与えてしまいます。抗生物質は、腸内細菌にとってみれば原爆を落とされるようなものです。このようなただの風邪に対しても抗生物質を服用することで、腸内のいい菌も悪い菌も含めて殺菌され、腸内環境が悪化してしまうのです。
もしかすると、あなたの糖尿病や低血糖症はこれら薬の服用によって引き起こされたリーキーガット症候群が原因にあるかも知れません。リーキーガット症候群かどうかは、オーソモレキュラー療法の一部であるリーキーガット症候群検査を受ける事で分かります。心当たりがある方は、後述するオーソモレキュラー療法の検査を受けてみて下さい。
ただし、リーキーガット症候群は先ほど解説した脂肪肝や肝炎、口腔内の環境悪化と相関関係が深く、リーキーガット症候群だけが単独で発症するということはほぼありません。もしリーキーガット症候群だった場合は、口腔内や肝臓のケアも含めて総合的に対策するようにしましょう。
 ナンナン
ナンナンどうもお腹の調子が悪いと思ったら、お腹の調子も糖尿病や低血糖症とも関係があるのか…
 はる かおる
はる かおるうん、糖尿病と低血糖症の発症に腸内環境の悪化は切っても切り離せないね
 ナンナン
ナンナン今まで糖尿病は糖質の摂り過ぎが悪いと思っていたけど自分の身体に問題があるんだね💧
 はる かおる
はる かおるそうなんだ。だからこそ、小手先の糖質制限に走らず腸ケアや口腔ケア、肥満、炎症対策など根本からアプローチしていくことが大切だよ❗
 ナンナン
ナンナンなるほど…、今度からちゃんと根本から対策するようにしていくよ
過敏性腸症候群、SIBO、リーキーガット症候群など消化器疾患がある場合の分子栄養学的アプローチ
口腔内の環境悪化と同じく腸内環境の悪化でも糖尿病、低血糖症が引き起こされますので、口腔ケアと合わせて腸内環境の改善も行っていきましょう。
腸内環境の健康度は、腸内細菌叢(ちょうないさいきんそう)のバランスで決まります。腸内には善玉菌と悪玉菌が住んでいますが、悪玉菌よりも善玉菌の方が多い状態が理想です。これが逆転して善玉菌よりも悪玉菌の量が多くなってしまうと、お腹の調子が崩れたり太りやすくなったりと様々な不調へと繋がってしまうのです。


この腸内細菌叢には悪玉菌と善玉菌以外にも日和見菌(ひよりみきん)といって、悪玉菌にも善玉菌にもどちらにもなれる菌が多数を占めています。この日和見菌は、悪玉菌が優勢であれば悪玉菌と同じような活動をし、善玉菌が優勢であれば善玉菌と同じような活動をするという特徴があります。
つまり、腸内の健康状態を保つためには、善玉菌を多くして日和見菌を味方に付けることが最大のポイントです。この善玉菌や悪玉菌、日和見菌のバランスは善玉菌が2割、日和見菌が7割、悪玉菌が1割という比率が最もバランスが良いと言われていて、その優劣は日々、私達が食べた物や体調によって影響を受けています。
この優劣を決める上で最も重要な栄養素が、「食物繊維」です。食物繊維とは、胃で消化されずに腸まで届く繊維質や難消化性の糖質のことです。
大きく分けて「水溶性食物繊維」と「不溶性食物繊維」がありますが、これらは主にワカメや昆布等の海藻類や、お米、トウモロコシなどの穀物類、フルーツや野菜などに多く含まれています。これら食物繊維を多く含む食べ物を食べるとお腹の中で善玉菌の餌となり、餌を食べた善玉菌は腸に有益な働きを持つ「短鎖脂肪酸」を生成してくれます。この短鎖脂肪酸の量と質が、腸内の健康状態を決定づけてくれるというわけです。

ですので、腸内環境の改善を行う際はこの短鎖脂肪酸を意識するようにしましょう。最近流行りの腸活では、乳酸菌やビフィズス菌などの菌(プロバイオティクス)を摂ることばかりが言われていますよね。しかし、いくらいい菌を摂ったとしても、いい菌の餌になる食物繊維(プレバイオティクス)が無ければ短鎖脂肪酸は作られません。
重要なのは、いい菌であるプロバイオティクスと、そのエサとなるプレバイオティクスを両方同時に摂ることです。
こうして善玉菌を増やしていけば、短鎖脂肪酸の生成量も増えていきます。短鎖脂肪酸には腸内を酸性に傾けてくれる作用もあり、酸性に弱い有害菌やカンジダ菌の増殖抑制効果や有害物質の発生抑制、体内への侵入抑制効果もあります。
このような事から、腸内環境を改善させるためにも有用菌とそのエサとなる食物繊維を同時に摂っていきましょう。食物繊維が多く含まれる食べ物としては、次のような物があります。
食物繊維が多く含まれる食べ物
- こんにゃく
- きくらげ
- 寒天
- 切り干し大根
- 椎茸、干し椎茸
- ドライプルーン、ドライいちじく
- いりごま
- おから
- グリーンピース
- 納豆
- ゴボウ
- アボカド
- ブロッコリー
- 枝豆
- オクラ
このリスト以外にもワカメや昆布、キャベツなど食物繊維が多く含まれる食べ物は沢山ありますので、メニューを色々と工夫してみて下さい。
ただし、人によっては野菜や果物に含まれる難消化性の糖や発酵性の糖によってお腹に異常なガスが発生してしまう場合があります。
これはSIBO(小腸内細菌異常増殖症)といって、本来食べ物の流れが速くて小腸にはあまり住みつかない腸内細菌が小腸内で異常に増殖してしまう病気です。SIBOでは小腸内で異常に増殖した腸内細菌が糖類を発酵してガスを発生させ、お腹が張る、おならが大量に出るなどの症状が引き起こされます。
このような症状に心当たりがある場合は、腸内細菌のエサとなる発酵性の糖を排除する「FODMAP食」も心がけてみて下さい。FODMAP食とは、発酵性の糖質を避ける食事のことで、エサとなる発酵性の糖質が腸内細菌のエサになってしまう事を防ぎます。
このような食事をしばらく続けることでお腹の調子が良くなる事もありますので、心当たりがある方は、しばらくFODMAP食を実践してみて下さい。

もしこれらを食べても問題ない方は、むしろ積極的に野菜などの食物繊維を摂っていきましょう。食物繊維は不溶性食物繊維と水溶性食物繊維などをバランス良く十分な量を摂取する事が大切です。
これら食物繊維は食べ物からでも摂れますが、十分な量を摂るのはなかなか難しい場合があります。また、食物繊維を摂ることで余分な糖質などの摂取量が増えてしまうこともありますので、その場合はサプリメントからも補給していくことがオススメです。加えて、腸内環境を整えるためにも有用菌も一緒に摂るようにしましょう。
短鎖脂肪酸を増やすアプローチとしては、次のようなプロバイオティクス、プレバイオティクスが配合されたサプリメントを選ぶことがポイントです。
短鎖脂肪酸の量とバランスを整える栄養素
- 乳酸菌(有胞子性乳酸菌)
- ビフィズス菌
- 酪酸菌
- 納豆菌
- 食物繊維(水溶性、不溶性両方)
ただし、乳酸菌などのサプリメントは様々な会社から販売されていますが、中には生きて腸まで届かないものもあります。乳酸菌やビフィズス菌などは胃酸に弱く、その殆どが胃酸や胆汁酸によって死滅してしまいます。このようなサプリメントを飲み続けても、腸内環境の改善にはあまり繋がりません。これはヨーグルトや発酵食品などから摂れる乳酸菌なども一緒です。
ですので、乳酸菌など有用菌は、生きて腸まで届く「有胞子性乳酸菌」が配合されている物がオススメです。有胞子性乳酸菌とは、硬い殻のようなものに覆われている乳酸菌のことです。硬い殻に覆われていることで胃酸や胆汁酸から身を守り、生きて腸まで届きます。
また、プロバイオティクスとして最も摂りたいのが「酪酸菌」です。酪酸菌は「酪酸」という短鎖脂肪酸を作ってくれる菌で、腸内の健康状態に非常に重要な役割を担っています。これらをバランス良く含めたプロバイオティクス製品と、水溶性食物繊維と不溶性食物繊維がバランス良く含まれたプレバイオティクス製品を同時に摂るようにしてみて下さい。
このようなアプローチを行って、酪酸菌を増やしていく事が腸内環境を改善させる鍵となります。もし、ご自身の腸内でどれだけ短鎖脂肪酸が作られているか知りたい場合は、便中短鎖脂肪酸検査を受けてみて下さい。

便中短鎖脂肪酸検査とは、短鎖脂肪酸のバランスや量を測定することで、腸内環境の健康度や食生活が適正かどうかが分かる検査です。
お腹の調子があまり良くない方や、前述したSIBOやリーキーガット症候群の傾向がある方など、腸内の環境を良くしたい方は是非一度受けてみて下さい。便中短鎖脂肪酸検査は、後述するオーソモレキュラー療法にて受ける事が出来ます。
ただし、注意点としては便中短鎖脂肪酸検査を受ける際は胃のチェックを同時に行うようにしてください。
腸内環境が悪くなる原因としては、第一に胃の不調とも関連があります。胃の消化力が落ちている場合は未消化物が腸内に流れ込み、悪玉菌のエサとなって腸内環境が悪くなります。
ですので、短鎖脂肪酸検査を受ける場合や、お腹の調子があまり良くない方、前述したリーキーガット症候群に当てはまる方は必ず胃の検査も受けるようにしましょう。胃の状態は血液検査で概ね知ることができ、この血液検査はオーソモレキュラー療法にて受ける事が可能です。

胃の状態を知る血液検査項目としては、胃酸の分泌量を表すPG1や、粘膜の炎症程度を表すPG2、胃粘膜萎縮の程度を見るPG1/2比などがあります。このPG1の数値が低い場合は胃酸の分泌量が少ない可能性があり、もし胃酸の分泌量が不十分な場合はタンパク質をしっかり消化吸収することが出来ません。
このタンパク質がしっかり消化できていない状態だと、未消化のタンパク質が腸に流れて悪玉菌が増える原因となってしまいます。また、ピロリ菌に感染していたり、胃粘膜の炎症や萎縮があるとタンパク質が上手く吸収できなくなってしまいます。そのため、胃の検査も同時に受けてタンパク質がしっかり消化吸収出来ているかや、胃の健康状態も同時に確認して下さい。
もし胃の状態や腸の状態に問題がある場合は、先ほどのプレバイオティクス、プロバイオティクスに加えて腸粘膜を強化したり、消化を助けるためのアプローチが必要になります。必要に応じて、次のような栄養素も組み合わせてみて下さい。
腸粘膜、消化能力を強化する栄養素
- 消化酵素
- タンパク質
- グルタミン
- ビタミンB群
- ビタミンC
- ビタミンD
- ビタミンA
- 亜鉛
- カルシウム・マグネシウム
 ナンナン
ナンナンお腹の調子を整えるためには、胃の状態も関係しているのか❗
 はる かおる
はる かおるそうそう、腸内環境を改善するためには先に口腔ケアと胃腸のケアが先だよ。どれか1つだけ集中的に行っても意味ないから脂肪肝や炎症対策と合わせてセットで行うようにしてね。
ストレス対策、副腎強化、不眠に対する分子栄養学的アプローチ
次に、ストレスや不眠対策、副腎の働きを整えるために必要な分子栄養学的アプローチについてです。
低血糖症はストレスが過剰にかかったり、不眠などによって自律神経が乱れてしまった場合にも引き起こされることがあります。このような低血糖症を改善するためには、副腎機能の強化、不眠症の改善、脳の神経伝達物質のバランスを整えるなど自律神経を整える事も重要です。
特にストレスは自律神経を乱し、交感神経が優位になる事から不眠症や副腎疲労に繋がる原因と言われています。ストレスが不眠や副腎疲労に繋がる仕組みとしては、脳がストレスを受けると副腎からストレスに対抗するためにコルチゾールやアドレナリンなどのホルモンを分泌するためです。

加えて、副腎から分泌されるホルモンには血糖値を上げる作用もあることから、低血糖の状態が続いている方も血糖値を上げるために副腎からアドレナリンやノルアドレナリン等のホルモンが分泌されます。
これらのホルモンは同時に交感神経を刺激することから、自律神経のバランスを乱し、イライラしたり眠れなくなったりしてしまいます。そして、絶えずコルチゾールやアドレナリンなどが分泌されている状態が続くと、いずれ副腎が疲れてホルモンの分泌が十分に出来なくなってしまいます。これが、副腎疲労と呼ばれている状態です。
副腎疲労の状態では、ストレスに対抗するためのコルチゾールやアドレナリンなどの分泌が十分に出来なくなってしまうため、更なる体調不良や低血糖症の悪化を招きます。加えて、本来「性ホルモン」を作るための材料がすべてコルチゾールやアドレナリンなどのストレスに対抗するためのホルモンの合成に使われてしまうことから、女性ホルモンなど性ホルモンの分泌が減ってしまったり、ホルモンバランスが乱れやすくなったります。
この女性ホルモンなど性ホルモンのバランスが乱れることも自律神経の乱れに繋がり、副腎疲労や低血糖症に繋がってしまう1つの原因です。
このようなストレスや副腎疲労に対抗するためにも、副腎を強化する栄養アプローチも行ってみて下さい。副腎強化に必要な栄養素としては、次の通りです。
副腎疲労に対する分子栄養学的アプローチ
- タンパク質(アミノ酸)
- ビタミンC
- ビタミンE
- ビタミンB群
- カルシウム
- マグネシウム
- ビタミンB12
- 葉酸
- 必要に応じてDHEASの検査を行い、DHEAの処方をして貰う

特に、ストレスに対抗するためのホルモンであるコルチゾールは、性ホルモンと同じくコレステロールを材料に作られています。コレステロールはタンパク質と脂質を元に肝臓で合成されていますので、不足しがちなタンパク質は積極的に摂取しましょう。
また、副腎の働きを助けるために必要な栄養素が、ビタミンCやビタミンB、ビタミンEです。副腎は特にビタミンCの濃度が高い臓器として知られ、その濃度は血中の150倍になると言われています10。ビタミンB群はホルモン生産を補助し、ビタミンEは副腎のホルモン受容体にある細胞膜を安定化させることでホルモンバランスを維持する働きをしています。
加えて、カルシウム・マグネシウムも神経伝達物質やホルモンなどの分泌を制御している栄養素です。カルシウム・マグネシウムには、神経をリラックスさせる作用や、自律神経を整える働きがあります。このカルシウム・マグネシウムは、ストレスがかかると尿中排泄量が増えて不足しやすくなることから、こちらも積極的に摂取するようにして下さい。
それから、このような栄養補給に加えて食生活や生活習慣などを見直すこと、ストレスとなる原因を無くしていくことも重要です。特にアルコールやカフェイン、ジャンクフードなどが過剰な食生活では、血糖値の乱高下や栄養バランスの乱れが起こりやすくなります。このような食生活を改め、適切なカロリーを摂取することを心がけて下さい。
- 糖質の摂りすぎや摂らなすぎを改め、適切なカロリーを摂取する
- アルコール、カフェインを控える
- ストレス環境を改善する
また、ストレスとなる原因がある場合はそれらの解決に努めましょう。ストレスがある場合は、どうしてもタバコやアルコールなどに手が伸びてしまいますし、過食などにも走りやすくなります。
それに、ストレスがかかっている状態では副腎機能の回復に必要な栄養をいくら摂っても尿から栄養が多く流れ出てしまいます。ストレス環境が続いている場合は副腎機能も疲弊してしまいますので、なるべくストレスの無い環境を作るようにしてみて下さい。
他、自律神経が乱れて交感神経優位の状態だと、胃の働きが悪くなって葉酸やビタミンB12が不足する場合があります。この2つのビタミンを吸収するためには、胃酸に含まれる内因子が必要です。ストレス過多の状態では胃が悪くなって消化吸収能が低下することから、必要に応じてこれらビタミンも足してみて下さい。
次に重要となるのが、質の良い睡眠をとることです。いくら栄養を摂っても、良い睡眠がとれていなければ自律神経は整えられません。
特に睡眠においては、脳にある視床下部が重要な機能を担っていて、視床下部が睡眠と覚醒など体内時計のリズムを作り出しています。この視床下部はストレスに対して敏感で、過労やストレスなどが蓄積されていくと、自律神経のバランスや睡眠のバランスを維持することが困難になってしまいます。
このことから、よい睡眠を取るためには、先ほどのストレス対策をしっかり行う事と、体内時計を司っている「セロトニン」や「メラトニン」の合成など、脳の神経伝達物質をしっかり合成出来るようになる事が重要です。

セロトニンとメラトニンは脳の神経伝達物質の一種で、この2つの分泌量が変化することで眠くなったり目が覚めたりなど、体内時計の調節と睡眠の質を司っています。
例えば、セロトニンは日中の活発な状態では分泌量が増え、逆に就寝時には分泌量が減るという特徴があります。逆にメラトニンは就寝時に分泌量が多くなり、起床した後の日中は分泌量が低下します。このようにお互いが相反するような形で体内時計と睡眠を司っています。
このセロトニンは「L-トリプトファン」と呼ばれるアミノ酸から作られ、メラトニンはセロトニンから合成されています。アミノ酸は、タンパク質を構成している栄養素のことで、肉や魚などに多く含まれている栄養素です。このため、睡眠の質を高めるためにはセロトニンの材料となるアミノ酸(タンパク質)と、その合成に必要な栄養素をしっかり摂ることが重要です。

具体的には、上の図の左にある「L-グルタミン」や「L-フェニルアラニン」「L-トリプトファン」といったアミノ酸から、ナイアシンや葉酸、鉄などを元に「GABA」や「ドーパミン」「セロトニン」などの脳の神経伝達物質が合成されています。
この赤い枠で囲まれた「L-グルタミン酸」や「ドーパミン」「ノルアドレナリン」が主に興奮系の脳の神経伝達物質として働く物です。逆に青枠で囲まれたGABAは興奮を抑制する働きをし、グレーで囲まれた「セロトニン」はこの2つを調節する働きを担っています。
この脳の神経伝達物質を合成する際に必要となる栄養素が、間に緑色で書かれた葉酸や鉄、ナイアシンなどですね。
よい睡眠を得るためには、これら脳の神経伝達物質がバランスよく分泌されていることが大切です。特に抑制系のGABAは脳の視床下部と脳幹にある睡眠促進細胞から分泌され、覚醒中心の活動を低下させるように作用しています。
また、「L-トリプトファン」から合成される「セロトニン」は、マグネシウムの働きによって睡眠をコントロールしている「メラトニン」に変換されます。この事からも、睡眠に必要な栄養素や、自律神経を整える働きのある栄養素は、バランスよく摂取する事が大切です。
睡眠の質を高めるために必要な栄養素
- タンパク質(アミノ酸)
- ビタミンB群
- ビタミンC
- ナイアシン
- 鉄
- カルシウム・マグネシウム
加えて、脳の働きは腸の動きとも相関していますので、もしお腹の調子が悪い方は先ほどの消化管対策も同時に行って下さい。
脳と腸はお互いが自律神経で繋がっていて、お腹の調子が悪くなると脳の働きが低下し、逆に脳の働きが低下すると腸の働きが低下して便秘や下痢を引き起こします。これを、脳腸相関(のうちょうそうかん)と言います。
特に貧血がある方やPMS(月経前症候群)を抱えている方、低血糖症を抱えている方は自律神経が乱れやすく、お腹の調子が悪くなる傾向にあります。便秘や下痢などお腹の不調を抱えている方は、ストレス対策と同時にお腹の調子を整えるアプローチも同時に行いましょう。
他にも自律神経が乱れる原因や副腎疲労になる原因として更年期障害やホルモンバランスの乱れも関係していることがあります。中には重い更年期障害やPMDD(月経前不快気分障害)などでホルモンバランスが大きく乱れてしまっている場合もありますので、この場合はサプリメントでの栄養補給に加えてホルモンの前駆体となるDHEAを補給する事も1つの手です。
DHEAは、別名「ホルモンの母」とも呼ばれ、性ホルモンやストレスに対抗するためのホルモンであるコルチゾールなどあらゆるホルモンの材料となる物質です。DHEAのサプリメントは海外では一般でも入手することが出来ますが、自己判断で摂取する事は危険を伴います。そのため、日本では医師の診察と処方をして貰わないと入手することが出来ません。
DHEAは、オーソモレキュラー療法においても必要な場合には処方が行われています。必要な方は後述するオーソモレキュラー療法の血液検査でご紹介しておりますので、是非ご相談下さい。
 ナンナン
ナンナン低血糖症の改善には、ストレス対策や睡眠をしっかり摂ることも大切なんだね💧 確かに最近は、仕事が忙しくて十分な睡眠がとれてなかったかも💧
 はる かおる
はる かおるそうだね。いくら栄養を摂っても、お腹の調子が悪くて消化吸収出来てなかったら意味が無いし、十分な睡眠がとれていない場合も、身体の修復が出来なくなっちゃうね。低血糖症の改善には、これらアプローチも同時に行っていく事が大切だよ。
甲状腺機能障害も低血糖症との関連あり
続いて、甲状腺機能障害と低血糖症の関係と、甲状腺機能障害に対する分子栄養学的アプローチについてです。
甲状腺とは、喉仏の下あたりにある「チョウチョ型」の臓器のことで、この甲状腺から「甲状腺ホルモン」という物質が分泌されています。甲状腺ホルモンは、主に私達の代謝機能を司っています。

例えば、私達が食べたたんぱく質、脂肪、炭水化物は胃で消化され、腸で吸収、肝臓で代謝された後に体の組織を作る材料や体を動かすエネルギー源として使われていますよね。 甲状腺ホルモンには、これら新陳代謝の過程を刺激し促進する作用があります。
私達が食べた食べ物やエネルギー源を上手く利用するためには、この甲状腺から分泌されるホルモンが欠かせません。もし、この甲状腺ホルモンの働きが強すぎたり弱すぎたりすると、胃や腸の蠕動運動に異常が発生し、糖の吸収や代謝に問題が起こって低血糖症を引き起こしてしまう原因になるのです。11

甲状腺ホルモンの働きに影響が起こる原因には大きく分けて二種類があり、甲状腺ホルモンが分泌されすぎてしまう「甲状腺機能亢進症」「バセドウ病」と、甲状腺ホルモンの分泌量が低下して代謝機能が落ちてしまう「甲状腺機能低下症」「橋本病」があります。バセドウ病と橋本病は自己免疫性疾患の一種で、本来細菌感染やウィルス感染から身体を守ってくれるはずの免疫機能が、何らかの原因で自分の臓器や甲状腺を標的にしてしまうことで引き起こされる病気です。
バセドウ病や橋本病は甲状腺機能亢進症や低下症を引き起こしますが、甲状腺機能が亢進していたり低下していたからと言って必ずしもバセドウ病や橋本病であるとは限りません。これら自己免疫疾患でなくても、甲状腺機能が乱れてしまう可能性は十分にあります。
その主な例としては、飲酒や過剰な糖質制限などのダイエット、自律神経の乱れや貧血です。特に過剰な飲酒においては、甲状腺機能障害を引き起こしやすくなります。これは、アルコールによって脳の視床下部にある下垂体と甲状腺(HPT)軸を障害し、中枢性甲状腺機能低下症を引き起こす原因になる他、アルコール性脂肪肝が進行した事によって引き起こされる肝硬変でも甲状腺機能が低下してしまうためです。1213
また、過剰な糖質制限や食べないダイエット、貧血やストレスによる自律神経の乱れなどによっても低T3症候群という甲状腺機能の乱れに繋がることがあり、注意が必要です。
低T3症候群とは、甲状腺機能に問題ないにもかかわらず、甲状腺ホルモンの1つであるT3の分泌量が低下してしまう状態のことです。なぜ食べないダイエットや過剰な糖質制限を行うと低T3症候群になってしまうのかというと、これらを行う事で身体が飢餓状態となり、身体は飢餓から身を守るために代謝機能を低下させて省エネモードに移行します。
この代謝機能を低下させる際に甲状腺ホルモンの分泌量が低下してしまうことから、食べないダイエットや過剰な糖質制限などを行うと、低T3症候群を引き起こしてしまう原因になります14

しかも、この低T3、低T4症候群を引き起こす原因は、食べないダイエットや極端な糖質制限だけが原因ではありません。しっかりと食べていても、何らかの原因で消化吸収能に問題があり、栄養障害(低栄養)を抱えている場合や、糖尿病などの疾患を抱えている場合でも引き起こされることがあります。
特に、ピロリ菌感染症による胃腸機能の低下や、上述したSIBO(小腸内細菌増殖症)やリーキーガット症候群は消化吸収能の低下が関係しており、栄養障害を引き起こしやすくなります。このような消化吸収能に問題がある場合は、場合によって栄養障害を引き起こし、結果的に低T3、低T4症候群に陥ってしまう可能性が高くなります。
また、過剰なストレスによって自律神経が乱れてしまったり、貧血によって自律神経が乱れてしまったりしている状態が続くことによっても、胃腸機能の低下や消化吸収能の低下に繋がります。このような原因による栄養障害にも注意が必要です。15
加えて、貧血や亜鉛欠乏などによる栄養障害でも甲状腺機能障害を引き起こす原因になると言われています。これは、甲状腺ホルモン合成過程における主要な酵素である「甲状腺ペルオキシダーゼ」の合成には、「ヘム蛋白」と言って材料にヘム鉄が必要となるためです。1617
貧血など鉄欠乏の状態では甲状腺ホルモンの合成が低下してしまうことから、貧血を抱えている方や低栄養状態の方は甲状腺機能障害と関係が深いと言われています。このため、心当たりのある方はオーソモレキュラー療法の検査とあわせて甲状腺機能もチェックしてみて下さい。
では、実際に甲状腺機能が亢進しているかや低下しているかは、どのような基準で分かるのでしょうか?
1つの大きな目安となるのは、その症状です。甲状腺機能低下症は甲状腺ホルモンの作用が必要よりも低下することから、胃や腸の蠕動運動や栄養の代謝機能が低下します。
すると、糖質や脂質、タンパク質などの栄養をうまく利用出来なくなるため、身体の代謝やエネルギー産生量、修復力が低下します。この結果、皮膚が乾燥したり髪の毛や眉毛が薄くなったり、脂質異常症や太りやすくなる、便秘がちになる、生理不順になる、集中力が無い、疲れやすいなどの症状が現れます。

逆に甲状腺機能亢進症では、甲状腺ホルモンの作用が必要よりも活発に作用してしまうことにより、代謝機能が必要以上に増加してしまう状態です。
代謝機能が必要以上に増加すると、胃や腸の蠕動運動が激しくなりすぎて下痢を引き起こしたり、食べた糖質や脂質、タンパク質などの栄養素が代謝されすぎて消耗が激しくなってしまいます。具体的には、暑がりになった、心臓がドキドキする、脈が速くなる、食べているのにドンドン痩せていく、落ち着きがない、夜に眠れなくなるなどの症状が現れます。
このように、甲状腺機能に問題がある場合は様々な不調が引き起こされることから、症状も1つの判断基準として有効です。
他にも、甲状腺の状態は血液検査を受けることで調べることが出来ます。甲状腺の検査項目には甲状腺ホルモンの合成、分泌を促すTSHというホルモンと、活性型の甲状腺ホルモンとして働くFT3、非活性型として待機しているFT4ホルモンがあり、FT4ホルモンは必要に応じてFT3ホルモンに変換されて利用されています。

この他、甲状腺ホルモンの元になるタンパク質として「サイログロブリン」があり、こちらはいわゆる甲状腺ホルモンの貯金です。サイログロブリンが異常に上昇していた場合は、バセドウ病や橋本病、甲状腺炎、甲状腺ガンなどを疑う指標として用いられています。
このような甲状腺の検査を受けることにより、より具体的に甲状腺の状態を知ることが出来ます。甲状腺の検査自体は、割と多くのクリニックで受けられる検査ですので、心当たりがある方は是非受けてみて下さい。

ただし、保険適用で甲状腺の検査を受ける場合は、その決まりからTSHとFT4の検査くらいしか受けられないことが一般的です。FT3の検査は、甲状腺機能障害と診断された場合など、治療に必要と判断された場合のみ行われています。
そのため、単に甲状腺機能を調べる目的で検査を受けたとしても、保険適用でいきなりFT3の検査までは行ってくれない場合があります。これでは低T3症候群を始めとした甲状腺機能の異常は分かりません。
そこでオススメするのが、自費診療でFT3ホルモンを含めた甲状腺機能の検査を受けることです。低T3症候群を含む甲状腺機能の異常を確認するためには、FT3ホルモンも含めた検査を行う事が重要になります。
FT3を含めた自費検査を受けることで、保険診療の検査では見つけにくい低T3症候群の発見にも繋がります。費用も1万円程度で検査可能ですので、上述した症状に当てはまる方や副腎疲労を抱えている方、お腹の調子が悪い方は、是非検査を受けてみて下さい。甲状腺の自費検査は、後述するオーソモレキュラー療法の検査でも受ける事が出来ます。
 ナンナン
ナンナン甲状腺機能も低血糖症と関係があるんだね💧 そういえば甲状腺の検査って受けたことがなかったかも💦
甲状腺機能低下症、甲状腺機能亢進症に対する分子栄養学的アプローチ
それでは、ここからは甲状腺機能障害を抱えている場合の分子栄養学的アプローチについてです。
甲状腺機能障害は大きく分けて「甲状腺機能亢進症」と「甲状腺機能低下症」があります。甲状腺機能亢進症の場合は、高まっている代謝にあわせて積極的な栄養補給が必要です。特に代謝が高すぎる場合は心臓機能に負担がかかることから、心機能をサポートするアプローチが重要になります。
対して甲状腺機能低下症の場合は、低下している代謝を上げるためにも、代謝を促進するアプローチが重要です。また、甲状腺機能低下症では脂質代謝が悪化することから動脈硬化対策も重点的に必要になります。
どちらを発症しているかでアプローチが変わりますので、適切な方のアプローチを行って下さい。
甲状腺機能亢進症に対する栄養アプローチ
- タンパク質
- ビタミンB群
- CoQ10
- ビタミンC
- ビタミンE
- カルシウム・マグネシウム
- ヘム鉄・亜鉛
甲状腺機能低下症に対する栄養アプローチ
- ビタミンE
- ビタミンB群
- CoQ10
- ビタミンC
- カルシウム・マグネシウム
- タンパク質
- ヘム鉄・亜鉛

1つ注意して頂きたいことは、これら分子栄養学的アプローチはあくまで甲状腺機能障害によって乱れた代謝をサポートするために行うという点です。
上記分子栄養学的アプローチは、甲状腺機能障害を治すための治療ではありません。甲状腺機能障害を治すためには、病院での適切な治療に加えて、食事の改善や生活習慣の改善、その他原因となっている疾病の治療などを同時に行っていく必要があります。
また、人によっては消化サポートが必要になるなどその人の状態によっても分子栄養学的アプローチは大きく変わります。単純に書かれている栄養素を摂れば良いというわけではありません。適切なアプローチ方法はその方の状態や疾病によって大きく変わってきますので、栄養アプローチを行う際は必ずオーソモレキュラー療法の血液検査を受けてから行って下さい。
 はる かおる
はる かおる甲状腺機能障害の栄養アプローチについては、薬との飲み合わせや薬の影響を考慮する必要があるから、必ず検査を受けて医師の指示の元、栄養アプローチを行うようにしてね。自己判断での栄養アプローチは絶対にやっちゃダメだよ❗
低血糖症を改善させるためには、ご自身の状態をしっかり知ることが重要です。まずはオーソモレキュラー療法の検査を受けましょう
ここまで、低血糖症の原因や栄養アプローチの方法について解説してきました。
低血糖症は「単に血糖が下がってしまう病気」だと思われがちですが、その原因には様々な疾患が関わっています。そして、低血糖症の改善にはこの根本原因から改善していかなければ意味がありません。
上述した疾患等はまだまだほんの一部で、低血糖症を引き起こす原因は他にも沢山あります。また、人によって複数の原因が複雑に絡み合っていることも多く、検査もなしに適切な栄養アプローチを行うのは困難です。
例えば、「甲状腺機能低下症」と「副腎疲労」が組み合わさって低血糖症になっている方と、「二型糖尿病によるインスリン抵抗性」と「脂肪肝」によって低血糖が起きている方とのアプローチは全く違います。また、先ほど紹介した原因以外にも、「胃の状態が悪い方」や「貧血」があるか、「肥満かどうか」や「遺伝的な問題」があるかなどの問題も関係してきます。
このように低血糖症には人によって様々な原因があり、個人個人バラバラに組み合わさって引き起こされています。同じ低血糖症に見えても対処法は全く異なりますので、これら原因となる要因を検査で洗い出し、その人に合ったアプローチを行っていく事が何よりも重要です。

その為には、栄養状態や疾病の状態を知ることが出来る「オーソモレキュラー療法」の検査を受けてみましょう。
オーソモレキュラー療法とは、オーソモレキュラー療法に対応するクリニックで専用の採血や検査を行い、その結果を基にサプリメントを用いてアプローチしていく療法です。オーソモレキュラー療法では主に69項目にも及ぶ血液検査が受けられるほか、副腎や甲状腺の検査、糖尿病や酸化ストレスなどの検査を必要に応じて組み合わせて行う事が出来ます。
これら複数の検査を組み合わせることによってより詳しく状態を知ることができ、あなたの低血糖症の根本原因がどこから来ているのかが分かります。
また、検査結果はレポートにまとめられ、どんな栄養素をどれくらい摂ったら良いかの詳しいアドバイスも受けられます。




このような情報を元に、あなたに合わせたアプローチを行っていきましょう。根本原因からきちんと対処していくことが出来れば、低血糖症も改善出来る可能性があります。
同じ低血糖症でも人によって全くアプローチが違いますので、ご自身に必要なアプローチについては、是非オーソモレキュラー療法の検査を受けてみて下さい。オーソモレキュラー療法の詳細については、下記からご覧頂けます。
分子栄養学の実践は必ず分子栄養学実践専用サプリメントをご使用下さい!
オーソモレキュラー療法では、血液検査や各種検査の結果に応じて分子栄養学実践専用に設計されたサプリメントで栄養アプローチをしていきます。
分子栄養学実践専用サプリメントとは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。また、原材料には天然由来の生体内物質が使用されていたり、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
そのため、分子栄養学実践専用サプリメントは、市販されているサプリメントや海外サプリメントと比べて非常に高価となっています。
しかし中には、「市販されているサプリメントや海外サプリメントを利用して実践したい」と思っている方も多いかもしれません。市販されているサプリメントや海外サプリメントは、分子栄養学実践専用サプリメントと比べて非常に安価です。
ですが、市販されているサプリメント海外サプリメントなどで販売されているサプリメントで分子栄養学を実践をするのはオススメしません。
市販されているサプリメントや海外サプリメントでは、そもそも消化吸収能が低下した方や病態を抱えた方が摂取するようには設計されておらず、胃や腸でも全く溶けない粗悪品も流通しています。

また、原材料に人工的に加工されたものや合成されたもの、天然界には存在しない化学構造のものなどが使われていることもあり、これらを大量に摂取することはむしろ生体内の分子を乱してしまうことにも繋がります。
加えて、栄養素が酸化・劣化して効力を失っているものや、そもそも有効成分自体が殆ど含まれていないものなどもあります。このことから、市販されているサプリメントや海外サプリメントを使って分子栄養学を実践することはオススメしていません。
分子栄養学を実践する際は、このようなサプリメントの善し悪しを学ぶことも非常に重要です。分子栄養学実践専用サプリメントと海外サプリメントなど一般的なサプリメントの違いについては、下記の記事を参考にして下さい。

そして、分子栄養学・オーソモレキュラー療法を実践する際は必ず「分子栄養学実践専用サプリメント」を使用しましょう。
サプリメントは、きちんと消化吸収・利用されて初めて意味があります。分子栄養学実践専用サプリメントでは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。
また、分子栄養学では一般的な量よりも遙かに多くの栄養素を摂取します。この時、栄養素同士が反応して効力を失ってしまったら意味がありません。分子栄養学実践専用サプリメントでは、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
このことから、分子栄養学を実践する際は、必ず分子栄養学実践専用サプリメントを用いるようにして下さい。
 ナンナン
ナンナンサプリメントは何を選んでもいいわけじゃないのか❗
 はる かおる
はる かおるそうだよ、サプリメントは同じように見えてもその中身や設計や全く異なっているんだ。質の悪いサプリメントを使うと逆効果になるから、分子栄養学を実践する際は必ず分子栄養学実践専用に作られた作られたサプリメントでしっかりアプローチしてね
低血糖症は分子栄養学を実践すれば良くなる? 低血糖症の原因と低血糖症に対する分子栄養学的アプローチを解説

以上が、低血糖症は分子栄養学で改善できるのかについてと、低血糖症に対する分子栄養学的アプローチの例のでした。
低血糖症は、血糖値が下がりすぎてしまう事が原因と言われていますが、その奥深くにはもっと複雑な原因が関係しています。そのため、何か特定のサプリメントを摂ったり、食事改善をしたりしたとしても、それだけで低血糖症が改善出来るわけではありません。
低血糖症の発症には様々な疾患が関わっており、その疾患を改善していくことも必要です。人の身体には、元々糖質などの栄養素や血糖値を上手く利用したりコントロールしたりする機能が備わっています。低血糖症は、この機能が正常に働けなくなってしまったことが一番の問題です。この機能を元に戻すことが出来れば、機能性低血糖症や無反応性低血糖症も改善出来る可能性が高いです。
是非、このあたりの原因をしっかり調べて適切なアプローチを行っていきましょう。オーソモレキュラー療法では「至適量の栄養補給」と「生活習慣の改善」「必要な治療」をセットで行っていきます。オーソモレキュラー療法をしっかり受ければ、低血糖症の原因となっている疾病の早期発見や、根本原因から低血糖症を解決する際の大きな手助けになるはずです。
オーソモレキュラー療法や持続グルコース濃度測定検査を受けたことが無い方は、この機会に是非オーソモレキュラー療法を受けてみて下さい。
 ナンナン
ナンナン今まで低血糖症に対して全然知らなかったけど
すごく参考になったよ❗ありがとう❗❗
 はる かおる
はる かおるうん、低血糖症の原因は一人一人違うから、是非オーソモレキュラー療法を受けてみてね。
 ナンナン
ナンナン分かった❗ オーソモレキュラー療法を受けて、低血糖症を改善させてみるよ❗
参考文献
- 貧血の原因の70~80%は「鉄分不足」 ↩︎
- 胃下垂について ↩︎
- 日経メディカル H. ピロリ菌は2型糖尿病にも関与か、非DM感染者で血糖値が高値に ↩︎
- 2型糖尿病の原因の一つであるインスリン抵抗性発症機構の一部を解明 ↩︎
- ビタミンDとピロリ菌の蔓延および根絶との関連性 ↩︎
- 痩せ型なのに糖尿病?その原因と予防法とは ↩︎
- 日本糖尿病学会誌第56巻第12号 糖尿病と食事由来金属元素 ↩︎
- 歯周病と糖尿病の関係 ↩︎
- 腸内細菌は糖尿病に影響 善玉菌が糖尿病から保護 腸内環境を健康にする方法とは? ↩︎
- 弱点のない身体づくり-ビタミン・ミネラルの重要性- ↩︎
- 甲状腺と低血糖 ↩︎
- アルコールと甲状腺・ホルモンの異常 ↩︎
- C型肝炎治療で甲状腺異常・甲状腺癌も発生・B型肝炎・肝硬変 ↩︎
- 低T3症候群・ノンサイロイダルイルネス・ユウサイロイドシック症候群 ↩︎
- 自律神経の乱れが胃腸に影響するワケ ↩︎
- 甲状腺と貧血,鉄欠乏性貧血 ↩︎
- 日本微量栄養素情報センター ↩︎
- 「甲状腺機能低下症」とはどのような病気ですか ↩︎
- 甲状腺と低血糖 ↩︎