貧血の人は低血糖症になりやすい。貧血と低血糖症の関係とその対処法とは?オススメの分子栄養学的アプローチを解説

女性と子供は特に貧血になりやすいと言われています。貧血になると、疲れやすくなったりイライラしたりなどの身体的、精神的不調が引き起こされます。一方で、食事をする度に血糖値が急上昇、急降下してしまう隠れ低血糖症や、血糖値を上げられない無反応性低血糖症も近年新たな病気として注目されるようになってきました。
この貧血と低血糖症にはどのような関係があるのでしょうか? 実は、この貧血と低血糖症には深い関係があると言われています。しかし、世間では貧血と低血糖症との関連はあまり知られていません。
今回は、貧血と低血糖症の関係とそのメカニズム、貧血の原因とその改善方法を解説します。
貧血だと低血糖症になりやすくなる!?貧血と低血糖症の関係とは。
 ナンナン
ナンナンうぅぅ・・・
何だかふらふらする・・・💧
 はる かおる
はる かおるナンナン、どうしたの❓
 ナンナン
ナンナンじつは、最近調子が悪くって💧
朝起きられないし、疲れやすいし・・・
オマケに、ちょっとしたことでイライラしちゃうんだ
 はる かおる
はる かおるうーん・・・
何が原因だろうね。もしかして低血糖症かな。
 ナンナン
ナンナン低血糖症?
 はる かおる
はる かおるうん、血糖値が下がりすぎて様々な不調が引き起こされる病気だよ。あ、でもそういえばナンナンってここ最近ずっと野菜ばっかり食べてなかったっけ❓
 ナンナン
ナンナンうん、実は健康のためにお肉は減らして野菜を多く摂るようにしているんだ。ダイエットにも良いって効くし、やっぱりお肉の摂りすぎは身体に悪いからね。
 はる かおる
はる かおるあー原因はそれだね、ナンナン。
お肉を食べる量を減らして野菜を多くすると貧血になりやすくなるんだ。貧血は、さっきナンナンが言ってた症状が起こりやすくなるよ。
 ナンナン
ナンナンひ、ひんけつ!?
貧血ってこんな辛い症状が起こるんだね💧
でも、低血糖症じゃなさそうで安心したよ。
 はる かおる
はる かおるいや、低血糖症も同時に抱えている可能性もあるね。
実は、貧血と低血糖症は関係が深いと言われているんだ。
対処法も人によって違うから、もうちょっと詳しく解説してあげるね
現代の日本女性のうち約40%が貧血だといわれ、特に月経のある20代〜40代の女性の約65%が「鉄欠乏性貧血」もしくは「かくれ貧血」と言われています。貧血はもはや国民病とも言える症状の1つで、この貧血からくる精神的不調や体調不良に日々悩まされている方も少なくありません。
また、鉄欠乏性貧血を抱えた女性の多くが出産適齢期であることから、妊娠・出産と共に更に鉄消費が増大して鉄欠乏が進行し、産後に重度の鉄欠乏性貧血になってしまう方もいます。加えて、貧血はお腹にいる赤ちゃんにも悪影響を及ぼします。赤ちゃんの成長には鉄が欠かせず、鉄が足りない場合は十分な成長が出来ません。そのため、母体が貧血の場合は赤ちゃんの成長に大きな悪影響を及ぼし、場合によっては発達障害や成長障害などを引き起こす原因となりえます。
そんな貧血の主な症状としては、「めまいや立ちくらみがする」「太りやすくなった」「爪がもろくてすぐ割れる」「喉に違和感があり、物を飲み込みにくい」などがあります。この他にも、下図のように様々な症状が引き起こされます。

このような不調の症状が多岐にわたることから、元々は貧血が原因にも関わらず「うつ病」や「パニック障害」などの精神疾患と間違えられてしまう場合も少なくありません。しかも、貧血と低血糖症の症状は似ている部分もあり、この2つの症状が重なる事で更に症状が酷くなることもあります。例えば、低血糖症の主な症状を下記の表にまとめてみました。鉄欠乏性貧血の症状と見比べてみると、かなり似ていることが分かりますよね。
低血糖症の主な症状
- 全身の倦怠感、疲れやすい
- 集中力が無い
- 眠気が強く、朝起きられない
- 寒がり、低体温
- 動悸がする
- めまいがする
- 冷や汗をかく
- 不眠
- イライラする
- 頭痛
- 神経過敏
- 不安、恐怖感が強くなる
- 太りやすくなった
また、貧血と低血糖症はどちらも症状が似ているので、貧血の裏に低血糖症が隠れていることにも気がつかない場合も多いです。もしくは、どちらも徐々に進行していくことから不調の状態に慣れてしまい、貧血や低血糖を抱えていることにすら気がつかない人もいるほどです。このため、貧血も低血糖症も精神疾患など他の病気と間違えられやすい病気でもあります。
では、具体的に貧血と低血糖症にはどのような関係があるのでしょうか?
1つ言えることとして、貧血があると低血糖症になりやすくなるという傾向があります。その理由は、貧血の状態だと身体が作り出せるエネルギー生成量が低下してしまうためです。貧血は単に血が足りないだけと思われがちですが、それだけではありません。血液や鉄分は体内の細胞に酸素や栄養を届けたり、脳の神経伝達物質を合成する材料としても使われています。
そのため、貧血の場合ではその分だけ全身に酸素や栄養を運ぶ能力が低下し、酸素や栄養が足りなくなると身体の細胞はエネルギーを作れなくなります。その結果、代謝機能の低下や脳機能の低下、免疫機能の低下や自律神経の乱れを引き起こしてしまうのです。この代謝機能低下や自律神経の乱れが引き起こされることから、貧血は低血糖症やPMS(月経前症候群)などを発症する原因になると言われていますます。

女性と子供に多い「貧血」が低血糖症の原因に。その貧血の原因とは?
最初にも解説しましたが、貧血にも腎性貧血や溶血性貧血など様々な種類があります。その中でもやはり一番多い貧血が「鉄欠乏性貧血」です。鉄欠乏性貧血とは、その名の通り鉄の摂取量が少ない場合や不足している場合に起こる貧血のことです。この鉄欠乏性貧血は、全体の貧血原因の約7割を占めています。
この鉄欠乏性貧血は特に女性と子供に多く、理由としては女性の場合は毎月の月経によって定期的に出血し、血液と共に鉄分が失われてしまうためです。加えて、妊娠出産によって鉄の需要と消費が多くなるのも女性に貧血が多い理由です。

また、女性に多い貧血としては、間違ったダイエットや偏食による摂取不足、ストレスによる吸収能力低下、消化管出血なども関係しています。他にも、子宮筋腫、過多月経など何かしらの疾病や病気、怪我によって出血量が多くなった場合も鉄欠乏性貧血となります。
特に最近ではダイエット志向や健康志向の増加、糖質制限ブームなどによって、肉を食べない方や食事制限を行う方が増えてきました。このような背景も、鉄欠乏性貧血の発症に大きく関係している原因です。
鉄欠乏性貧血に陥る原因
- 肉類の摂取量低下、菜食主義
- コーヒーや紅茶の摂りすぎ(タンニンの影響)
- レトルトやインスタント食品の摂りすぎ(リン酸の影響)
- タンパク質不足
- 胃の消化能力低下
- ビタミンCやビタミンB群、亜鉛など造血に必要な栄養素の不足
上の表でもまとめましたが、特にダイエットや健康志向などによる鉄分の摂取不足に加え、現代の食生活で摂取量が多くなったコーヒーや紅茶、レトルトやインスタント食品の摂りすぎも関係しています。
これらは「タンニン」や「リン酸」などが多く含まれており、これらの成分は鉄分の吸収を阻害してしまいます。そのため、余計に鉄欠乏性貧血に陥りやすくなってしまっているのです。
成長期のお子さんの場合は特に鉄の消費量が激しく、これは骨や血液を作るために大量の鉄が必要になるためです。また、初潮を迎えた後は成人の女性と同じように毎月定期的に月経による出血が発生します。特に子供の身長が伸びる速度は著しく、身長を伸ばすための骨を形成するには骨の鉄筋部分を担う「コラーゲン」が欠かせません。このコラーゲンは鉄を材料に作られており、骨以外にも肌や歯肉など様々な組織においてコラーゲン繊維が重要な役割を果たしています。

成長期のお子さんは身長を伸ばすためにコラーゲンの合成量が著しく、日々大量の鉄分が消費されています。また、お子さんがスポーツをしている場合は更に鉄分の消費量と必要量が上がります。特に初潮を迎えた女の子がバスケットボールやバレーボールなどの激しいスポーツをしている場合は貧血に陥りやすいです。これは成長期に必要な鉄分に加え、生理での出血量とスポーツによる赤血球へのダメージが重なる事から、鉄分の消費量が多くなるためです。女の子に限らず、男の子の場合も貧血になりやすいので、お子さんがいるご家庭は注意しましょう。
このように、成長期のお子さんと女性は鉄分の消費量が多いことから、貧血になりやすいという傾向があります。貧血になると、低血糖症やめまい、頭痛やうつ症状など様々な不調へと繋がってしまいます。まれに生まれたばかりの赤ちゃんが低血糖症を抱えている場合もあり、もし赤ちゃんが低血糖症だった場合は高確率で母体と共に重度の貧血を抱えている可能性が考えられます。この場合も、低血糖症改善のためには鉄分補給が重要ですので、後述する対処法を参考にしっかりと鉄分補給をしていきましょう。
鉄欠乏性貧血と診断されていなくても注意が必要!隠れ鉄欠乏性貧血とは?
それから、現在「鉄欠乏性貧血」と診断されていない方でも注意が必要です。通常、貧血かどうかの判断は病院の血液検査で診断して貰いますよね。しかし、現在の病院では貧血の診断を「ヘモグロビン」という値が低いかどうかだけで診断しています。ヘモグロビン値の低下は確かに貧血を診断する指標となるのですが、この値が一定以下にまで低下していない限り、仮にギリギリ下限の値だったとしても貧血と診断されません。この貧血と診断されていなくても貧血の状態になっている「隠れ鉄欠乏性貧血」の方が非常に多くいるのです。

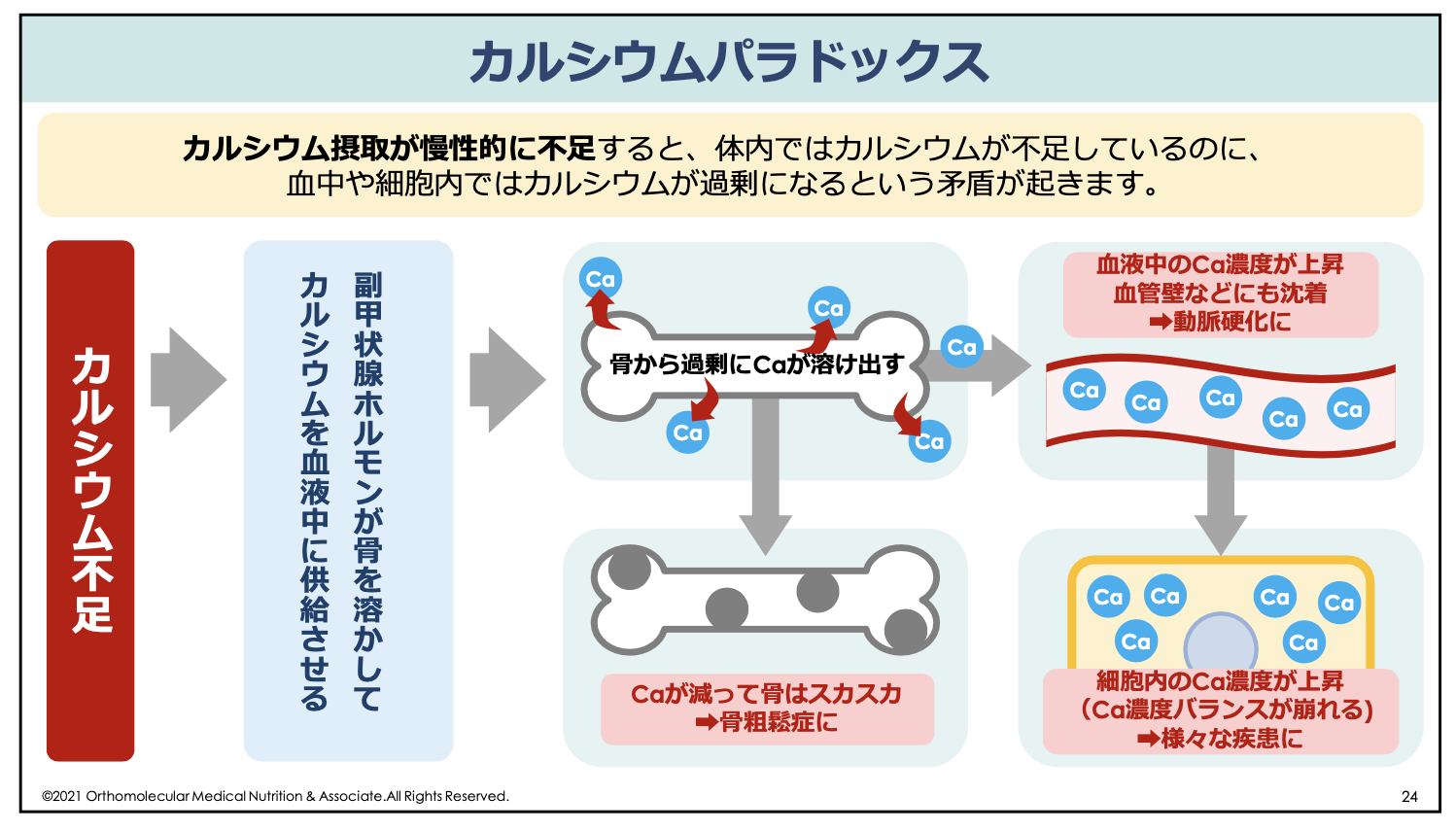
また、貧血を判断する血液検査項目にはヘモグロビン値以外にも「赤血球数」や「血清鉄」「不飽和結合能」、鉄の貯蔵量を表す「フェリチン」などの検査項目があります。貧血が進行する際はこの貯蔵鉄であるフェリチンから減り始め、次に血清鉄、次にヘモグロビンと段階を追ってヘモグロビン値が下がっていきます。
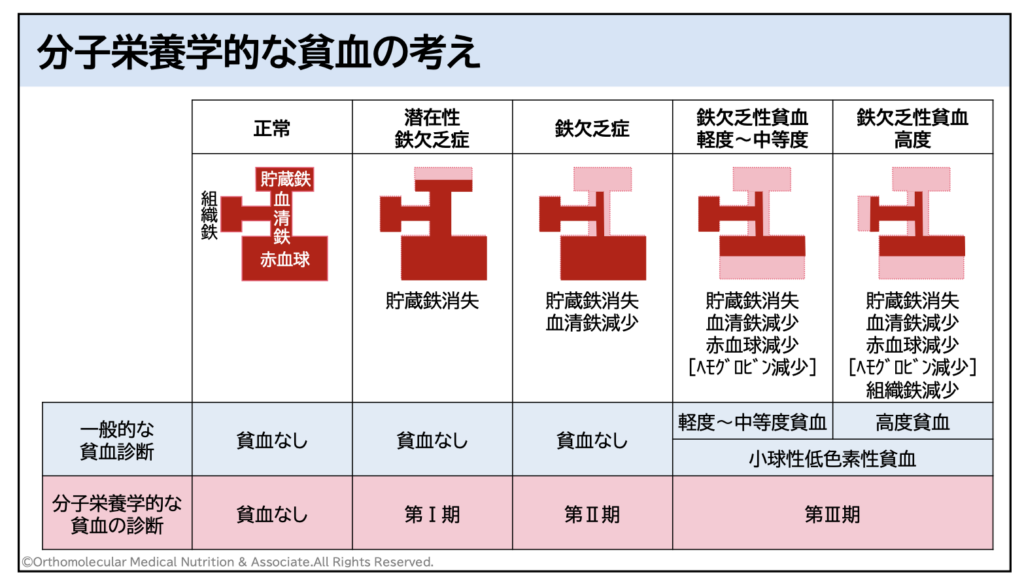
つまり、ヘモグロビン値が下がってきて貧血と診断されたときは、もう既に重度の貧血になってしまっているのです。貧血と診断される前から貧血は徐々に進行しており、貧血だと気がつかないまま徐々に頭痛やめまい、倦怠感や食欲不振などの症状が悪化している場合もあります。
このような貧血と診断されていないけど貧血に陥ってしまっている状態の方はかなり多く、一般的な病院の血液検査ではまず見つけてくれません。このような貧血と診断されていないけど実際には貧血が隠れている状態の事を、「隠れ貧血」や「潜在性鉄欠乏性貧血」などと呼ばれています。
もし、上図のような不調がある場合は、隠れ貧血の疑いがありますので注意が必要です。この隠れ貧血や潜在性鉄欠乏性貧血も低血糖症を引き起こすきっかけになりますので、ご自身に隠れ貧血が無いかどうか血液検査でチェックしてみて下さい。チェックの仕方は、血液検査の結果からある程度判断することが出来ます。

血液検査でチェックする項目としては、「赤血球数」「ヘモグロビン」「血清鉄」「不飽和鉄結合能」「フェリチン」などです。これらは貧血の状態だと数値が低下することが多く、貧血を判断する指標となります。具体的な判断指標としては以下の通り。
- 赤血球数……430〜500万
- ヘモグロビン……13.0以上
- 血清鉄……60〜100以上
- 不飽和鉄結合能……250〜300
- 血清フェリチン……125以上
これらの数値を参考に、ご自身が貧血や隠れ貧血に陥っていないかをチェックしてみてください。ちなみに、血清フェリチンの検査は、通常の保険適用の検査では行ってくれません。フェリチン値を知りたい場合は、オーソモレキュラー療法の血液検査を受けてみて下さい。
フェリチンは、貧血を見るマーカーの中で最も鋭敏に反応する数値です。この値が低下していた場合は隠れ貧血の疑いがあります。もし低かった場合は、後述する方法で積極的に鉄分を補給するようにしましょう。
また、逆にフェリチン値が正常範囲だったからといって安心することは出来ません。フェリチンは生理不順や炎症によっても数値が上昇する事があります。この場合は数値がよく見えても貧血に陥っている可能性が高いです。このあたりの判断は専門家でないと難しいですので、貧血かどうかはご自身で判断せずにオーソモレキュラー療法の血液検査を受けるようにして下さい。
 はる かおる
はる かおる貧血と診断されていなくても貧血になっている「隠れ貧血」の人は多く存在しているよ。隠れ貧血でも病院では貧血と診断されないから貧血かどうかを調べるのはオーソモレキュラー療法の血液検査を受けるのが良いね。
そもそも低血糖症とは?貧血から引き起こされる低血糖症の代表例
貧血と低血糖症の関係がわかったところで、次に貧血から引き起こされる低血糖症はどんな症状なのか?低血糖症とはそもそもどんな症状が引き起こされるのかについて解説していきましょう。
まず、低血糖症についてのおさらいです。低血糖症とは、血糖値が正常範囲以下にまで下がってしまった状態の事です。通常血糖値は80〜100前後に保たれていますが、何らかの原因で血糖値が80〜70以下を下回っている状態が続いていると、低血糖症と判断することが出来ます。
低血糖状態になると、冷や汗や動機、意識障害や痙攣、手足の震えなどの症状が現れることもあり、最悪の場合は死に至る恐れもあります。他にも、「食べた後や夕方になると猛烈な眠気が襲ってくる」というのも低血糖の典型的な症状の1つです。それ以外にも耐えられないほど甘い物の欲求が強くなったり、気分が落ち込んだり不安感に襲われるなど、その症状は多岐にわたります。

その他の症状については、この記事の最初でお伝えしたとおり。貧血と同じような症状が引き起こされることも低血糖症の特徴です。そして、低血糖症と一言で言っても、この低血糖症には状態によって異なる3つの種類があります。1つが「糖尿病の人が血糖降下剤やインスリン注射を使用する事による低血糖症」と、糖尿病とは認められない人でも低血糖症に陥る「無反応性低血糖症」「機能性低血糖症、乱高下型低血糖症」です。
貧血によって低血糖症に陥る方の殆どは「無反応性低血糖症」か「機能性低血糖症」のどちらかになります。無反応性低血糖症とは、何か食べ物を食べても殆ど血糖値が上がらず、常に血糖値が80を下回っているような状態が続いてしまう状態の事です。これは貧血から引き起こされる自律神経の乱れが腸内環境の悪化を引き起こし、腸内環境の悪化から消化吸収に問題が起こってしまった場合に陥りやすい低血糖症です。
対して機能性低血糖症とは、空腹時血糖は正常値あたりになっているのにもかかわらず、何か物を食べたり甘い物を食べたりすると急激に血糖値が上昇し、その後急降下してしまう状態の事。この血糖値の上昇と下降を繰り返してしまうことから、血糖値が乱高下してしまう低血糖症になります。イメージとしては、下図のような感じです。

例えば、上図の①〜③のように甘い物や炭水化物の摂りすぎによって血糖値が急上昇し、その後すい臓から血糖値を下げるためのホルモンであるインスリンが大量に分泌。インスリンが大量に分泌されたことによって④のように血糖値が急降下し、低血糖に陥ります。
この時、低血糖は脳を動かすためのエネルギーが足りなくなるため、耐えがたいほどの眠気や動機、冷や汗や息苦しさ、不安感や気分の落ち込み、頭痛など様々な不調が表れます。さらに、意識を失ったり命を失うリスクがあることから、身体は血糖値を上げるために副腎髄質からアドレナリンやノルアドレナリン等の血糖値を上げる作用のあるホルモンを分泌します。これら血糖値を上げる作用のあるホルモンは、同時に交感神経を刺激するため、イライラしたり不眠になったり、ちょっとしたことで爆発的な怒りが湧いてきたり等の精神症状、身体症状を引き起こしてしまうのです。
このような血糖値の乱高下を引き起こしてしまう状態を「反応性低血糖症」もしくは「機能性低血糖症」「血糖値スパイク」や「隠れ低血糖症」といいます。これら機能性低血糖症では、血糖値の波の状態に応じて精神症状や自律神経症状を伴うのが最大の特徴です。そして、貧血から引き起こされる低血糖症は、どちらかと言えば機能性低血糖症を抱えている人の方が多い印象があります。これは、貧血によって糖分をエネルギーとして十分に使えなくなることが関係しており、エネルギーとして使えなかった糖が血管内に溢れることによって血糖値が上昇、急降下しやすくなるためです。
では、貧血の方が低血糖症の症状を訴えた場合、その症状だけで「機能性低血糖症」と決めつけて良いのでしょうか?実は、症状だけでは「無反応性低血糖症」か「機能性低血糖症」の判断をする事は出来ません。この2つの低血糖症のうち、どちらの低血糖症に陥ってしまっているかは検査をしてみなければ分からないのです。
低血糖症の種類を特定する検査としては、「持続グルコース測定検査」があります。これは主に「リブレ」と呼ばれる血糖値をリアルタイムで測定してくれる機器を腕に装着し、その数値を元に「機能性低血糖症」か「無反応性低血糖症」かの切り分けをする事が出来る検査です。
「機能性低血糖症」と「無反応性低血糖症」では、原因も対処法も異なります。そのため、ご自身がどちらの低血糖症に陥ってしまっているかを調べることは非常に重要です。今後正しい栄養アプローチを行うためにも、一度は持続グルコース濃度測定検査を受けてみて下さい。


持続グルコース濃度測定検査は、上の画像のように腕に装着したセンサーに読み取り装置をかざすことによって血中のグルコース濃度をリアルタイムでモニタリング出来る仕組みです。この装置で読み取ったデータはリアルタイムでグラフ化され、どのような低血糖や血糖コントロール障害が体内で起こっているかを解析することが出来ます。

例えば、
空腹時血糖が80を下回る時間が長かったら低血糖症の可能性あり。
食後血糖値が160を超えるようなら血糖値スパイクの疑いあり。
空腹時血糖が130を超えているようなら糖尿病の疑いあり。
夜間低血糖や特定の時間に低血糖が起こる場合は、糖代謝異常の疑いあり。
血糖値が60~80前後から上がらない場合は、血糖値を上げられない糖代謝異常の疑いあり。
といったように、読み取ったグラフや血糖値の傾向からどのような低血糖や血糖コントロールの異常があるのかを判断することが出来ます。先ほどお伝えしたように、低血糖症には種類があります。食べ物を食べて血糖値が乱高下する「機能性低血糖症」と、何を食べても血糖値が上がらない「無反応性低血糖症」です。機能性低血糖症の場合は、貧血改善に加えてインスリンの働きを整えたり、代謝を上げるアプローチが重要になります。対して無反応性低血糖症では、貧血改善に加えて腸ケアを含めた消化吸収のサポートや自律神経を整えるアプローチも必要になる事があります。
この2つの低血糖症はアプローチ方法が全く異なりますので、どちらの低血糖症かを調べずに当てずっぽうで対処することは、低血糖症がさらに酷くなってしまう可能性が高いです。このような状態を避けるためにも、是非持続グルコース濃度測定検査を受けてみて下さい。
持続グルコース濃度測定検査の受け方
持続グルコース濃度測定の受け方についてですが、オーソモレキュラー療法と同時に受ける事が可能です。検査自体はクリニックが提供していますが、わざわざ病院まで検査を受けに行く必要はありません。測定に必要な測定器とセンサーは申し込み後に宅配で送られてくるため、ご自宅にて測定可能です。
測定した結果はクリニックに自動的に送られ、検査終了後は医師の解析や解説もセットで提供されています。解説は電話で受ける事が出来ますので、ご自宅に居ながらより詳しく状態を知ることが出来ます。
ですので、低血糖症でお悩みの方はオーソモレキュラー療法の検査とあわせて持続グルコース濃度測定検査も受けてみて下さい。
また、血糖値の測定自体は病院など医療を通さなくてもご自身で必要な機材を揃えて頂ければ測定可能です。「リブレ」と呼ばれるセンサーと読み取り装置を準備し、ご自身で装着すればお好きなタイミングで血糖値をモニタリングすることが可能になります。
持続グルコース濃度測定に用いるリブレのセンサーと読み取り装置については、楽天やアマゾンでも販売されていますので興味ある方はご自身で揃えてみて下さい。
ただし、ご自身で行う場合は医師からの解析はありません。測定結果は、全てご自身の判断の下で利用して頂くことになります。
持続グルコース濃度測定検査は、血糖値の上がり下がりを単に見ているだけで無く、その根本にある糖代謝異常の原因を探る検査になります。ご自身で測定しても、そのデータを活用出来なければ全く意味がありません。データの読み方が分からない方は、きちんと医療を通して医師に解析して貰いましょう。
ご希望の方は、記事最後尾のプロフィールに記載されている「オーソモレキュラー療法申し込みページ」からご相談下さい。検査に必要な手続きなどをご案内致します。
 ナンナン
ナンナンなるほど、低血糖にも種類や原因があるんだね・・・
 はる かおる
はる かおるそうだよ、だからこそ検査を受けるのが重要なんだ。
 ナンナン
ナンナン低血糖症の種類によってアプローチ方法も変わるのか・・・
分かった、持続グルコース濃度測定検査を受けてみるよ❗
なぜ、貧血、鉄不足が低血糖症の原因に? 貧血と低血糖症の深い関係
では、ここからは貧血と鉄不足がなぜ低血糖症の原因になるのかについての具体的な解説に移りましょう。この関係を理解しておくことは、今後低血糖症と貧血改善を行っていく上で役に立つはずです。
まず、鉄分が私達の身体の中でどのように働いているのかについてです。鉄分は、全身に酸素を運ぶためのヘモグロビンの材料して使われる以外にも、全身の細胞がエネルギーを生み出す際の補酵素として使われています。
具体的には、私達が食べた糖質や脂質、タンパク質などは胃で消化され、小腸で吸収された後に血液中にのって全身へと運ばれます。全身へと運ばれた栄養素は細胞内のミトコンドリアへと運ばれ、このミトコンドリアがATPと呼ばれるエネルギーを産生することで、私達は筋肉を動かしたり体温となる熱をエネルギーを生み出しています。
このミトコンドリアがエネルギーを生み出すときには鉄分を始めとしたミネラルやビタミンB群などが必要で、鉄が足りないとミトコンドリアがエネルギーを作る事が出来なくなってしまうのです。

このエネルギーが十分に作れなくなるということは、私達が食べた糖質などがエネルギーとして利用しづらくなることを意味しています。糖分(グルコース)は貯蔵型の糖であるグリコーゲンとして肝臓や筋肉に貯えられ、運動時や低血糖時などに必要に応じて使われています。これら糖をエネルギーとして使えない状態だと、そのぶんだけ血管内に余分な糖が溢れることになり、機能性低血糖症のような血糖値の乱高下に繋がってしまうのです。
また、貯えたグリコーゲンが低血糖時や運動時など必要に応じて使えない場合は、血糖値が下がったときに十分に血糖が上げられなくなってしまいます。このようなことも、低血糖症に繋がってしまう原因です。
それから、鉄分から作られるヘモグロビンは体中に酸素を運ぶ役割も担っています。ミトコンドリアがエネルギーを産生するときには、この酸素も欠かせません。酸素が不足することで更にエネルギー産生能力が低下し、糖のエネルギー利用や糖代謝が更に低下してしまうことに繋がります。

つまり、貧血になってしまうと①糖質、脂質、タンパク質などの栄養を細胞の隅々まで運ぶ能力が低下し、②鉄が不足することでミトコンドリアがエネルギーを作り出せなくなります。さらに、③貧血状態では酸素の運ぶ量が低下し、ミトコンドリアが利用出来る酸素も減ってしまうのです。
この3つが重なる事で糖質や脂質、タンパク質などがエネルギーとして利用出来なくなってしまい、全身の細胞の働きや臓器の働き、糖の代謝が落ちて低血糖症へと繋がってしまいます。
加えて、貧血は肥満や異所性脂肪、脂肪肝などへ発展し、さらなる血糖コントロール障害へと進行するきっかけになっています。これは、ミトコンドリアがエネルギーとして使えなかった糖質や脂質などのエネルギーは、インスリンなどの働きによって中性脂肪に貯えられてしまうため。よく「貧血になるとあまり食べていないのに太りやすくなる」と言われるのはこのためです。貧血が肥満や異所性脂肪、脂肪肝などへ発展し、更なる血糖コントロール障害へと進行するきっかけになっているのです。
また、鉄分はミトコンドリアのエネルギーとして使われる以外にも、脳の神経伝達物質の材料としても使われています。脳の神経伝達物質とは、分泌されると幸せな気分になったり、感情をコントロールしている物質のこと。うつ病の原因と関係があると言われている「セロトニン」などが有名です。このセロトニン以外にも「ノルアドレナリン」や「ドーパミン」など様々な神経伝達物質がバランス良く分泌されて、私達の精神や自律神経が保たれています。

この神経伝達物質の材料には、鉄分が欠かせません。下の図は神経伝達物質が合成されるまでの経路と必要な栄養素を表した物です。
まず、神経伝達物質を合成するためには、材料として「アミノ酸」が必要です。このアミノ酸は、肉や魚などのタンパク質を胃で分解し、小腸で吸収することで補給しています。このアミノ酸にはおよそ20種類ありますが、そのうち脳の神経伝達物質として利用出来るのは「L-グルタミン」と「L-フェニルアラニン」「L-トリプトファン」です。
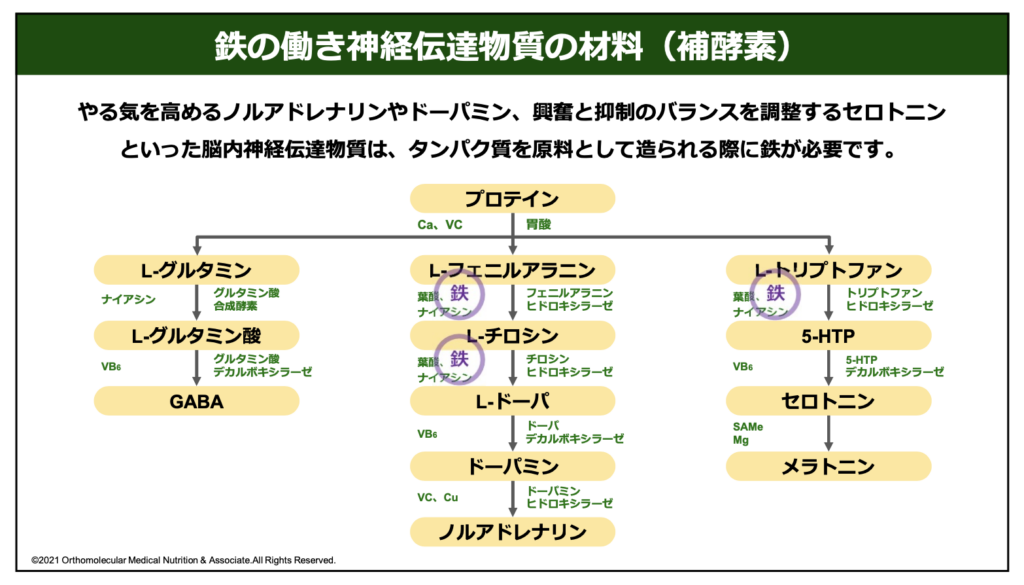
そして、この3つのアミノ酸がそれぞれ「鉄」や「葉酸」「ナイアシン」などを利用して「L-グルタミン酸」や「L-チロシン」「5-HTP(ヒドロキシトリプトファン)」などに合成され、最終的に「GABA」や「ドーパミン」「セロトニン」や「メラトニン」などに合成されて利用されています。
この脳の神経伝達物質を合成する際には、必ず鉄が必要です。例えば、「L-フェニルアラニン」から「L-チロシン」に合成する際には鉄が必要ですし、「L-トリプトファン」から「5-HTP(ヒドロキシトリプトファン)」に合成する時にも鉄が必要です。この時に体内で鉄分が不足していると、脳の神経伝達物質を合成するための材料が足りなくなってしまい、自律神経の乱れやうつ症状、感情が抑えられない、ストレスの増加、頭痛やめまい、PMSや腸内環境の悪化など様々な体調不良へと繋がってしまうのです。
それから、「セロトニンは幸せホルモン」だということをどこかで聞いたことがありませんか?セロトニンはノルアドレナリンやドーパミンなどを調節する以外にも、分泌されることで多幸感を得られるホルモンでもあります。このセロトニンから合成される「メラトニン」は、体内時計を司っていたり質の良い睡眠を司っており、リラックスするための副交感神経を優位にするホルモンでもあります。
これら脳の神経伝達物質合成が出来なくなってしまうということは、副交感神経を優位にする事が出来なくなってしまうということに繋がります。副交感神経が優位に出来ない場合は、リラックス出来ない状態が続いてしまうということです。この状態では常に交感神経が優位の状態に陥り、交感神経優位の状態では胃や腸の働きが低下してしまいます。
加えて、交感神経優位の状態では常に神経が高ぶって身体がストレスを受け続け、先ほど解説した副腎からストレスに対抗するためのホルモンが大量に分泌されます。このことから、副腎が疲れて副腎疲労や慢性疲労症候群などへ進行し、結果的に低血糖症へと繋がってしまう原因になるのです。
 はる かおる
はる かおる貧血になると、代謝能力低下から低血糖症になりやすくなるよ。その他にも自律神経が乱れたり、胃や腸の働きが落ちることで低血糖症の原因にもなる。貧血と低血糖症は関連が深い病気なんだ
貧血だと腸内環境も悪化する!? 貧血が腸内環境の悪化と更なる低血糖症の悪化へと発展する理由
貧血からくる自律神経の乱れは、副腎疲労や慢性疲労症候群の原因になるだけではありません。これ以外にも腸内環境の悪化にも関係しています。自律神経は胃の動きや腸の動きと関係しており、自律神経が乱れると胃や腸の動きが悪くなって便秘や腸内環境の悪化を招きます。よく、貧血になると便秘になると言われているのはこのためです。
この便秘や胃の働きが低下することで、腸内環境が悪化してしまいます。腸内環境の悪化とは、腸内に生息する善玉菌と悪玉菌のバランスが乱れてしまった状態のことです。この腸内細菌のバランスが乱れていることで肥満になりやすくなったり、アレルギーを引き起こしやすくなったり、感染症や認知症、動脈硬化や糖尿病、低血糖症の悪化など、様々な疾患が引き起こされるリスクが高くなります。

腸内細菌のバランスが乱れる原因としては、主に悪玉菌の増殖が関係しています。腸内には体に良い働きをする善玉菌と身体に悪影響を与える悪玉菌が住んでおり、これ以外にも日和見菌(ひよりみきん)といって、悪玉菌にも善玉菌にもどちらにもなれる菌が多数を占めています。この日和見菌は、悪玉菌が優勢であれば悪玉菌と同じような活動をし、善玉菌が優勢であれば善玉菌と同じような活動をするのが特徴です。

この善玉菌や悪玉菌、日和見菌のバランスは善玉菌が2割、日和見菌が7割、悪玉菌が1割という比率が最もバランスが良いと言われていて、その優劣は日々、私達が食べた物や体調によって影響を受けています。つまり、腸内の健康状態を保つためには、善玉菌を多くして日和見菌を味方に付けることが最大のポイントです。これが逆転して善玉菌よりも悪玉菌の量が多くなってしまうと、日和見菌も悪玉菌の見方をして悪さをし、お腹の調子が崩れたり太りやすくなったりと様々な不調へと繋がってしまうのです。
そして、この腸内環境が悪くなるとインスリンの効きが悪くなり、糖代謝が悪化することが分かってきました。この理由は、悪玉菌が出す毒素や、善玉菌が出してくれる「短鎖脂肪酸」量の低下が関係しています。悪玉菌が出す毒素は腸粘膜にダメージを与え、腸粘膜に炎症を発生させます。この腸粘膜に炎症が続くと、いずれ腸粘膜が弱って「リーキーガット症候群」と呼ばれる状態に進行してしまいます。

リーキーガット症候群とは、食べ物の栄養を吸収する小腸の粘膜が炎症によって弱り、腸粘膜の細胞同士の間に隙間が出来てしまう状態です。この隙間から本来吸収されるはずのない未消化の食べ物や細菌などが血液中に入り込み、免疫が過剰に反応してアレルギー反応や慢性的な炎症を引き起こしてしまいます。このアレルギー反応や炎症が慢性的に続くことでインスリンの効きが悪くなってしまう原因です。
このリーキーガット症候群は機能性低血糖症や無反応性低血糖症の原因にもなっており、現時点で何らかのお腹の不調を抱えている状態なら、既にリーキーガット症候群になってしまっている可能性が高いです。特に下記の症状に当てはまる項目が多いようでしたら、リーキーガット症候群も疑いましょう。

特に、抗生物質や鎮痛剤、ステロイドやピルなどの薬剤を使用している方は要注意です。これら薬剤も腸内環境の悪化を招き、リーキーガット症候群の原因になります。特に女性の方は毎月生理がある度に鎮痛剤を飲んだり、生理痛が重い方やPMSが酷い方は低用量ピルの服用によって生理を止めたりしますよね。このような慢性的な服薬が胃の機能を低下させ、腸内環境を悪化させる原因になります。
加えて、貧血は免疫力の低下を招きます。風邪を引きやすくなるので、風邪を引いたらすぐに病院に行く方も多いはず。風邪の時に病院で処方される薬と言ったら、抗生剤です。この抗生剤の服用も、腸内環境を悪化させる原因になります。実は、風邪に対して抗生剤は全くと言って良いほど役に立ちません。その理由は、風邪は細菌感染では無くウィルス感染によって起こるものだからです。インフルエンザウィルスやコロナウィルスなどがその代表格ですね。このウィルスに対して抗生物質は全く効きません。
にもかかわらず、病院ではただの風邪に対しても抗生物質が安易に処方されている現状があります。この抗生物質は、腸内細菌にとってみれば原爆を落とされるようなものです。このようなただの風邪に対しても抗生物質を服用することで、腸内に生息するいい菌も悪い菌も含めて殺菌され、腸内環境が悪化してしまうのです。
もしかすると、あなたの低血糖症はこれら薬の服用や、貧血による自律神経の乱れによって引き起こされたリーキーガット症候群が関係しているかもしれません。リーキーガット症候群かどうかは、オーソモレキュラー療法のうちの1つであるリーキーガット症候群検査を受ける事で分かります。心当たりがある方は、後述するオーソモレキュラー療法の検査を受けてみて下さい。
ただし、リーキーガット症候群は先ほど解説した貧血も関係しており、その他にも脂肪肝や肝炎、口腔内の環境悪化等も関係しています。基本的に、リーキーガット症候群だけが単独で発症するということはあり得ません。
もしリーキーガット症候群だった場合は、貧血も含めて口腔内や肝臓のケアなど総合的に対策するようにしましょう。オーソモレキュラー療法では、これらも含めて総合的にアプローチすることが可能です。是非受けてみて下さい。
 ナンナン
ナンナンどうもお腹の調子が悪いと思ったら低血糖症とも関係があるのか…
 はる かおる
はる かおるうん、低血糖症の発症に腸内環境の悪化は切っても切り離せないね
 ナンナン
ナンナン貧血になると、腸内環境まで悪くなっていっちゃうんだね💧
 はる かおる
はる かおるそうなんだ。
人によっては「カンジダ菌」が増えすぎて貧血が加速する人もいるよ。
 ナンナン
ナンナンカンジダ菌??
 はる かおる
はる かおるうん、カンジダ菌は鉄をエサに増えるカビ菌の一種のこと。この菌が増えると、鉄をエサにしてドンドン増えるから鉄が身体に吸収出来なくなって貧血が加速してしまうんだ。
 ナンナン
ナンナンなんだかやっかいな菌もいるんだね💧
 はる かおる
はる かおるオマケに、貧血改善の為に鉄分を摂取すればするほどカンジダ菌のエサになって腸内環境が悪化してしまう。この腸内環境の悪化も、リーキーガット症候群に繋がる原因になるよ。
 ナンナン
ナンナンひょえ〜…💧
どうにかして対策できないの?
 はる かおる
はる かおるカンジダ菌が増える原因は、免疫力の低下や腸内環境の悪化が関係していると言われているよ。貧血改善をしたいときは、鉄分の摂取だけに捕らわれず、腸ケアを含めた全体的なアプローチをしていくことが大切だね。
 ナンナン
ナンナンなるほど・・・。
貧血だからって単に鉄分を補給すればいいわけじゃ無いのか💧
わかった、腸ケアも含めて全体的に対策するようにしていくね
低血糖症を改善するにはまず貧血改善から! ただし、無闇に鉄を補給するのは危険です!
それでは、ここからはいよいよ具体的な貧血改善の方法を解説します。
貧血は低血糖症と関係がありますので、低血糖症を改善させるためにはまず貧血改善が優先です。ただ、貧血改善と言っても、単に鉄を補給すれば改善出来るわけではありません。間違った鉄分補給や方法だと、逆に身体にダメージを与えてしまう原因になります。先ほども解説したように、腸内にカンジダ菌が多く増えている状態では、鉄分の補給が逆効果になる事もあります。そうならないためにも、安全な貧血改善の方法をしっかりと学んでおきましょう。
特に、貧血改善を行う上で最も重視すべきは「鉄分の種類」です。鉄分には、食品から摂れる鉄分や病院で処方される鉄剤など、様々な種類の鉄分があります。この鉄分には安全な鉄分もあれば身体にダメージを与えてしまう鉄分もあります。鉄分の選び方を間違えてしまうと、貧血改善どころか逆効果にもなりかねません。その中でも特に危険な鉄分が「病院で処方される鉄剤」です。
貧血と診断された場合や治療と言えば、真っ先に「鉄剤」が思い浮かびますよね。「鉄欠乏性貧血」と言われているくらいですから、鉄を補給すれば貧血が改善出来る。そう思われています。
しかし、病院で処方される鉄剤を飲んでも、貧血を改善することは出来ません。むしろ、鉄剤を摂取する事により大量の活性酸素が発生し、胃や腸の粘膜にキズを付けてしまう可能性があるのです。

この原因は、病院で処方される鉄剤の多くが「無機の鉄そのもの」であるか、吸収効率が非常に悪い事が原因です。無機の鉄とは、タンパク質などと結合していない「鉄そのもの」の状態のもの。鉄は、酸素と結びつきやすく、錆びやすいことはご存じですよね。このサビが体内で活性酸素を発生する原因になる事から、体内では鉄を安全に運んだり利用したり出来るようにタンパク質に包まれて大切に扱われています。
しかし、鉄剤を大量に服用すると、吸収する際に「活性酸素」を大量に発生させてしまいます。活性酸素とは、酸素の一部が通常よりも活性化された状態になることです。この活性酸素の事を「フリーラジカル」とも呼びます。
この活性酸素はその活性の高さから細胞を傷つけてしまい、むしろ胃粘膜や腸粘膜を傷つけ、消化吸収能の低下や、SIBO、リーキーガット症候群、過敏性腸症候群(IBS)など炎症性の腸疾患や肝炎、非アルコール性脂肪肝などに進行してしまう可能性があるのです。この事から、病院で処方される鉄剤で貧血対策を行う事はオススメしません。
病院で処方される鉄剤の例としては、次のような物があります。
病院で処方される非ヘム鉄の例
- フェロム (フマル酸第一鉄) 有機鉄
- フェロミア (クエン酸第一鉄) 有機鉄
- リオナ (クエン酸第二鉄) 有機鉄
- インクレミンシロップ (溶性ピロリン酸第二鉄) 有機鉄(食品添加物としても使われる)
- フェロ・グラデュメット(硫酸第一鉄)無機鉄 発色剤の一種。食品添加物としても使われる。

特に処方が多い鉄剤としては、「フェロム」や「フェロミア」などがあります。これらは1回の服用量が100mgとかなり多く、これだけ飲んだとしてもたった5mg程度しか吸収することが出来ません。かなり吸収率が低い割には身体へのダメージが大きく、人によっては胃がムカムカしたり便秘になったりと副作用が出る場合があります。
対して、このような胃腸障害や活性酸素を引き起こしにくく、吸収率が高い鉄が「ヘム鉄」です。鉄には大きく分けて、「ヘム鉄」と「非ヘム鉄」に分けられます。ヘム鉄とは肉や魚などに含まれている動物性の有機鉄のことで、ポルフィリン環というタンパク質の一種と結合しているのが特徴です。それ以外の鉄は、クエン酸などと結合させた有機鉄と、硫酸第一鉄のような有機酸と結合していない無機鉄があります。

鉄剤の中には「第一鉄」や「第二鉄」と書かれている物がありますが、これは鉄イオンの状態を表しています。
第一鉄がFe2+、第二鉄がFe3+です。何だか難しい話しですが、簡単に言えば鉄が元気をちょっと失った状態(電子2個分)が第一鉄であり、二価鉄やFe2+と表されます。第二鉄は鉄が元気をもっと失った状態(電子3個分)で、三価の鉄やFe3+と表されます。二価や三価は、失った元気(電子)の数だと思ってください。この二価の鉄が酸素と反応すると、酸素が二価の鉄から元気(電子)を1つ奪っていきます。すると、二価の鉄は元気(電子)をさらに1つ失って、三価の鉄になります。逆に、三価の鉄がビタミンCや水素などによって元気(電子)1つ受け取ると、ちょっと元気になって二価の鉄になります。これを酸化還元反応と言います。
つまり、酸化とは電子を失うこと、奪われることであり、還元とは電子を得ること、奪うことです。鉄を吸収する際は、必ず三価鉄のFe3+から、二価鉄のFe2+に変化させる必要があります。
なぜ三価鉄のFe3+から二価鉄のFe2+へ変化させる必要があるかというと、鉄の吸収経路であるDMT-1は、二価鉄のFe2+のみしか結合して輸送できないためです。三価のFe3+の状態では非常に安定しおり、そのままの状態ではDMT-1と結合させて輸送することが出来ません。
そのため、第二鉄である三価の鉄を吸収するためには、必ず二価の鉄に還元する必要があります。先ほどの鉄剤の一覧を見ると、第二鉄であるFe3+が混ざっていることが分かりますよね。この第二鉄であるFe3+は、一度Fe2+の状態に還元して初めて吸収することが出来ます。この鉄の吸収メカニズムを表したものが次の図です。

上の図では、動物性の食品に含まれるヘム鉄はそのまま取り込まれているのに対し、非ヘム鉄である三価の鉄(Fe3+)は、一度二価鉄であるFe2+に変化してから取り込まれているのが分かるかと思います。
このFe2+の状態に還元するためのサポートをしてくれるのが、胃酸やビタミンCなどです。非ヘム鉄は、この胃酸やビタミンCのサポートを受けて吸収されています。
ただ、この時にすべてのFe3+をFe2+に還元して吸収することは出来ません。吸収出来なかった鉄分が腸内に流れると、それが悪い腸内細菌のエサとなり、この腸内細菌が毒素を発生させて腸粘膜を傷つけてしまう原因になります。また、Fe3+からFe2+に還元する際には、大量の活性酸素も発生させてしまいます。
このように、これら鉄剤や非ヘム鉄は吸収効率が非常に悪く、活性酸素を発生させる大きな原因です。特に非ヘム鉄は吸収率が悪く、ヘム鉄の吸収効率が10%〜30%程度あるのに対し、非ヘム鉄は僅か5%以下しかありません。
このことから、鉄分を補給する際は「ヘム鉄」から補給するのがオススメです。ヘム鉄とは、肉や魚に多く含まれる鉄分のこと。ヘム鉄はポルフィリン環と呼ばれるタンパク質のカプセルのような物に包まれており、上述した非ヘム鉄に比べて活性酸素を殆ど発生させません。
また、非ヘム鉄はお茶やコーヒーなどに含まれるタンニンと結合し、吸収率が落ちてしまいますが、ヘム鉄であればこれらの影響を受けずに吸収することが出来ます。加えて、ヘム鉄は吸収率が高いことから大腸へと流れる量が少なく、しかもヘム鉄自体が腸内細菌のエサになりにくいという特徴があります。逆に非ヘム鉄を大量に摂取してしまうと、吸収出来なかった鉄が大腸へ大量に流れることから、更なる腸内環境の悪化を招く原因となりかねません。

なぜここまでヘム鉄が優れているかというと、ヘム鉄の構造もさることながらその吸収経路にあります。
ヘム鉄には「ヘムトランスポーター」と呼ばれる専用の吸収経路が腸に存在しており、この専用の吸収経路から効率的に吸収されることで、非ヘム鉄よりも効率的な吸収が可能になっているのです。
ちなみに、非ヘム鉄の吸収経路はDMT1という経路を使って行われています。この吸収経路は亜鉛や銅など他のミネラルを吸収経路と共通になっているため、鉄剤を多く飲めば飲むほど亜鉛など他のミネラルの吸収を阻害してしまい、亜鉛が欠乏することによって「亜鉛欠乏性貧血」という貧血を引き起こしてしまう原因になります。このように非ヘム鉄の鉄剤を大量に摂取することは体内に悪影響をもたらす可能性が高いことから、鉄剤を用いての貧血改善はオススメしません。
この事は海外製のサプリメントとしてよく販売されている「アミノ酸キレート鉄」も同じです。
アミノ酸キレート鉄とは、本来吸収効率の悪い鉄を「グリシン」と呼ばれるアミノ酸でサンドイッチする事で、飛躍的に吸収効率を高めた鉄サプリメントです。キレート鉄は、一部の栄養療法を行っている方の間ではブームとなっています。ただ、このキレート鉄のサプリメントは良いことばかりではありません。

アミノ酸キレート鉄は、多量に摂取した場合や長期間漠然と摂取した場合に、体内の貯蔵鉄である「フェリチン値」が大幅に上昇する事例が散見されています。このフェリチン値は炎症反応でも上昇することから、鉄過剰摂取による炎症反応である可能性が考えられています。
通常、体内で鉄が足りている場合には小腸粘膜からの鉄吸収が抑制され、鉄の過剰摂取にはならないよう調節する仕組みが備わっています。これにより、ヘム鉄や非ヘム鉄を取り過ぎたとしても、吸収されずに便から排泄されるため、過剰摂取に至ることは希です。
しかし、アミノ酸キレート鉄を長期間、多量に摂取した場合は貯蔵鉄である「フェリチン値」が大幅に上昇する事例が散見されることから、この調節機構を無視して「アミノ酸の吸収経路」から吸収されているとも考えられています。一般的にフェリチン値は高くても150〜200ng/ml程度であり、これ以上フェリチンが大幅に上昇した場合は、何らかの炎症が発生している可能性が考えられますので、注意が必要です。
また、アミノ酸キレート鉄は鉄分だけを無理矢理大量に吸収させることから、とても利用効率が悪くなります。造血には鉄以外にも亜鉛や銅、セレンやマンガン、タンパク質なども必要で、これらが足りない場合は造血することが出来ません。特に、アミノ酸キレート鉄では鉄だけを大量に吸収させることから、他のミネラルとのバランスを崩しやすくなります。
鉄を多く摂取すれば貧血が改善出来るような気がしますが、鉄だけ大量に補給しても造血することは出来ません。造血するには「亜鉛」も必要で、鉄欠乏性貧血の方は同時に亜鉛欠乏性貧血も抱えている可能性があります。このような理由から、アミノ酸キレート鉄及び病院から処方される非ヘム鉄の摂取は、むしろ亜鉛欠乏性貧血や炎症による鉄の利用障害を招く原因となってしまう可能性があります。
貧血は「鉄欠乏」だけじゃない!貧血改善に大きな役割を果たす亜鉛の重要性
貧血は「鉄分だけが不足している」というイメージが強いですが、鉄不足だけが原因ではありません。鉄以外にも様々なミネラルやタンパク質が関係していて、その中でも特に「亜鉛」が重要な働きをしています。亜鉛はヘモグロビンの材料となる「ポルフィリン環」の合成に必要な材料であるほか、血糖値を下げるホルモンであるインスリンの合成にも必要です。
この亜鉛が不足してしまうと、貧血が改善出来なかったり、亜鉛欠乏性貧血を引き起こしたり、糖尿病や低血糖症を引き起こしてしまう原因になります。

この図は、赤血球を構成しているヘモグロビンの構成を表した物です。ヘモグロビンは「ヘム」というポルフィリン環と鉄がくっついた物で、グロビンはタンパク質です。この2つが組み合わさることで、ヘモグロビンは構成されています。
よく見ると、ヘム鉄の元になる「ポルフィリン環」の材料に亜鉛が必要と書いてありますよね。ポルフィリン環とはタンパク質のカプセルのような物で、ヘム鉄はこのタンパク質に包まれていることが最大の特徴です。私達が摂った鉄分はこのポルフィリン環に包まれた「ヘム鉄」と呼ばれる状態に合成され、ヘモグロビンの合成などに利用されています。この時に亜鉛が不足しているとポルフィリン環が十分に合成できなくなり、ヘモグロビンの合成量低下に繋がります。このことから、亜鉛は造血をする際にも必要な栄養素です。
他にも、亜鉛欠乏は「亜鉛欠乏性貧血」とも関係しています。亜鉛欠乏性貧血とは、亜鉛が不足することによって赤血球の膜が破れやすくなり、毛細血管通過時に血管とこすれて壊れてしまう状態の事です。

赤血球が次々と壊れてしまうと、赤血球の合成量よりも破裂量が多くなって、貧血が進行する原因になります。亜鉛は、この赤血球の膜を丈夫にし、壊れにくくするために必要な栄養素です。
それから、亜鉛はインスリンの作用にも関係しています。インスリンは血糖値を下げてくれるホルモンで、このホルモンの効きが悪くなると血糖値が十分に下げられなくなります。その結果、糖尿病や低血糖症、虚血性疾患やガンの発症に発展する可能性があります。

このインスリンの合成や作用に必要な栄養素が亜鉛です。正常な人の場合、すい臓でインスリンが分泌されるときは、亜鉛も同時に分泌されています。この亜鉛がインスリンを保護することで、肝臓でインスリンが分解されてしまうことを防いでいます。
しかし、亜鉛が不足している場合、すい臓はインスリンだけを分泌します。すると、亜鉛に保護されていないインスリンは肝臓で分解されてしまい、全身インスリン濃度が低くなってしまうのです。このインスリンの働きが低下したり濃度が低くなると、そのぶんだけ血糖値が上昇しやすくなります。つまり、低血糖症は亜鉛不足も大きな原因の1つです。
そんな亜鉛不足は、鉄欠乏性貧血と関係ないように思えますよね。しかし実は、この亜鉛不足は鉄欠乏性貧血と密接な関係がある事が分かっています。ある鉄欠乏性貧血の女性グループを調べたところ、鉄欠乏性貧血の女性は健常な女性と比較して、血清亜鉛濃度が低いことが分かりました。

この研究では、鉄欠乏性貧血の女性30名のうち、血清亜鉛濃度が70μg/dL(正常値80μg/dL)を下回っている女性が27名とおよそ90%の女性が亜鉛欠乏状態でした。対して鉄欠乏性貧血で無い健常の女性30名では、血清亜鉛濃度が70μg/dLを超えている女性が29名と、殆どの方に亜鉛欠乏が見られなかったのです。
このことから、亜鉛欠乏と鉄欠乏性貧血には相関関係があり、鉄欠乏性貧血を抱える女性の殆どは亜鉛欠乏も同時に抱えていることが予想されます。亜鉛は、上述したようにポルフィリン間の材料となったり、赤血球の膜を強くしたり、インスリンの働きに関与していたりと、貧血や低血糖症にも大きく関係している栄養素です。
鉄欠乏性貧血を改善したい場合は、この事も考慮して「亜鉛」も同時に摂取していきましょう。何度も言いますが、病院で処方される鉄剤やアミノ酸キレート鉄は鉄のみしか補給出来ません。これらを大量に摂取することは、亜鉛を含めたミネラルバランスを崩す原因になります。これでは余計に体調を崩す原因になりますので、摂取する鉄分の種類や量にはくれぐれも注意しましょう。
 はる かおる
はる かおる鉄剤やキレート鉄での鉄分補給は逆に亜鉛欠乏や炎症を引き起こす原因になるよ❗貧血は亜鉛欠乏も関係しているから、亜鉛もきちんと摂るようにしてね。
貧血を改善させるための具体的な分子栄養学的アプローチ
では、ここからがいよいよ貧血を改善させるための分子栄養学的アプローチのご紹介です。
具体的な鉄分の摂取目安や貧血改善に必要な栄養素などは、どのようにアプローチをすれば良いのでしょうか?
先ほども解説しましたが、鉄分を補給する際に選ぶべき鉄の種類は「ヘム鉄」です。
ヘム鉄は肉や魚などに含まれている動物性の有機鉄のことで、病院などで処方される鉄剤の「非ヘム鉄」や海外サプリメントの「アミノ酸キレート鉄」よりも安全です。ヘム鉄なら非ヘム鉄よりも吸収率が高く、これら鉄分に比べて活性酸素を発生させる心配が少ないというメリットがあります。

このヘム鉄をベースに、鉄代謝や造血に必要なミネラルなども併せて摂るようにしましょう。貧血改善に必要な栄養素は次の通りです。
貧血改善に必要な栄養素
- タンパク質
- ビタミンB群
- ヘム鉄
- 亜鉛
- マンガン
- セレン
- 銅
この中でも、最も重要なのは「タンパク質」です。先ほども解説したように、無機の鉄そのものの状態が体内で存在すると、活性酸素を発生させてしまってむしろ身体や細胞にダメージを与えてしまいかねません。身体はこの鉄から発生する活性酸素から身を守るために、鉄を運搬、利用する際は必ずタンパク質で出来たカプセルに鉄分子を入れて利用しています。これが、ポルフィリン環やフェリチンなどですね。
つまり、鉄を安全に運搬、利用するためにはタンパク質が絶対に欠かせません。いくら鉄分を多く補給しても、安全に貯蔵、運搬、利用出来るためのタンパク質がない状態では、貧血を改善させることが出来ないのです。
このことから、貧血改善をするためには鉄分摂取に加えて「タンパク質」もしっかり摂るようにしましょう。最低でも一食当たり100g〜200g程度の肉や魚は取り入れたいところです。足りない分は、プロテインなどを活用するのも良いですね。加えて、タンパク質を利用するために必要な補酵素である「ビタミンB群」も積極的に補給するようにして下さい。
そして、次に「ヘム鉄」です。ヘム鉄の摂取量目安は、血清フェリチン値を目安に判断します。血清フェリチン値の検査はオーソモレキュラー療法の血液検査を受けることで調べることが出来ますので、気になる方は受けてみて下さい。
血清フェリチン値は男女で基準値の違いがありますが、おおよそ40ng/mL未満では貧血と判断することが出来ます。この場合は、ヘム鉄として一日45mgを目安に摂取してみて下さい。
また、血清フェリチン値が40〜100ng/mLの間では、貧血では無いものの貯蔵鉄がやや不足している状態と判断する事が出来ます。この場合も、十分な貯蔵鉄が貯えられるよう、一日あたりヘム鉄として15mg程度補給してみて下さい。継続していくにつれてフェリチン値は徐々に上がっていき、血清フェリチン値が125ng/mL程度になるのが理想です。

ただし、有経女性の場合は毎月月経があるのでフェリチン値はなかなか上昇しない傾向にあります。有経女性の場合は血清フェリチン値が60ng/mL前後を保てていれば大丈夫ですので、それ以上フェリチンが下がらないようキープすることに努めましょう。
それから、フェリチン値は貧血の判断以外にも「炎症」を見るためのマーカーでもあります。フェリチン値は体内で炎症が発生していても上昇することがあり、ガンなどでは著しく上昇する場合もあります。特に、フェリチン値が200ng/mLを超えていたり、フェリチン値が高くてヘモグロビン値が低い場合は何らかの炎症が関与している可能性大です。この場合は、炎症の原因となっている原因を調べ、適切に対処するようにして下さい。
さらにこのヘム鉄の補給に加えて、亜鉛の補給も重要です。亜鉛は、上述したようにポルフィリン間の材料となったり、赤血球の膜を強くしたり、インスリンの働きに関与していたりと、貧血や低血糖症にも大きく関係している栄養素です。この亜鉛を同時に摂取する事で、更に貧血を改善しやすくなるという結果が出ています。

この図は、貧血の女性に「鉄だけ」を摂取してもらったグループと、「亜鉛だけ」を摂取してもらったグループ、そして「鉄と亜鉛」を摂取してもらったグループの変化を見た結果です。この結果では、鉄のみ、亜鉛のみのグループと比べ、「鉄と亜鉛を同時」に摂ったグループの方が赤血球数の改善に有意な差が見られました。
このことから鉄分だけや亜鉛だけを摂取するのでは無く、鉄分と亜鉛は同時に摂取する方が効果的です。この時補給する鉄分は、もちろん「ヘム鉄」を選ぶようにしましょう。ヘム鉄はドラッグストアーなどで売られている物もありますが、何でも良いわけではありません。安いサプリメントはパッケージに記載されていない成分が混入している場合も多く、肝臓や腸に負担をかける恐れがあります。これに対し、分子栄養学で用いる専用のサプリメントはドーズレスポンス(至適量)に対応出来るよう専用の設計と安全性を考慮して作られています。そのため、高容量の摂取でも身体に負担が無く安心です。
市販の安いヘム鉄サプリにはご注意!
ヘム鉄のサプリと言えば、ドラッグストアーなどで安く販売されている物を見かけることがありますよね。
ヘム鉄が補給出来るなら、安くて量が摂れるに越したことはありません。しかし、同じヘム鉄といえどその質にはピンからキリまであります。特に、「ヘム鉄パウダーの量」と「ヘム鉄含有量」は全く違うものですので注意して下さい。
ヘム鉄は豚の血液を精製して作られており、ヘム鉄パウダーと呼ばれるパウダー状の中にヘム鉄が1%もしくは2%含有している物が一般的です。例えば「一粒でヘム鉄50mg」と書かれていても、これはヘム鉄パウダーが50mg含まれているだけであり、実際にはその中の1%〜2%である0.5mg〜1mgしかヘム鉄が含まれていない計算になります。このように、多く含まれているように見せかけて、実際にはヘム鉄が殆ど含まれていない物があるのです。
また、繰り返しますが貧血改善にはヘム鉄以外にも微量ミネラルと呼ばれるセレンやマンガン、銅や亜鉛など他のミネラルの補給も重要です。ヘム鉄として市販されている商品の多くはヘム鉄のみなど鉄分の補給しか出来ません。加えて、ヘム鉄の製造管理には高度な技術が必要で、生体内利用効率まで考慮すると安く作る事は不可能です。物によっては、製造管理体制が悪く、品質が劣化している物もあります。
この事から、同じように見えるヘム鉄サプリメントであっても、体内での利用効率が悪く、貧血が改善出来ない場合が多くあります。これを避けるためにも、ヘム鉄を摂取する際は生体内のミネラルバランスや生体内利用効率などを考慮した質が高いものを選ぶようにして下さい。分子整合栄養医学で使われているヘム鉄製品は、「鉄の取り込み」「利用」「貯蔵」「排泄」など貧血改善における鉄分本来の働きが安全に出来るよう考慮されています。ヘム鉄を選ぶ際は、値段や含有量にとらわれず、体内で安全に利用出来る安心、安全な製品を選びましょう。

 はる かおる
はる かおる貧血改善は、単に鉄を補給するだけじゃ出来ないよ❗特に補給する鉄分の種類によっては体調を悪くする原因になるから気をつけてね❗
貧血改善には腸内環境改善も重要! 短鎖脂肪酸の産生量を増やすことで鉄・亜鉛の吸収率もアップ
貧血改善を行う際は、鉄分や亜鉛を補給する以外にも同時に腸内環境を整えることも重要です。先ほども解説しましたが、貧血や低血糖症を抱える状態では自律神経が乱れることから、胃と腸の働きが低下して腸内環境が悪化しやすくなります。
この腸内環境の善し悪しは鉄分や亜鉛の吸収にも大きく関係しており、腸内環境が悪い状態ではいくら鉄分や亜鉛を補給しても十分に吸収することが出来ません。これだと、せっかく摂った鉄分や亜鉛が無駄になってしまいます。そうならないためにも、しっかりとミネラルが吸収出来るように腸内環境を整えていきましょう。

腸内環境を整える上で重要な存在が、腸内細菌です。いい菌が多いと、ミネラルの吸収を助けてくれたり、腸内環境を良くしてくれたりと様々な良い働きをもたらしてくれます。その腸内細菌の中でも、ミネラルの吸収を助けてくれる働きをするのが「酪酸菌」「乳酸菌」「ビフィズス菌」「大腸菌」です。
例えば、酪酸菌はFe3+の鉄をFe2+に還元してくれて、小腸で吸収しやすくする働きをしてくれます。Fe3+やFe2+などの鉄イオンの違いについては、先ほど解説しましたね。鉄には二価の鉄や三価の鉄があって、Fe2+が二価の鉄、Fe3+が三価の鉄です。Fe3+の三価鉄は水に溶けませんが、Fe2+の二価の鉄は水に溶けるという特徴があります。
そのため、Fe3+の三価の鉄を小腸から吸収するためには、一度Fe2+の二価の鉄へと還元しなければなりません。このFe3+からFe2+への還元を手伝ってくれるのが、酪酸菌などの腸内細菌です。この酪酸菌や乳酸菌、ビフィズス菌なが腸内に多くいると、鉄分や亜鉛などのミネラル吸収を助けてくれます。
また、他にもこれら酪酸菌や乳酸菌、ビフィズス菌などの腸内細菌が多い場合は、有害菌の増殖も防いでくれます。

腸内環境には、酪酸菌や乳酸菌、ビフィズス菌などの善玉菌と、グラム陰性菌やサルモネラ菌、カンジダ菌などの悪玉菌が生息しています。この有害菌は未消化のタンパク質やコレステロール、胆汁酸などをエサに毒素や硫化水素などの有害物質を放出します。この毒素や有害物質の一部が体内に吸収されてしまうことから、腸のみならず全身に悪影響をもたらします。
また、カンジダ菌は鉄分をエサに増殖するカビ菌の一種です。このカンジダ菌が腸内で増えすぎてしまった場合は、摂取した鉄分がカンジダ菌の餌となり、小腸で鉄分が十分に吸収出来なくなってしまいます。むしろ、カンジダ菌に餌を与えることになるのでカンジダ菌がドンドン増えてしまいます。これでは貧血改善のために鉄分を摂れば摂るほど逆効果です。このことから、貧血改善をする際は腸内環境も整えていきましょう。
この腸内環境を整える上で重要なのが、「酪酸菌」「乳酸菌」「ビフィズス菌」「納豆菌」などが出す「短鎖脂肪酸」です。この短鎖脂肪酸の量やバランスが整っているほど腸内環境が整っていると判断することが出来ます。また、短鎖脂肪酸にはミネラルの吸収を助けてくれたり、腸内環境を酸性に傾けてくれたりする作用もあり、酸性に弱い有害菌やカンジダ菌の増殖抑制効果や有害物質の発生抑制、体内への侵入抑制効果もあります。

この短鎖脂肪酸の量とバランスを増やす上で最も重要な栄養素が、「食物繊維」です。食物繊維とは、胃で消化されずに腸まで届く繊維質や難消化性の糖質のことで、大きく分けて「水溶性食物繊維」と「不溶性食物繊維」があります。これらは主にワカメや昆布等の海藻類や、お米、トウモロコシなどの穀物類、フルーツや野菜などに多く含まれています。
これら食物繊維を多く含む食べ物を食べるとお腹の中で善玉菌の餌となり、餌を食べた善玉菌は腸に有益な働きを持つ「短鎖脂肪酸」を生成してくれます。この短鎖脂肪酸の量と質が、腸内の健康状態を決定づけてくれるのです。
ですので、腸内環境の改善を行う際はこの短鎖脂肪酸を意識するようにしましょう。最近流行りの腸活では、乳酸菌やビフィズス菌などの菌(プロバイオティクス)を摂ることばかりが言われていますよね。しかし、いくらいい菌を摂ったとしても、いい菌の餌になる食物繊維(プレバイオティクス)が無ければ短鎖脂肪酸は作られません。
重要なのは、いい菌であるプロバイオティクスと、そのエサとなるプレバイオティクスを両方同時に摂ることです。こうして善玉菌を増やしていけば、短鎖脂肪酸の生成量も増えていきます。短鎖脂肪酸の量とバランスが整ってくれば、鉄分の吸収アップにも繋がりますし、鉄をエサに増えるカンジダ菌の増殖抑制にも繋がります。
このような事から、腸内環境を改善させるためにも有用菌とそのエサとなる食物繊維を同時に摂っていきましょう。食物繊維が多く含まれる食べ物としては、以下のような物があります。
食物繊維が多く含まれる食べ物
- こんにゃく
- きくらげ
- 寒天
- 切り干し大根
- 椎茸、干し椎茸
- ドライプルーン、ドライいちじく
- いりごま
- おから
- グリーンピース
- 納豆
- ゴボウ
- アボカド
- ブロッコリー
- 枝豆
- オクラ
このリスト以外にもワカメや昆布、キャベツなど食物繊維が多く含まれる食べ物は沢山ありますので、食材や献立を色々と工夫してみて下さい。
また、食物繊維は不溶性食物繊維と水溶性食物繊維などをバランス良く十分な量を摂取する事が大切です。食べ物からではこれら食物繊維をバランス良く十分な量を食べることが難しい上、有用菌を生きたまま腸に届ける事も難しいので、サプリメントからも補給していくことがオススメです。短鎖脂肪酸を増やすアプローチとしては、次のようなプロバイオティクス、プレバイオティクスが配合されたサプリメントを選びましょう。
短鎖脂肪酸の量とバランスを整える栄養素
- 乳酸菌(有胞子性乳酸菌)
- ビフィズス菌
- 酪酸菌
- 納豆菌
- 食物繊維(水溶性、不溶性両方)
ただし、乳酸菌などのサプリメントは様々な会社から販売されていますが、その殆どは生きて腸まで届かない可能性があります。乳酸菌やビフィズス菌などは胃酸に弱く、その殆どが胃酸や胆汁酸の影響で死滅してしまいます。このようなサプリメントを飲み続けても、腸内環境の改善には繋がりません。これはヨーグルトやキムチなど発酵食品から摂れる乳酸菌なども一緒です。
ですので、乳酸菌など有用菌は、生きて腸まで届く「有胞子性乳酸菌」が配合されている物がオススメです。有胞子性乳酸菌とは、硬い殻に覆われている乳酸菌のこと。硬い殻に覆われていることで胃酸や胆汁酸から身を守り、生きて腸まで届きます。
また、プロバイオティクスとして最も摂りたいのが「酪酸菌」です。酪酸菌は「酪酸」という短鎖脂肪酸を作ってくれる菌で、腸内の健康状態に非常に重要な役割を担っています。これらをバランス良く含めたプロバイオティクス製品と、水溶性食物繊維と不溶性食物繊維がバランス良く含まれたプレバイオティクス製品を同時に摂るようにしてみて下さい。これら腸内環境改善のために専用に設計された製品は、オーソモレキュラー療法でも用いられています。ご興味ある方は、最後にご説明するオーソモレキュラー療法を受けてみて下さい。
それから、もしご自身の腸内でどれだけ短鎖脂肪酸が作られているか知りたい場合は、便中短鎖脂肪酸検査を受けることで分かります。

便中短鎖脂肪酸検査では、短鎖脂肪酸のバランスや量を測定することができ、腸内環境の健康度や食生活が適正かどうかが分かります。
お腹の調子があまり良くない方や、前述したリーキーガット症候群の傾向がある方など、腸内の環境を良くしたい方は是非一度受けてみて下さい。便中短鎖脂肪酸検査は、後述するオーソモレキュラー療法にて受ける事が出来ます。
ただ、注意点としては便中短鎖脂肪酸検査を受ける際は必ず胃のチェックを同時に行うようにしてください。腸内環境が悪くなる原因としては、第一に胃の不調とも関連があります。胃の消化力が落ちている場合は未消化物が腸内に流れ込み、悪玉菌のエサとなって腸内環境が悪くなります。
ですので、短鎖脂肪酸検査を受ける場合や、お腹の調子があまり良くない方、前述したリーキーガット症候群に当てはまる方は必ず胃の検査も受けるようにしましょう。胃の状態は血液検査で概ね知ることができ、この血液検査はオーソモレキュラー療法にて受ける事が可能です。

胃の状態を知る血液検査項目としては、胃酸の分泌量を表すPG1や、粘膜の炎症程度を表すPG2、胃粘膜萎縮の程度を見るPG1/2比などがあります。このPG1の数値が低い場合は胃酸の分泌量が少なく、タンパク質をしっかり消化吸収することが出来ていない可能性があります。タンパク質がしっかり消化できていない状態だと、未消化のタンパク質が腸に流れて悪玉菌のエサになり、悪玉菌が増える原因となります。
また、ピロリ菌に感染していたり、胃粘膜の炎症や萎縮があるとタンパク質が上手く吸収できなくなってしまいます。これらの検査結果を参考に、タンパク質がしっかり消化吸収出来ているかや、胃の健康状態も同時に確認してみましょう。
もし胃の状態や腸の状態に問題がある場合は、先ほどのプレバイオティクス、プロバイオティクスに加えて腸粘膜を強化したり、消化を助けるための栄養素が必要になります。必要に応じて、次のような栄養素も組み合わせてみて下さい。
腸粘膜、消化能力を強化する栄養素
- 消化酵素
- タンパク質
- グルタミン
- ビタミンB群
- ビタミンC
- ビタミンD
- ビタミンA
- 亜鉛
- ヘム鉄
- レシチン
- カルシウム・マグネシウム
 はる かおる
はる かおる腸内環境を改善するためには短鎖脂肪酸と胃腸の働きが重要だよ。
どれか1つだけ集中的に行っても意味ないから貧血対策と合わせてセットで行ってね。
鉄分の多い食べ物を食べれば貧血は改善出来る? 食事だけで貧血改善は不可能です。
ここまでは、低血糖と貧血の関係、貧血に対する分子栄養学的栄養アプローチをご紹介してきました。貧血と低血糖症には関連があり、低血糖症と貧血を抱えている場合はまず貧血の改善を行っていくことが重要です。
この貧血改善に必要な栄養素としては、大まかにまとめると次のような感じです。
貧血改善に必要な栄養素
- タンパク質
- ビタミンB群
- ヘム鉄
- 亜鉛等のミネラル
- 食物繊維
- 酪酸菌やビフィズス菌、納豆菌など
このように見ていくと、人によっては「サプリメントなんか使わなくても食事で改善出来るのでは?」と思いますよね。タンパク質は肉や魚から摂れますし、ヘム鉄も肉や魚などの動物性食品に多く含まれています。また、亜鉛は牡蠣やウナギなどに多く含まれていますし、食物繊維は野菜などから多く摂ることが出来ます。酪酸菌やビフィズス菌、納豆菌などは、納豆や味噌などの発酵食品を食べれば何とかなりそうな気がしますよね。
しかし、これら食事だけで必要な栄養素を補給して不調を改善させることは不可能です。
理由としては主に4つあり、一つは食事で摂れる栄養素の量が少ないこと、もう一つは貧血や低血糖症などによって消化能力が低下してしまった状態では十分に消化吸収出来ないこと、もう一つはむしろサプリメントよりもコストが高くなってしまうこと、最後の一つは毎日同じ物を食べ続けることで飽きが来たり食事の楽しみが無くなってしまうことが理由です。
例えば、タンパク質やヘム鉄ビタミンB群、亜鉛を多く含む食べ物として「赤身肉」や「レバー」があります。赤身肉のヒレやランプ、モモの部位には、100gあたり20gのタンパク質と、2.5mg程度のヘム鉄が含まれています。この肉を多く食べれば、十分にタンパク質もヘム鉄も補給出来そうな気がしますよね。


しかし、肉に含まれるタンパク質は、そのすべてが得られるわけではありません。牛肉に含まれるプロテインスコアは80と低く、これは牛肉に含まれるアミノ酸のバランスがあまり良くない事を表しています。プロテインスコアとは、そのタンパク質の「良質度」のこと。この数値が高いほど、そのタンパク質の利用効率が高くなります。この利用効率に加えて、調理による損失も加わります。肉は加熱調理をして食べますので、これを加味すると100gの肉を食べてもたった8gのタンパク質しか補給出来ない計算です。
また、肉に含まれるヘム鉄は肉汁(ドリップ)と共に流れ出てしまいます。特に煮物や茹でこぼしでは多く鉄分が溶出し、30分から1時間程度煮込むだけでおよそ30%〜50%ほどの鉄分が溶出してしまいます。肉に含まれるビタミンB群も水溶性ビタミンですので、加熱調理や煮込むことで大部分が失われます。食べ物の栄養損失は、思っている以上に大きいのです。

この事を前提に、食事で必要な栄養を賄うとしましょう。体重が60kgの成人が一日に必要なタンパク質は、その体重分の60gと言われています。仮に50kgの方なら50g必要です。また、貧血の人は一日あたり45mgのヘム鉄が必要になります。もし体重が60kgの人が肉だけでタンパク質を補給しようとすると、およそ800gもの肉を毎日食べなければなりません。ヘム鉄に至っては、赤身肉100gあたり2.5gとすると、45mg補給するためにはおよそ一日2kgも必要になります。一日に800gや2kgもの肉なんて、到底食べる事は不可能ですよね。
加えて、これら摂取した肉がすべて消化吸収出来るとは限りません。貧血や低血糖症を抱えている方は、自律神経の乱れから消化吸収能力が落ちてしまっています。そうなると、摂取出来るタンパク質量やヘム鉄量は更に低いと考えられます。消化吸収能が落ちている場合は摂取タンパク質の半分程度が消化吸収出来れば良い方で、場合によっては全く消化吸収出来ない可能性も高いです。
消化できなかったタンパク質はそのまま小腸や大腸に流れ、悪玉菌のエサとなって更に腸内環境の悪化を招きます。肉を大量に食べることは更なる腸内環境の悪化と消化吸収の低下を招くことから、むしろ体調が悪化していく原因にもなるのです。
そして、当然ながらこれら肉や食材にはお金がかかります。毎日肉を1kgも2kgも買えば、出費も相当な額になるでしょう。例えば、2023年一月の全国牛肉平均価格は100gあたり342円となっています。物価の高騰で徐々に値上がりしており、今後も値上がりが続くと思われます。この肉を毎日2kg購入するとなると、物価上昇の影響を考慮に入れなくても一日あたり6,840円の出費です。これに家族分を加えたり、一ヶ月分まで算出すると、とてもじゃありませんが現実的ではありませんよね。購入した肉が問題なく消化吸収出来るならまだしも、消化吸収できない場合は便器にお金を棄てるようなものです。
また、毎日毎日肉を食べ続けるのは精神的苦痛も伴います。いくらレシピや食べ方を工夫しても、毎日食べていれば当然飽きてきます。食べたくもないのに健康のために食べ続けることは、苦痛以外のなにものでもありません。そんな事をしてまで健康を手に入れることに何の意味があるのでしょうか。人生において重要な事は、健康的な食事を追求する事ばかりではありません。食事を楽しむことや食べたことがない食べ物を食べる事も、人生の喜びや楽しみ、幸福感を得るために必要な行為です。
ですので、健康のために同じ物を毎日食べることはオススメしません。これでは人生自体がつまらなくなってしまいます。つまらない人生は余計にストレスを増大させ、自律神経の乱れや消化能力の低下を引き起こします。そんなつまらない人生を送るよりも、必要な栄養素は都度補いながら毎日の食事を楽しむようにしましょう。
毎日の食事を楽しみながら必要な栄養素を追加する手段としては、サプリメントを取り入れるのが最も手軽で簡単です。サプリメントなら、普段の食事に加えて摂取する事で、食事では摂れないような高容量の栄養素を摂取することが出来ます。例えば、ヘム鉄のサプリメント1カプセルあたり5mgのヘム鉄が含まれていたとしたら、2カプセル飲むだけで牛の赤身肉400g程度に相当します。一回2カプセルを三食食後に飲むだけで、牛の赤身肉では1.2kg相当です。
また、タンパク質をプロテインで摂った場合は、そのプロテインの質にもよりますが1回あたり20g~30g程度のタンパク質が摂取出来ます。これは、牛の赤身肉で換算すると300g〜400g程度になります。サプリメントの場合は普段の食事に加えて摂取しますので、摂取出来る栄養素の量はこれだけではありません。そう考えると、サプリメントを必要に応じて取り入れることがどれだけ効率が良くコストパフォーマンスが良いかが分かって頂ける可と思います。
ただし、サプリメントといってもピンからキリまであります。そこら辺で売ってるサプリメントを買ってきてただ飲めば良いというわけではありません。サプリメントの中には、胃や腸で全く溶けずに便で排泄されてしまうような粗悪品も多く流通しています。加えて消化吸収能の問題もありますので、サプリメントやプロテインの種類も消化吸収能や状態に合わせて選んだり量を調節する事が重要です。このような最適な栄養アプローチを行うためにも、オーソモレキュラー療法の血液検査を受けてみて下さい。オーソモレキュラー療法とは、69項目にも及ぶ血液検査項目でその方の状態を解析し、その方に最適な栄養アプローチをご提案する栄養療法です。
 はる かおる
はる かおる食事だけで必要な栄養素を補うのは至難の業だよ。むしろ体調を悪くする原因にもなるから、質の良いサプリメントを自分の状態に合わせて適切に使うようにしてね❗
貧血にも必ず原因がある。単に鉄分を補給せず、貧血になった根本原因から対処しましょう。
ここまで、低血糖症と貧血の関係と、貧血の原因や栄養アプローチの方法について解説してきました。
貧血には鉄分の摂取不足以外にも様々な原因が関係しており、胃腸機能の低下や婦人科疾患、溶血性貧血など様々な原因が関係しています。病院では貧血と診断されていなくても隠れ貧血に陥っている人も多く、注意が必要です。
また、低血糖症については他にも糖代謝の悪化や消化吸収能の低下などが関係しており、このどちらも肥満や脂肪肝、口腔内の環境悪化や腸内環境の悪化などが関係しています。この他にも甲状腺機能障害や副腎疲労など様々な疾病や栄養不足が関係していて、ここでは解説しきれなかった原因や疾患、対策法も沢山あります。
ですので、上述した原因も含め、人によって複数の原因が複雑に絡み合っていることも多く、検査もなしに適切な栄養アプローチを行うのは困難です。
例えば、「甲状腺機能低下症」と「インスリン抵抗性」「副腎疲労」「アレルギー」が組み合わさって低血糖症になっている方と、「糖質の摂りすぎや摂らなさすぎ」や「貧血」によって低血糖が起きている方とのアプローチは全く違います。また、この記事で紹介した原因以外にも、「甲状腺機能に問題が無いか」や「遺伝的な問題」があるかなどの問題も関係してきます。

このように低血糖症には様々な原因があり、個人個人バラバラに組み合わさって引き起こされています。同じ低血糖症に見えても対処法は全く異なりますので、これら原因となる要因を検査で洗い出し、その人に合ったアプローチを行っていく事が何よりも重要です。
その為には、栄養状態や疾病の状態を知ることが出来る「オーソモレキュラー療法」の血液検査を受けてみましょう。
オーソモレキュラー療法では、69項目にも及ぶ血液検査項目に加え、低血糖症の状態や甲状腺の検査、副腎疲労や酸貧血の状態、短鎖脂肪酸検査やリーキーガット症候群検査などを必要に応じて組み合わせて行う事が出来ます。
複数の検査を組み合わせることによってより詳しく状態を知ることができ、あなたの低血糖症や貧血の根本原因がどこから来ているのかが分かります。
また、検査結果はレポートにまとめられ、どんな栄養素をどれくらい摂ったら良いかの詳しいアドバイスも受けられます。




このような情報を元に、あなたに合わせたアプローチを行っていきましょう。
根本原因からきちんと対処していくことが出来れば、無反応性低血糖症や機能性低血糖症なども改善出来る可能性があります。同じように見える低血糖症や貧血でも人によって全くアプローチが違いますので、ご自身に必要なアプローチについては、是非オーソモレキュラー療法の検査を受けてみて下さい。
オーソモレキュラー療法の詳細については、下記ページからご覧頂けます。
また、検査をご希望の方は、上記リンクか記事最後尾のプロフィールに記載されている「オーソモレキュラー療法申し込みページ」からご相談下さい。検査に必要な手続きなどをご案内致します。
分子栄養学の実践は必ず分子栄養学実践専用サプリメントをご使用下さい!
オーソモレキュラー療法では、血液検査や各種検査の結果に応じて分子栄養学実践専用に設計されたサプリメントで栄養アプローチをしていきます。
分子栄養学実践専用サプリメントとは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。また、原材料には天然由来の生体内物質が使用されていたり、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
そのため、分子栄養学実践専用サプリメントは、市販されているサプリメントや海外サプリメントと比べて非常に高価となっています。
しかし中には、「市販されているサプリメントや海外サプリメントを利用して実践したい」と思っている方も多いかもしれません。市販されているサプリメントや海外サプリメントは、分子栄養学実践専用サプリメントと比べて非常に安価です。
ですが、市販されているサプリメント海外サプリメントなどで販売されているサプリメントで分子栄養学を実践をするのはオススメしません。
市販されているサプリメントや海外サプリメントでは、そもそも消化吸収能が低下した方や病態を抱えた方が摂取するようには設計されておらず、胃や腸でも全く溶けない粗悪品も流通しています。

また、原材料に人工的に加工されたものや合成されたもの、天然界には存在しない化学構造のものなどが使われていることもあり、これらを大量に摂取することはむしろ生体内の分子を乱してしまうことにも繋がります。
加えて、栄養素が酸化・劣化して効力を失っているものや、そもそも有効成分自体が殆ど含まれていないものなどもあります。このことから、市販されているサプリメントや海外サプリメントを使って分子栄養学を実践することはオススメしていません。
分子栄養学を実践する際は、このようなサプリメントの善し悪しを学ぶことも非常に重要です。分子栄養学実践専用サプリメントと海外サプリメントなど一般的なサプリメントの違いについては、下記の記事を参考にして下さい。

そして、分子栄養学・オーソモレキュラー療法を実践する際は必ず「分子栄養学実践専用サプリメント」を使用しましょう。
サプリメントは、きちんと消化吸収・利用されて初めて意味があります。分子栄養学実践専用サプリメントでは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。
また、分子栄養学では一般的な量よりも遙かに多くの栄養素を摂取します。この時、栄養素同士が反応して効力を失ってしまったら意味がありません。分子栄養学実践専用サプリメントでは、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
このことから、分子栄養学を実践する際は、必ず分子栄養学実践専用サプリメントを用いるようにして下さい。
 ナンナン
ナンナンサプリメントは何を選んでもいいわけじゃないのか❗
 はる かおる
はる かおるそうだよ、サプリメントは同じように見えてもその中身や設計や全く異なっているんだ。質の悪いサプリメントを使うと逆効果になるから、分子栄養学を実践する際は必ず分子栄養学実践専用に作られた作られたサプリメントでしっかりアプローチしてね
貧血の人は低血糖症になりやすい。貧血と低血糖症の関係とその対処法とは?分子栄養学的アプローチを解説まとめ
以上が、貧血によって低血糖症が引き起こされる原因と、貧血に対する対処方法のご紹介でした。
低血糖症については以前から糖尿病との関連が知られていたものの、貧血と低血糖症の関係は殆ど知られていません。そのため、現在における低血糖症の対処法としては、糖尿病と同じように糖質制限や食事制限などを指導しているところが大半です。しかし、これでは低血糖症は良くなるどころかむしろ悪くなってしまいますよね。低血糖症には消化吸収能の低下や貧血、甲状腺機能障害など様々な疾病が複雑に関係していますので、単に糖質の摂取量をコントロールしているだけでは良くなる訳がないのです。
また、貧血についても重度の貧血にならないと貧血だと診断されない事が多く、「隠れ貧血」に陥っている方も多くいます。加えて、低血糖症にも「隠れ低血糖症」に陥っている方がおり、貧血とも低血糖症とも診断されない場合は、精神疾患として扱われたり間違われたりしてしまう場合も多いです。精神疾患として扱われた場合は、もちろん精神薬を処方されます。しかし、元々は精神疾患ではないので精神薬が効くことはありません。むしろ、精神薬を服用することで依存症になったり副作用の問題が発生したりして更なる体調悪化を招く恐れがあります。
人の身体には、元々糖質などの栄養素や血糖値を上手く利用したりコントロールしたりする機能が備わっています。低血糖症は、この機能が正常に働けなくなってしまったことが一番の問題です。この機能を元に戻すことが出来れば、機能性低血糖症や無反応性低血糖症も改善出来る可能性が高いです。
是非、このあたりの原因をしっかり調べて適切なアプローチを行っていきましょう。
今回ご紹介した原因や対策、検査方法は根本原因から低血糖症を解決する際の大きな手助けになるはずです。
糖質の摂取量だけで血糖値をコントロールしようとせず、低血糖症が引き起こされている根本の原因からアプローチしていくようにしてください。
 ナンナン
ナンナン低血糖症の改善方法は人それぞれ違うんだね❗
分かった、オーソモレキュラー療法を受けてみるよ❗
 はる かおる
はる かおるうん、是非受けてみて❗
オーソモレキュラー療法を行っている方には、無料で栄養カウンセリングも行っているよ❗利用してみてね❗