低血糖症とうつ病の関係。低血糖症があるとうつ病になりやすくなる? 低血糖症とうつ病の関係と、低血糖症に対する分子栄養学的アプローチを解説。

低血糖症は、通常よりも血糖値が下がってしまう状態です。血糖値が下がってしまうことによって、様々な身体的不調や精神的不調を引き起こすと言われています。
一方でうつ病は、日常生活に支障が出るほど強い気分の落ち込みや意欲の低下が続く病気です。一見するとこの2つの病気にはなんの関連も無いように思えますよね。しかし実は、低血糖症を抱えている方はうつ症状も同時に抱えやすいと言われています。
では、なぜ低血糖になるとうつ症状が引き起こされたり、他の病気と間違えられやすいのでしょうか? 今回は、低血糖症とうつ病の関係についてと、その改善方法を分子栄養学的アプローチから解説します。
低血糖症があるとうつ病になりやすくなる? 低血糖症とうつ病の関係とは?
 ナンナン
ナンナンうぅ・・・最近疲れやすくて全然やる気が出ない💦
 はる かおる
はる かおるどうしたの❓何かあまり調子よくなさそうだね💧
 ナンナン
ナンナンうん、何だか夜もよく眠れないし、朝も起きられないし、やる気も出ないし疲れやすいし、あまり調子よくないんだ💧 オマケにちょっとしたことでイライラするし、不安感も強くて💧 もしかしてうつ病かなぁ❓
 はる かおる
はる かおるうーん、確かにうつ病だとそんな症状が起こるね。でも、それだけでうつ病と決めつけない方が良いよ。実は、うつ病によく似た症状が起こる他の病気もあるんだ。
 ナンナン
ナンナンええっ❗ どういうこと❓❓
 はる かおる
はる かおる例えば、低血糖症や貧血があっても、同じようにメンタルの不調が現れる事があるよ。そういえば、ナンナンって前から低血糖症を抱えてなかったっけ❓
 ナンナン
ナンナンそ、そういえば前から低血糖症って診断されてたかも💧 でも、低血糖症と貧血ってうつ病と全く関係ない病気だよね❓ なんで関係ない病気が、うつ病と同じ症状を引き起こすの❓
 はる かおる
はる かおるうん、実は低血糖症はうつ症状などメンタルの不調と関係が深い病気なんだ。何故かというと、心と体は繋がっていて、身体が不調になるとメンタルも不調になるからだよ
 ナンナン
ナンナンそうなんだ・・・。じゃあ、ボクのうつ症状は、低血糖症を改善させたら良くなるって事かな❓
 はる かおる
はる かおるまぁ、そういうことになるね。このあたり、もっと詳しく解説してあげるよ
低血糖症は、通常よりも血糖値が下がってしまった状態の事です。通常血糖値は80〜100mg/dl前後に保たれていますが、何らかの原因で血糖値が80〜70mg/dl以下を下回っている状態が続いていると、低血糖症と判断することが出来ます。
この血糖値が下がってしまう原因としては、糖尿病によるインスリン製剤の効きすぎや、食事量の不足、消化吸収能の低下、肝機能の悪化や副腎機能の低下など、様々な原因があります。
低血糖状態になると、冷や汗や動機、意識障害や痙攣、手足の震えなどの症状が現れることもあり、最悪の場合は死に至る恐れもあります。他にも、「食べた後や夕方になると猛烈な眠気が襲ってくる」「夜寝ていると目が覚めてしまう」「悪夢を見る」というのも低血糖の典型的な症状の1つです。
それ以外にも耐えられないほど甘い物の欲求が強くなったり、気分が落ち込んだり不安感に襲われるなど、その症状は多岐にわたります。

低血糖症の主な症状
- 全身の倦怠感、疲れやすい
- 集中力が無い
- 眠気が強く、朝起きられない
- 寒がり、低体温
- 動悸がする
- めまいがする
- 冷や汗をかく
- 不眠
- イライラする
- 頭痛
- 神経過敏
- 不安、恐怖感が強くなる
- 太りやすくなった
特に低血糖症は精神症状が現れることも多く、イライラしたり不安になったり、不眠になったり、鬱っぽくなったりと、様々な精神的な症状を引き起こすことも大きな特徴です。
この理由としては、脳のエネルギー源であるブドウ糖が足りなくなって脳機能が低下することに加え、下がった血糖値を上げるために、副腎と呼ばれる臓器から大量のホルモンが分泌されるためです。このホルモンが交感神経を刺激することで、先ほどのような様々な精神的な症状を引き起こします。
例えば、低血糖症になる原因のうち、特に精神的不調を引き起こしやすいものとして「血糖値の乱高下」や「血糖値スパイク」「機能性低血糖症」などがあります。血糖値スパイクや機能性低血糖症とは、何か甘い物や食べ物を食べた後に血糖値が急激に上昇し、その後急激に下降、低血糖状態になってしまう状態の事です。

イメージとしては図のように、食事など甘い物や炭水化物を食べたことによって血糖値が急上昇し始め、その後すい臓から血糖値を下げるためのホルモンであるインスリンが大量に分泌されます。インスリンが大量に分泌されたことによって④のように血糖値が急降下し、低血糖に陥ってしまいます。
するとこの時、身体は血糖値を上げるために副腎からアドレナリンやノルアドレナリン等の血糖値を上げる作用のあるホルモンを大量に分泌し、このホルモンが交感神経を刺激しすぎてしまうことから、動機、冷や汗や息苦しさ、不安感や気分の落ち込み、頭痛などの症状が表れてしまうというわけです。
このような血糖値の乱高下や血糖値スパイクを抱えている方は、空腹時の血糖値が正常な場合も多いことから、別名「隠れ低血糖」とも言われています。隠れ低血糖では、空腹時の血糖値は正常でも、何か甘いものや炭水化物など糖質を摂ることによって血糖値の乱高下や血糖値スパイクが引き起こされることが特徴です。
そして、このような交感神経が強く刺激される状態が何度も繰り返された結果、引き起こされるのが「自律神経失調症」と呼ばれる症状になります。
低血糖症では、交感神経が常に刺激されることから、段々と自律神経の調節がうまく出来なくなっていきます。この自律神経が乱れて自律神経失調症に繋がることで、更に多くの症状が引き起こされるのです。

自律神経失調症の主な症状としては、だるい、疲れやすい、集中力が無いなどに加えて、頭痛や不眠、不安感やイライラ、耳鳴りや肩、首などのコリ、生理不順や便秘などの症状があります。
先ほどの低血糖症の主な症状と比べてみると、かなりよく似ていることが分かりますよね。この低血糖症の不調は、自律神経が乱れた事によるものです。つまり、低血糖症の不調は、自律神経の乱れによって引き起こされている事が大きく関係しています。
自律神経とは、体内の代謝や体温の調節、体内時計の調節など、身体の機能が常に一定となるよう24時間体制でコントロールしている神経のことです。

この自律神経には活動量を上げる「交感神経」とリラックスする「副交感神経」があり、それぞれ状況や環境によって適切な活動量になるよう調節されています。
例えば、交感神経には活動量を上げる作用があり、交感神経が優位になると血圧や心拍数が上昇して運動機能が高まったり、集中力が高まったりします。
逆に、副交感神経にはリラックスする作用があり、副交感神経が優位になると血圧や心拍数が低下して休息しやすくなったり眠りにつきやすくなったりします。

この交感神経と副交感神経が、どちらにも優位になりすぎないようバランスがとれていて、環境や状況に応じて適切に切り替わるときがもっとも調子が良い状態です。
しかし、低血糖症で交感神経が常に刺激されていると、この自律神経のバランスが乱れて交感神経が優位になってしまいます。これは、先ほども解説したように、低血糖になると血糖値を上げるためにアドレナリンやノルアドレナリンなど血糖値を上げるホルモンが分泌され、これらホルモンが交感神経を過剰に刺激してしまうためです。
交感神経が常に優位になっていると、緊張状態が続いて夜に眠れなくなったり、肩こりや耳鳴りがしたり、不安感や気分が落ち込むなどの不調が引き起こされます。低血糖症では、このような交感神経優位の状態から自律神経の乱れが引き起こされるため、うつ病とも非常によく似た症状が引き起こされるのです。
よく、うつ病の原因には「自律神経失調症」が関係していると言われていますよね。うつ病も同じで、ストレスによって自律神経が乱れ、自律神経失調症を引き起こします。同じように低血糖症でも自律神経の失調に繋がる恐れが高いことから、低血糖症とうつ病は関係が深い病気なのです。
 ナンナン
ナンナンなるほど、低血糖症は自律神経の乱れを引き起こすから、うつ病とよく似た症状が引き起こされるんだね
 はる かおる
はる かおるそうだよ。しかも低血糖症は通常の血液検査では見つけられない「隠れ低血糖」もあるから、精神疾患など他の病気と間違えられやすいんだ。
低血糖症は、精神疾患など他の病気に間違えられやすい
しかも、低血糖症は他の病気と違って精神疾患など他の病気と間違えて診断されやすい病気です。例えば、低血糖症患者が間違って診断された病気としては、次のような病気があげられます。

低血糖症患者が間違って診断された病気
- 精神発達遅滞
- アルコール中毒
- 神経症
- 糖尿病
- 閉経期
- パーキンソン病
- リウマチ性関節炎
- 慢性気管支喘息
- アレルギー
- 心理・神経症状
- 脳動脈硬化
- メニエール症候群
- 神経性皮膚障害
- 慢性蕁麻疹
- 自律神経系障害
- 脳腫瘍
- 老化
- 精神衰弱
- 偏頭痛
- てんかん
- 統合失調症
この理由としては、低血糖症が自律神経の乱れを引き起こすことから他の病気と似たような症状を引き起こすことに加え、隠れ低血糖など低血糖症の存在自体に気がつかなかったり、症状だけを頼りに受診する病院を決めてしまう人が多いためです。
このため、低血糖症の方が他の病気と間違えて診断されてしまう事が多く、なかでも精神疾患と診断されて長期にわたって抗うつ剤などの精神薬を投与されるケースも多く発生しています。
では、なぜこのように低血糖症を抱えている方は、他の病気と間違えて診断されてしまうのでしょうか?
それは、先ほど解説した血糖値の乱高下や血糖値スパイクによる低血糖症は、医療機関で受ける通常の血液検査では血糖値の異常が見つけにくいためです。低血糖を抱えている方の中には空腹時血糖が正常な「隠れ低血糖」を抱えている方もいて、この隠れ低血糖に関しては、まだまだ日本では認知されていません。
このため、医療機関で受ける血液検査では血糖値の異常が見つけられなかったり、糖尿病や他の病気に間違えられたり、「原因不明」とされてしまう事が多いのです。
そして、このような間違った診断に繋がる原因がもう一つあります。それが、現在行われている精神疾患の診断方法です。
現在行われている精神疾患の診断方法は、「精神疾患の症状にどれだけ項目が当てはまっているか?」だけで診断しています。このような診断方法も、先ほどのような誤診に繋がってしまう1つの原因です。
例えば、うつ病であれば、うつ病に当てはまる症状にどれだけ当てはまっているか?で診断されています。うつ病では、次のような症状が2週間以上続いている場合に、うつ病の可能性が高いとされています。
うつ病の代表的な症状
- 抑うつ気分がある
- 興味または喜びが無くなる
- 食欲が無くなり体重が減少する
- 夜眠れない、または寝過ぎてしまう
- 疲れやすい、やる気が出ない
- 生きている実感が無い、生きている自分が悪いと思い込む
- 感情を感じない、ささいな事で怒りやすくなる
- 頭が回らない、決断が出来ない
- 胃の不快感や便秘、下痢などの症状がある
ただ、このような症状は、低血糖症における自律神経失調症でも似たような症状が引き起こされることがあります。
このため、病院の検査で隠れ低血糖症が見つけられない場合は、メンタルの問題として扱われてしまったり、うつ病や統合失調症など、他の病気として診断されてしまうことが多くあるのです。
さらに、治療として抗うつ剤や睡眠薬などの薬が処方されるケースも多く、薬を飲んでいても症状が全く改善されないといった状況に陥ってしまっているも見受けられます。当たり前ですが、低血糖症に対していくら精神薬を服用したとしても、低血糖症が改善することはあり得ません。
このことから、精神的な不調に悩まされている場合は、まず第一に適切な検査を行って隠れ低血糖などがないかどうかを確認することがが重要です。また、低血糖症と診断されていないけどうつ症状がある方は、うつ病と決めつける前にまずはご自身に「隠れ低血糖」があるかどうかを、検査でしっかり調べてみてください。
 ナンナン
ナンナン低血糖症は、他の病気と間違えられやすいのか❗
 はる かおる
はる かおるそうなんだ。特に低血糖症はメンタルの不調が引き起こされることが多いから、精神疾患に間違えられやすい病気だよ。
それに、「低血糖症」とあわせて「貧血」があると更に症状が悪化することも知られている。低血糖症を抱えている場合は、貧血がないかを確認することも重要だね。
もしかして貧血を抱えていませんか? 貧血があると症状が更に酷くなる傾向に。貧血は、低血糖症とうつ病を引き起こす主な原因です。
他にも、低血糖症やうつ症状などの不調を引き起こす恐ろしい状態があります。それが「貧血」です。
貧血は女性や子供に多く、特に月経のある20代〜40代の女性の約65%が「鉄欠乏性貧血」もしくは「かくれ鉄欠乏貧血」と言われています。この貧血も、低血糖症やうつ症状を引き起こす主な原因です。
例えば、貧血があると次のような症状が引き起こされることが分かっています。

鉄欠乏性貧血の主な症状としては、「めまいや立ちくらみがする」「太りやすくなった」「爪がもろくてすぐ割れる」「喉に違和感があり、物を飲み込みにくい」などがあります。他にも、疲れやすい、朝起きられない、イライラしやすい、めまい、頭痛がするなど、様々な症状が引き起こされます。
よく見ると、これら症状は低血糖症の主な症状と似ていることが分かりますよね。
低血糖症の主な症状
- 全身の倦怠感、疲れやすい
- 集中力が無い
- 眠気が強く、朝起きられない
- 寒がり、低体温
- 動悸がする
- めまいがする
- 冷や汗をかく
- 不眠
- イライラする
- 頭痛
- 神経過敏
- 不安、恐怖感が強くなる
- 太りやすくなった
低血糖症の症状と比較しても、寒がりになる、めまいがする、疲れやすい、朝起きられない、イライラするなど、似ている症状が多い事が分かります。
では、なぜ貧血の症状は低血糖症の症状とよく似ているのでしょうか?
この理由としては、鉄欠乏性貧血も低血糖症と同じように自律神経の乱れを引き起こすためです。自律神経が乱れていると、上述したような様々な症状が引き起こされます。
しかも、低血糖症や貧血などの自律神経の乱れは同時に重なって引き起こされるため、更なる症状悪化に繋がることがあります。このため、低血糖症と貧血の2つを抱えていると、症状が更に酷くなる傾向にあります。
また、鉄欠乏性貧血自体も、低血糖症と同じく精神疾患など他の病気と間違えられやすい病気です。これは、鉄欠乏性貧血の症状が他の病気の症状と似ていることに加え、「隠れ鉄欠乏性貧血」という通常の血液検査では見つけられない貧血が隠れていることがあるためです。
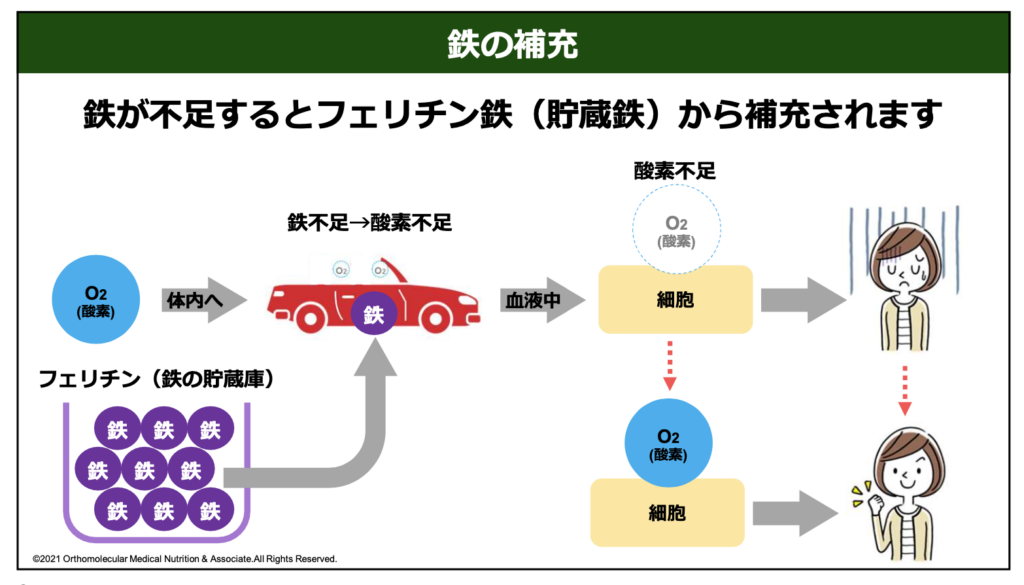
隠れ鉄欠乏性貧血とは、貯蔵鉄である「フェリチン」という値のみが低値を示している貧血のことです。フェリチンは鉄の貯蔵庫のような物で、体内で鉄が不足するとこのフェリチンから補充して使われています。
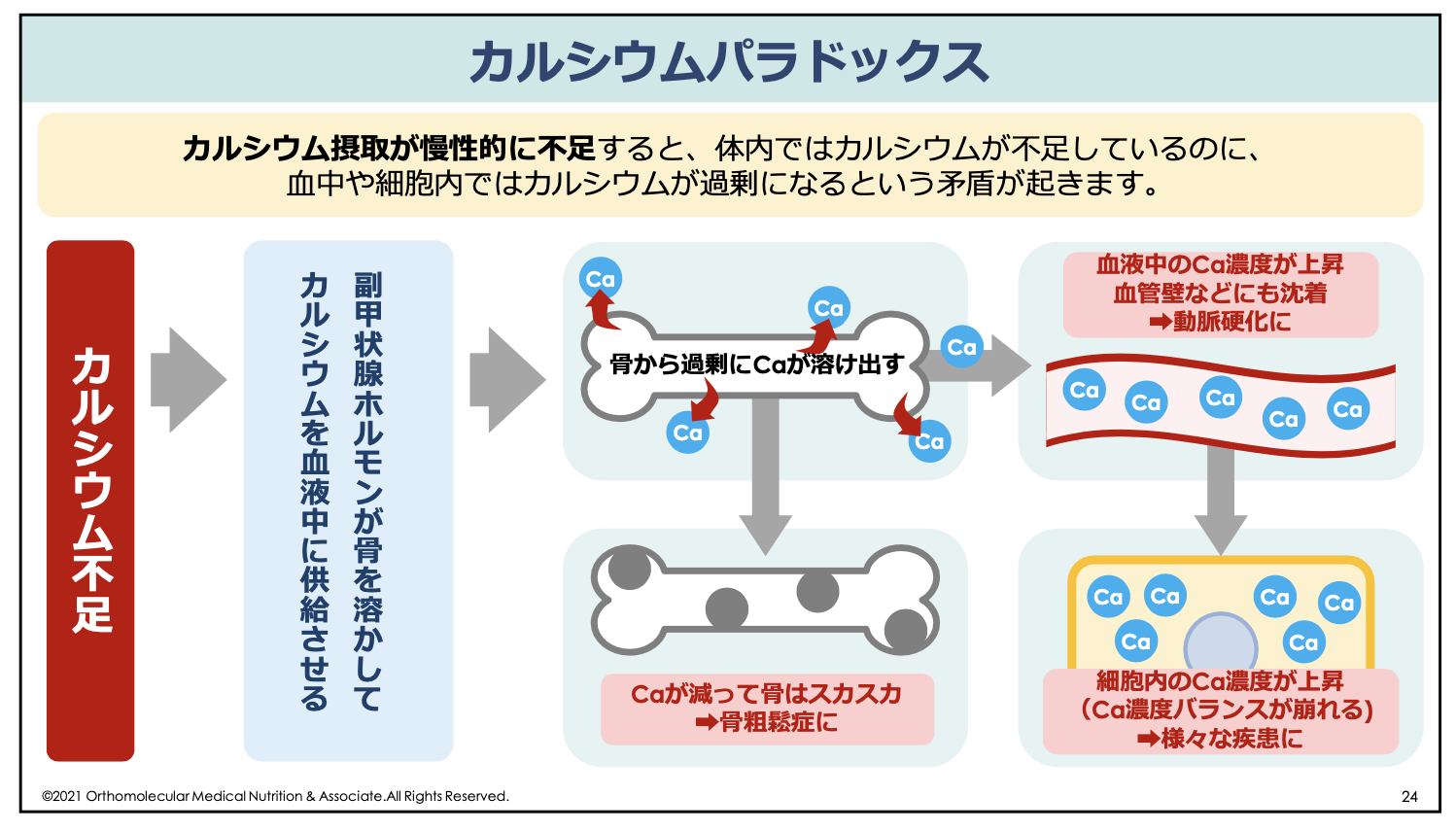
この貯蔵鉄の量が少なくなってしまうと、いざ出血してしまったときにヘモグロビンなどに使う鉄が十分にありません。すると、通常時は貧血と診断されていなくても、月経などで出血した場合にすぐに貧血に陥ってしまいます。このような状態が、隠れ鉄欠乏性貧血と言われている状態です。
例えば、貧血かどうかの判断は病院の血液検査で診断して貰いますよね。現在の病院では、貧血の診断を「ヘモグロビン」や「赤血球」という値が低いかどうかで診断しています。

しかし、現在の貧血の診断基準では、この値が一定以下にまで低下していない限り、仮にギリギリ下限の値だったとしても貧血と診断されません。
また、ヘモグロビン値が正常範囲内だったとしても、貯蔵鉄である「フェリチン」値のみが低下している「隠れ鉄欠乏性貧血」の場合もあります。フェリチン値は男女で基準値の違いがありますが、おおよそ40ng/mL未満では貧血と判断することが出来ます。このフェリチン値を調べる検査は、通常の貧血検査の範囲内では基本的に行われていません。
この隠れ鉄欠乏性貧血を抱えている方の頻度は、若い女性で30%〜50%に及ぶと推定されています。このため、貧血と診断されていなくても貧血の状態になっている「隠れ鉄欠乏性貧血」の方が非常に多くいるのです。
この隠れ鉄欠乏性貧血も、うつ症状やめまい、疲れやすいなど様々な不調を引き起こすことから、隠れ低血糖と同じく精神疾患など他の病気と間違われやすい病気です。
 ナンナン
ナンナン貧血と低血糖症を同時に抱えていると更に症状が酷くなるのか💧
 はる かおる
はる かおるそうなんだ。隠れ低血糖と隠れ貧血が合わさると、特に他の病気と間違えられやすいね。貧血は、低血糖症やうつ病の原因にもなるから、低血糖症を抱えている場合は必ず貧血のチェックもするようにしてね。
貧血になるとなぜうつ病になる? 貧血とうつ病の深い関係
では、なぜ貧血になるとうつ症状などの精神的な不調を引き起こすのでしょうか?
これは、鉄分が脳の神経伝達物質の材料としても使われている事が関係しています。脳の神経伝達物質とは、分泌されると幸せな気分になったり、感情をコントロールしている物質のことです。よく聞くものとしては、うつ病の原因と関係があると言われている「セロトニン」などが有名ですよね。
このセロトニン以外にも「ノルアドレナリン」や「ドーパミン」など様々な神経伝達物質がバランス良く分泌されて、私達の精神や自律神経が保たれています。

この神経伝達物質の材料には、鉄分が欠かせません。貧血では脳の神経伝達物質が十分に作れなくなってしまうことから、自律神経の乱れやうつ症状、パニック症状などメンタルに不調を引き起こす原因となってしまうのです。
例えば、下の図は神経伝達物質が合成されるまでの経路と必要な栄養素を表した物になります。
まず、神経伝達物質を合成するためには、材料として「アミノ酸」が必要です。このアミノ酸は、肉や魚などのタンパク質を胃で分解し、小腸で吸収することで補給しています。このアミノ酸にはおよそ20種類ありますが、そのうち脳の神経伝達物質として利用出来るのは「L-グルタミン」と「L-フェニルアラニン」「L-トリプトファン」です。
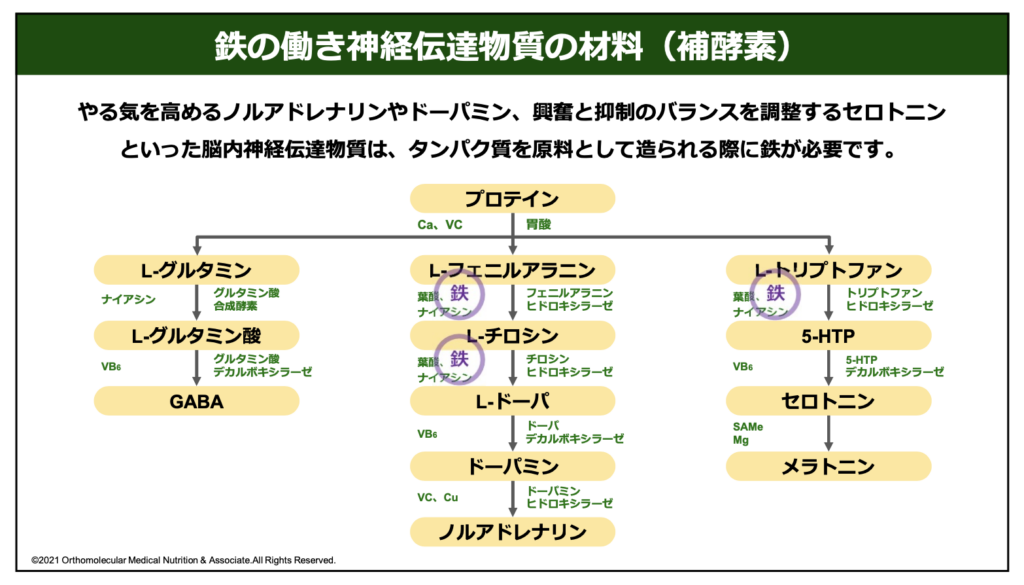
そして、この3つのアミノ酸がそれぞれ「鉄」や「葉酸」「ナイアシン」などを利用して「L-グルタミン酸」や「L-チロシン」「5-HTP(ヒドロキシトリプトファン)」などに合成され、最終的に「GABA」や「ドーパミン」「セロトニン」や「メラトニン」などに合成されて利用されています。
この脳の神経伝達物質を合成する際には、必ず鉄が必要です。例えば、「L-フェニルアラニン」から「L-チロシン」に合成する際には鉄が必要ですし、「L-トリプトファン」から「5-HTP(ヒドロキシトリプトファン)」に合成する時にも鉄が必要です。この時に体内で鉄分が不足していると、脳の神経伝達物質を合成するための材料が足りなくなってしまい、自律神経の乱れやうつ症状、感情が抑えられない、ストレスの増加、頭痛やめまい、PMSや腸内環境の悪化など様々な体調不良へと繋がってしまうのです。
それから、「セロトニンは幸せホルモン」だということをどこかで聞いたことがありませんか?セロトニンはノルアドレナリンやドーパミンなどを調節する以外にも、分泌されることで多幸感を得られるホルモンでもあります。
このセロトニンから合成される「メラトニン」は、体内時計を司っていたり質の良い睡眠を司っており、リラックスするための副交感神経を優位にするホルモンでもあります。
これら脳の神経伝達物質合成が出来なくなってしまうということは、副交感神経を優位にする事が出来なくなってしまうということに繋がります。副交感神経が優位に出来ない場合は、リラックス出来ない状態が続いてしまうということです。この状態では常に交感神経が優位の状態に陥り、交感神経優位の状態では胃や腸の働きが低下してしまいます。
加えて、交感神経優位の状態では常に神経が高ぶって身体がストレスを受け続け、副腎からストレスに対抗するためのホルモンが大量に分泌されます。このことから、副腎が疲れて副腎疲労へと進行し、結果的に更なる低血糖症へと繋がったり、自律神経が更に乱れて重いPMS(月経前症候群)や甲状腺機能の乱れに繋がったりなど、更なる悪循環に陥ってしまうのです。
もし、低血糖症の症状が酷く、うつ症状などメンタルの不調が強い場合は、背景に貧血が隠れているかもしれません。病院で貧血と診断されていなくても、隠れ貧血に陥っている可能性も十分考えられます。
まずは一度、フェリチンを含めた検査を受けて、貧血の状態をしっかり調べてみて下さい。フェリチン値を含めた貧血の検査は、オーソモレキュラー療法の血液検査を受けることで調べることが出来ます。
ちなみに、フェリチン値は貧血の判断以外にも「炎症」を見るためのマーカーでもあります。フェリチン値は体内で炎症が発生していても上昇することがあり、ガンなどでは著しく上昇する場合もあります。
特に、フェリチン値が200ng/mLを超えていたり、フェリチン値が高くてヘモグロビン値が低い場合は何らかの炎症が関与している可能性が高いです。この場合は、炎症の原因となっている原因を調べ、適切に対処する事が必要です。
素人判断で独自に解析するのは大変危険ですので、必ず専門の医療機関で検査を受けるようにして下さい。
 ナンナン
ナンナン貧血は、身体にとって良いことなんか全くないんだね💧
 はる かおる
はる かおるうん、貧血になると、代謝能力低下から低血糖症になりやすくなるよ。その他にも自律神経が乱れたり、胃や腸の働きが落ちることで低血糖症の原因にもなる。貧血と低血糖症は関連が深い病気なんだ。
しかも、この貧血には必ず原因があるといわれているよ。貧血になる原因として婦人科疾患の可能性もあるから、きちんと検査を受けることが大切だね。
なぜ、貧血が低血糖症の原因に? 貧血と低血糖症の深い関係
そして、このような隠れ鉄欠乏性貧血や貧血は、低血糖症を引き起こす原因にもなっています。その理由は、貧血の状態だと身体が作り出せるエネルギー生成量が低下してしまうからです。
貧血は、単に血が足りないだけと思われがちですが、それだけではありません。鉄は体内の細胞に酸素を届けたり、脳の神経伝達物質を合成する材料としても使われています。

そのため、貧血だとその分だけ全身に酸素を運ぶ能力が低下し、酸素や鉄が足りなくなると身体の細胞はエネルギーを作れなくなります。その結果、代謝機能の低下や脳機能の低下、免疫機能の低下や自律神経の乱れを引き起こしてしまうのです。
このような代謝機能低下や自律神経の乱れが引き起こされることから、貧血は低血糖症やうつ症状などを発症する原因となります。
では、具体的に貧血と低血糖症にはどのような関係があるのでしょうか?
まず、貧血の状態では全身の代謝が低下する事に加えて、低血糖症の原因となる糖代謝の悪化が深く関係しています。
私達が食べた糖質や脂質、タンパク質などは胃で消化され、小腸で吸収された後に血液中にのって全身へと運ばれます。全身へと運ばれた栄養素は細胞内のミトコンドリアへと運ばれ、このミトコンドリアがATPと呼ばれるエネルギーを産生することで、私達は筋肉を動かしたり体温となる熱をエネルギーを生み出しています。
このミトコンドリアがエネルギーを生み出すときには、鉄分を始めとしたミネラルやビタミンB群などが必要です。もし、貧血などで鉄が足りないと、ミトコンドリアがエネルギーを作る事が出来なくなってしまいます。

それから、鉄分から作られるヘモグロビンは体中に酸素を運ぶ役割も担っています。ミトコンドリアがエネルギーを産生するときには、この酸素も欠かせません。酸素が不足することで更にエネルギー産生能力が低下し、糖のエネルギー利用や糖代謝が更に低下してしまうことに繋がります。

つまり、貧血になってしまうと①糖質、脂質、タンパク質などの栄養を消化吸収して細胞の隅々まで運ぶ能力が低下し、②鉄が不足することでミトコンドリアがエネルギーを作り出せなくなります。さらに、③貧血状態では酸素の運ぶ量が低下し、ミトコンドリアが利用出来る酸素も減ってしまうのです。
この3つが重なる事でミトコンドリアが糖質や脂質、タンパク質などをエネルギーとして利用出来なくなってしまい、全身の細胞の働きや臓器の働き、糖の代謝が落ちてしまいます。これが、貧血から低血糖症へと繋がってしまう理由です。
加えて、貧血は代謝が低下することから、糖や脂質が使い切れずに余ってしまいます。すると、肥満や脂肪肝などの異所性脂肪へと発展し、さらなる血糖コントロール障害へと進行するきっかけになっています。これは、ミトコンドリアがエネルギーとして使えなかった糖質や脂質などのエネルギーは、インスリンなどの働きによって中性脂肪として身体や臓器に貯えられてしまうためです。
このことから「貧血になるとあまり食べていないのに太りやすくなる」と言われています。貧血が原因で肥満や脂肪肝など異所性脂肪へ発展することもあり、貧血が低血糖症の発症や、更なる血糖コントロール障害へと進行するきっかけになっているのです。
特に肥満は、血糖コントロール機能が悪くなる主な原因になります。肥満とは、いわゆる体脂肪が身体につきすぎてしまった状態です。
体脂肪自体は飢餓から命を守るために備えられた身体の機能ですが、この体脂肪がつきすぎることによって炎症が発生し、インスリンが効きにくくなってしまうのです。

具体的な肥満への流れとしては、身体には脂肪を蓄える「脂肪細胞」と呼ばれる細胞があり、過剰な糖質摂取や飲酒、高カロリー食、運動不足、代謝の低下などによってこの脂肪細胞が徐々に肥大化していきます。この肥大化した脂肪細胞は一定の大きさになるとそれ以上の大きさになる事は出来ず、細胞分裂することで増加します。この一連のサイクルが進むことで肥満が進んでいきます。
ただ、この脂肪細胞自体は悪者ではありません。脂肪細胞には炎症を抑えるための生理活性物質や炎症を促進させる生理活性物質等を分泌してバランスをとっています。しかし、この脂肪細胞があまりにも増えすぎてしまった状態だと、この脂肪細胞から分泌される生理活性物質のバランスが崩れ、炎症を抑えるための生理活性物質の分泌が低下してしまいます。すると、炎症を亢進させる生理活性物質の分泌が増加して、結果として慢性炎症を引き起こしてしまうのです。
この慢性炎症が引き起こされると脂肪細胞が弱ったり死んでしまったりしてしまいます。すると、その脂肪細胞からDNAの断片が血管中に離脱し、これを異物と捉えた免疫細胞の一種、マクロファージが異物を除去するために活性化します。このマクロファージが更に炎症を起こすホルモン(TNF-α)を放出することで、インスリンの機能が低下し、インスリン抵抗性が高まってしまうのです。
ですので、貧血などの代謝の低下によって肥満になっていた場合は、これらが進行すればするほど慢性炎症が発生し、インスリン抵抗性がドンドン進行してしまいます。貧血を抱える方の中には、体重増加やお腹のポッコリが気になっている方も多いかもしれません。心当たりがある方は、もしかすると肥満が低血糖症の原因になっている可能性もあります。
また、貧血による代謝の低下においては「太っているようには全く見えない」ような人でも注意が必要です。貧血によって代謝機能が低下している場合は、肝臓が脂肪を正常に代謝できなくなり、脂肪が肝臓以外の組織や臓器に蓄積されるようになってしまうことがあります。見かけでは太っていないように見えても、実は筋肉やすい臓などに脂肪がベッタリ付いている「隠れ肥満」の状態も考えられるのです。
この隠れ肥満の状態になってしまっている方も、肥満の方と同じようにインスリンの機能が低下し、低血糖症や糖尿病を発症してしまう原因になります。

このような脂肪が本来蓄積されるべき場所以外の組織や臓器に脂肪が蓄積されることを異所性脂肪と言い、近年、日本人に多いと言われている肥満です。例えば、筋肉に脂肪が付いてしまった場合は筋肉へ糖が取り込めなくなり、食べた糖が筋肉で使えなくなって血中に溢れて高血糖になってしまいます。
また、インスリンを分泌する働きをしているすい臓に脂肪が付くと、インスリンの分泌が正常に出来なくなり、血糖値が乱高下する原因となってしまいます。このように、筋肉や肝臓、すい臓などに異所性脂肪が付く事は、糖代謝が悪化する大きな原因です。特に痩せ型の人は肝臓に脂肪が付く「脂肪肝」には注意してください。

脂肪肝というと、普通はお酒を飲み過ぎた場合や、甘い物などを食べすぎた人がなりやすいというイメージですよね。しかし、脂肪肝にはアルコールが原因の「アルコール性脂肪肝」とアルコール以外の原因で発症する「非アルコール性脂肪肝」があります。
痩せ型の方が気をつけたいのは、後者の「非アルコール性脂肪肝」の方です。この脂肪肝を抱えている場合、インスリンの働きが低下する「インスリン抵抗性」が高い事が、研究で明らかになっています。

順天堂大学の研究グループが調べたところ、内臓脂肪が無くても脂肪肝があると脂肪と筋肉のインスリン抵抗性が高く、逆に内臓脂肪があっても脂肪肝が無ければインスリン抵抗性が低いという事が分かりました。
これはつまり、体重やBMI値、見た目が正常範囲だったとしても、脂肪肝を抱えている場合はインスリンの働きが低下して低血糖症や糖尿病の発症リスクが高まってしまうという結果です。
更に、脂肪肝を抱えていると、肝臓自体に貯蔵できる「グリコーゲン」の量も低下し、低血糖に陥りやすくなります。グリコーゲンとはグルコース(ブドウ糖)を貯えられるように変換した物で、肝臓に6%、筋肉に1%それぞれ貯蔵されて、低血糖になりそうなときなど必要なときに分解して利用されています。

肝臓はこのグルコース(ブドウ糖)をグリコーゲンに合成して貯蔵したり、グリコーゲンをグルコースに分解してエネルギーとして利用し、血糖値を一定に保つ働きをしています。
しかし、脂肪肝を抱えていたり、肝機能が低下していると、このグリコーゲンの合成量や貯蔵量が減ってしまいいます。すると、必要なときに血糖値が上げられなくなって低血糖に陥ってしまうのです。

例えば、運動時などエネルギーを激しく利用するときや、絶食時間が長く続く睡眠時などは、必要に応じて肝臓に貯えられたグリコーゲンをグルコースに分解して低血糖に陥ることを防いでいます。
また、私達が食べた糖分などはグリコーゲンとして肝臓や筋肉に貯えることで、血糖値が上がりすぎないようコントロールされています。もし、食べた糖をグリコーゲンとしてしっかり貯えられない状態だと、そのぶんだけ血管内に余分な糖が溢れてしまうことになります。
溢れた血糖値は過剰なインスリン分泌を引き起こし、インスリンの効き過ぎによって血糖値が下がりすぎます。このような状態が、血糖値スパイクのような血糖値の乱高下を引き起こす原因です。
このように、貧血は低血糖症と深い関係があります。貧血や低血糖症はうつ症状を引き起こす主な原因となりますので、低血糖症を抱えている方は「隠れ貧血」や「隠れ肥満」などが無いかどうかも、一度しっかりチェックしてみましょう。
 はる かおる
はる かおる隠れ低血糖、隠れ貧血、隠れ肥満は見つけにくく、相互に悪影響を及ぼすことから、うつ病などメンタル疾患に間違えられやすいよ❗「うつ病かも❓」と思っても、この3つは必ず調べるようにしてね。
低血糖症にも種類がある。まずは持続グルコース濃度測定検査で低血糖症の状態をしっかり確認しましょう。
ここまで、低血糖症が自律神経の乱れを引き起こすことから様々な不調を引き起こすことと、うつ病など他の病気と間違えられやすいこと、貧血と低血糖症が合わさることで更に症状が悪化することについて解説してきました。
ただ、低血糖症のすべての原因が貧血とは限りません。低血糖症の原因は他にも様々ありますし、低血糖症にも種類があります。
例えば、単純に食事量が足りていない場合にも低血糖症になりますし、甘い物や炭水化物の取り過ぎなど食生活に問題がある場合もあります。
また、食べていても全く血糖値が上がっていない「無反応性低血糖症」や、夜間の寝ている間に低血糖が引き起こされる「夜間低血糖症」などもあり、いつ、どのようなタイミングで血糖症が引き起こされているのかについては、実際に血糖値を調べて見なければ分かりません。
このことから、低血糖症対策を行う前に、まずは低血糖症の状態をよく調べてみる事が重要です。ご自身の低血糖症の状態を調べるためには、持続グルコース濃度測定検査を受けてみて下さい。
持続グルコース濃度測定検査とは、針の付いたセンサーを装着し、そこから血中のブドウ糖濃度(グルコース)を継続的に測定していく検査です。測定されたグルコース濃度はグラフ化され、どのような時に高血糖や低血糖になっているのかの波が分かります。

このように、装着したセンサーに読み取り装置をかざすことによって血中のグルコース濃度をリアルタイムでモニタリング出来る仕組みですね。
この装置で読み取ったデータから、どのような低血糖や血糖コントロール障害が体内で起こっているかを解析することが出来ます。

この解析結果から、ご自身にどの時間帯やどの食べ物で血糖値の乱高下が起きているのかや、いつ低血糖が起こっているのかが分かります。
例えば、
空腹時血糖が80〜70mg/dlを下回る時間が長かったら低血糖症の可能性あり。
食後血糖値が160mg/dlを超えるようなら血糖値スパイクの疑いあり。
空腹時血糖が130mg/dlを超えているようなら糖尿病の疑いあり。
夜間など特定の時間に低血糖が起こる場合は、夜間低血糖の疑いあり。
血糖値が60~80mg/dl前後から上がらない場合は、血糖値を上げられない糖代謝異常の疑いあり。
といったように、読み取ったグラフや血糖値の傾向からどのような低血糖や血糖コントロールの異常があるのかが分かってきます。
最初にお伝えしたように、低血糖には食事量の不足が原因の物もあれば、血糖値が乱高下する血糖値スパイクもありますし、また何を食べても血糖値が上がらない「無反応性低血糖」という低血糖の状態もありえます。
ご自身がどのような状況で低血糖症を引き起こしているのかが分からなければ、適切な対処法を行う事は出来ません。このような状態を調べずに、当てずっぽうでアプローチを行った場合は、むしろ低血糖症がさらに酷くなる恐れも高いです。
このように、低血糖の種類によってそれぞれ原因や対処法が異なりますので、ご自身の原因や対処法を知るためにも是非持続グルコース濃度測定検査を受けてみて下さい。
持続グルコース濃度測定検査の受け方
持続グルコース濃度測定のやり方についてですが、測定自体は病院など医療を通さなくてもご自身で必要な機材を揃えて頂ければ測定可能です。
「リブレ」と呼ばれるセンサーと読み取り装置を準備し、ご自身で装着すればお好きなタイミングで血糖値をモニタリングすることが可能になります。
持続グルコース濃度測定に用いるリブレのセンサーと読み取り装置については、楽天やアマゾンでも販売されていますので興味ある方はご自身で揃えてみて下さい。
ただし、ご自身で行う場合は医師からの解析はありません。測定結果は、全てご自身の判断の下で利用して頂くことになります。
基本的に持続グルコース濃度測定検査は、血糖値の上がり下がりを単に見ているだけで無く、その根本にある疾病や臓器の異常など、糖代謝異常の原因を探る検査です。
ご自身で測定しても、そのデータをきちんと解析したり、活用出来たりしなければ全く意味がありません。データの読み方が分からない方は、きちんと医療を通して医師に解析して貰いましょう。
もし医療として受ける際は、提供している医療機関選びに注意して下さい。持続グルコース濃度測定検査は、どこでもやっているわけではありません。解析結果の解説や対処方法などを詳しく教えてくれる医療機関はごく僅かです。
その中でも、「オーソモレキュラー療法」に対応した医療機関で受けて頂くのがオススメです。低血糖は単に血糖値が下がってしまうだけではなく、その根本には貧血や肝機能、副腎疲労など様々な原因が関係しています。持続グルコース濃度測定検査を受けたとしても、その次に根本原因を調べられる検査が受けられなければ意味がありません。
オーソモレキュラー療法では、69項目にも及ぶ血液検査に加え、副腎機能の検査や持続グルコース濃度測定検査も提供しています。ご自身の状態に合わせて検査項目が選べますので、お困りの方は是非受けてみて下さい。
また、オーソモレキュラー療法のクリニックが提供している持続グルコース濃度測定検査については、測定に必要な測定器とセンサー、そして医師の解析もセットで提供されており、ご自宅にて測定可能です。わざわざ病院まで検査を受けに行く必要はありません。解析も、電話で直接医師から解析が受けられます。ですので、低血糖症の疑いがある方は、是非こちらを活用しましょう。
ご希望の方は、上記ページをご覧頂き、「オーソモレキュラー療法申し込みフォーム」からご相談下さい。検査に必要な手続きなどをご案内致します。
 ナンナン
ナンナンなるほど、夜間低血糖も人によって血糖値の状態は全く異なっているだね・・・
 はる かおる
はる かおるそうだよ、だからこそきちんと検査を受けるのが重要なんだ。
 ナンナン
ナンナン食事をしてもどのくらい血糖が上がってるのかも分からないし・・・
分かった、持続グルコース濃度測定検査を受けてみるよ❗
低血糖症からくるうつ症状を改善させるためには?低血糖症を改善させるために必要な分子栄養学的アプローチ
それでは、ここからはいよいよ低血糖症に対する分子栄養学的アプローチをご紹介します。
低血糖症の原因は、この記事で解説したように貧血や肥満、自律神経の乱れなどが関係しています。これら低血糖症や貧血は、自律神経の乱れを引き起こすことからうつ症状など様々なメンタルの不調を引き起こす原因です。

このことから、低血糖症からくるうつ症状を改善させるためには、低血糖症の改善と、その原因となっている貧血などの疾患を改善させることが最優先となります。
ほかにも、低血糖症の原因としては甲状腺機能障害やアレルギー、生活習慣や食習慣なども関係しています。まずは食生活の改善から、しっかりと低血糖症対策を行っていきましょう。
低血糖症に対する主なアプローチの流れとしては、次のようになります。
低血糖症に対する分子栄養学的アプローチの流れ
- 無理なダイエット、食事制限はやめる。
- 食事内容を改善し、バランスの良い食事を心がける
- 消化吸収能に問題が無いかをオーソモレキュラー療法の血液検査でチェックする
- 貧血が隠れていないかをオーソモレキュラー療法の血液検査でチェックする
(特に隠れ鉄欠乏性貧血には注意) - 婦人科疾患の検査を受ける(貧血があった場合)
- 甲状腺の検査を受ける
- ストレス対策、副腎機能をサポートする対策を行う
- その他、必要に応じて栄養アプローチを行う
この中でも特に食事内容の改善は基本中の基本になりますので、ここはしっかり行うようにして下さい。特に間違ったダイエットや食事制限は、貧血や栄養不足を引き起こし、低血糖症や甲状腺機能の乱れに繋がる原因です。
低血糖症を事前に防ぐためにも、日頃の食事は野菜や糖質ばかりに偏らず、肉や脂質なども含めてバランスの良い食事内容を心がけましょう。オススメとしては、野菜やタンパク質、炭水化物などがバランス良く摂れる和定食や地中海料理がオススメです。



これら和食や地中海料理は、肉や魚などおかずの種類も多く、野菜もしっかり摂る事が出来ます。身体のベースを整えるためにも、炭水化物やタンパク質、脂質を含めてバランスの良い食事を行って下さい。
特に、メインの肉料理や魚料理は、しっかり欠かさず食べるようにすることが大切です。このメイン料理に使われる肉や魚にはタンパク質が多く含まれています。タンパク質はインスリンを構成したり脳の神経伝達物質を作ったりする際には欠かせない栄養素ですので、毎日欠かさず摂るようにして下さい。
また、血糖値スパイクが発生しやすい方、食後に低血糖症を引き起こしやすい方は、以下の点も気をつけて行ってみましょう。
食後の低血糖症、血糖値スパイクを予防する食事方法
- 朝食を抜かない
- 糖質中心にならないようにする
(甘いもの、スイーツ、ラーメンやパスタなどの炭水化物) - 食物繊維を多く摂取する
- ゆっくりよく噛んで食べる
- 食後は必ず歩く、運動する
- 補食を取り入れるなど少量頻回で食べる
- アルコール、カフェインを控える

ただ、いくら健康になるために必要とは言え、カロリーが高いお肉をたくさん食べる事には抵抗がありますよね。一般的には、お肉に含まれている脂質はカロリーが高く、太りやすいと言われています。
しかし、カロリーを気にして肉を避けると、タンパク質が不足して肌荒れや髪の毛の艶が無くなる、爪がもろくなる、貧血になるなどの悪影響が起こります。このような栄養不足が続いている状態では、いくら痩せていても「おばあちゃん」のように身体がボロボロの状態になってしまいます。これではあまり意味がありませんよね。
また、肉や魚などに含まれる脂質は太る原因と言われていますが、脂質は摂りすぎなければ問題ありません。むしろ、脂質は身体にとって良い効果もあり、重要なエネルギー源です。逆にあまりにもカロリーを抑えすぎてしまうと逆に低血糖症や筋肉量の低下に繋がります。筋肉量が低下してしまうことの方が、むしろ太りやすくなってしまうのです。
この事からも、タンパク質やカロリーはしっかり摂るようにして下さい。特に気をつける点としては、摂取カロリーの量です。カロリーは多すぎても少なすぎてもダメで、ご自身に必要な量のカロリーを摂取することが重要です。
ご自身に必要なカロリー量については、次のサイトで計算することが出来ます。

サイト上で、ご自身の体重と身長、年齢と性別を入力し、活動レベルを「低い」「普通」「高い」の中から選択して「計算」ボタンを押せば、一日に必要なエネルギー量と基礎代謝量が分かります。
ここで計算したカロリー量を参考に、一日に必要なエネルギー量は必ず摂取するようにして下さい。
例えば、ある人の基礎代謝量が1320kcal/日、一日に必要なエネルギー量が2292kcal/日だとしましょう。

この基礎代謝量は、「体温など生命維持をするために絶対必要なカロリー」のことです。この基礎代謝を下回ると命の危険に晒されてしまいます。基礎代謝量以上のカロリーは生きる上で最低限必要なカロリーですので、絶対に下回らないよう注意してください。
一日の必要エネルギー量は、基礎代謝に加えて体を動かしたり、頭を使ったり、喋ったりするなど日常生活を送る上で必要なカロリーが足されたものです。この一日に必要なエネルギーよりも摂取カロリーが足りないと、低血糖症の発症や筋肉量の低下に繋がります。逆に、この一日の必要エネルギー量を十分に摂取する事で、筋肉が壊されてエネルギーとして使われてしまうことを防げます。
そのため、ご自身に必要な一日のエネルギー量を計算し、これを下回らないような食事をするようにしましょう。
逆に、この必要エネルギー量よりも多いカロリーを摂取してしまうと肥満に繋がります。多すぎても少なすぎても体には良くありませんので、適切なカロリー摂取量を心がけて下さいね。
 ナンナン
ナンナン低血糖症を改善させるためには、適切な食事内容やカロリーの摂取量が大事なんだね❗
 はる かおる
はる かおるそうだよ。食事内容は少なすぎても多すぎても低血糖症の原因になる。だから、適切な食事量をバランスよく摂る事が大切なんだ。
この時、タンパク質やビタミンB群など栄養素の補給も大事だよ。低血糖症を抱えている方は、消化吸収能も弱っている可能性もあるから、血液検査を受けて自分の状態の確認することと、必要な栄養アプローチのアドバイスを受けてみてね
しっかり食べると血糖値が乱高下してしまう・・・そんな時は、回数頻回食を取り入れましょう。
もし、上述したような食事を行っても血糖値が乱高下してしまう場合は、回数頻回食も実践してみて下さい。
回数頻回食とは、少量の食事を何回にも分けて食べたり、間食上手く取り入れる方法のことです。血糖値の乱高下を起こしてしまう方は、一度に大量の食事を摂ると血糖値が急上昇してしまう恐れがあります。これを避けるためには、一度に大量に食べず、こまめに食事を摂るようにすることで血糖値の急上昇を防ぐことが出来ます。
やり方としては、1時間や2時間おきに少量の食事を何回も摂取したり、朝昼晩の三食に加えて、間に間食を挟んだりする方法です。この時「吸収が比較的穏やかな糖質を組み合わせる」事と、「なるべくこまめに食べる」ようにしてください。

この「吸収が比較的穏やかな糖質」とは、お米や芋類などのデンプン質のことです。
デンプンは噛むことによって徐々にブドウ糖に分解され、徐々に吸収されていきます。このため、お菓子やスイーツなどに含まれる精製された砂糖や、単糖類などの吸収が早い糖分を補給するよりも、比較的穏やかに血糖値を上昇、維持させることが出来ます。
また、いくらお米でも一気に食べると血糖値が急上昇しますので、何回にも分けて食べるようにしましょう。
お団子くらいに小さく握ったおにぎりを1時間おきに食べるなど細かく分けて食べれば、血糖値をなるべく一定以上に保つことが可能です。
加えて、お米などのデンプン質は油でコーティングすると急激な血糖値の上昇を緩やかにしてくれます。具体的には、チャーハンやピラフなど、お米を油で炒めるものがこれにあたります。これらも血糖値スパイクや低血糖の予防としてはそれなりに活用出来ますので、吸収の早い糖質と吸収の遅い糖質を組み合わせてなるべく回数頻回を行い、低血糖にならないよう工夫してみて下さい。
また、食事の前に食物繊維を摂る事も有効です。食物繊維には糖の吸収を穏やかにする作用があり、食前に食物繊維を摂ることで血糖値の急上昇を抑えてくれます。食事を行う際は、サラダや野菜など食物繊維を多く摂ることも意識してみましょう。
ただ、これら対策は単に血糖値の波を抑えるだけで、根本的な低血糖症を引き起こす原因までは改善出来ません。低血糖症を根本から改善させるためには、この他にも甲状腺機能を改善させたり、自律神経を整えたり、貧血の改善や運動なども必要です。
くれぐれも、糖質の摂取量のみで血糖値のコントロールをしようとしないよう、ご注意下さい。
 ナンナン
ナンナンふむふむ、低血糖になったときは甘い物やジュースを摂るよりも吸収の遅いお米やイモなんかのデンプン質を摂ると良いんだね
 はる かおる
はる かおるそうなんだ。・・・って、ナンナン何飲んでるの❓
 ナンナン
ナンナンこれ❓これはタピオカドリンクだよ
 はる かおる
はる かおるタ、タピオカドリンク❗❓
自分が言ってるそばからジュース飲んでどうするの❗
 ナンナン
ナンナンえへへ・・・ちょっと我慢できなくって💦
 はる かおる
はる かおるまー、気持ちは分かるけど、そういうのを控えていくことも低血糖症の改善には必要だよ。これからは気をつけてね。
低血糖症を改善するにはまず貧血改善から。 ただし、無闇に鉄を補給するのは危険です!
次に、貧血の具体的な改善方法についてです。貧血改善は特に重要な項目ですので、ここはしっかり学んでおいて下さい。
先ほども解説したように、貧血は低血糖症と関係があり、低血糖症を改善させるためにはまず貧血改善が優先です。ただ、貧血改善と言っても、単に鉄を補給すれば改善出来るわけではありません。間違った鉄分補給や方法だと、逆に身体にダメージを与えてしまう原因になります。
特に、貧血改善を行う上で最も重視すべきは「鉄分の種類」です。鉄分には、食品から摂れる鉄分や病院で処方される鉄剤など、様々な種類の鉄分があります。この鉄分には安全な鉄分もあれば身体にダメージを与えてしまう鉄分もあります。鉄分の選び方を間違えてしまうと、貧血改善どころか逆効果にもなりかねません。その中でも特に危険な鉄分が「病院で処方される鉄剤」です。
貧血と診断された場合や治療と言えば、真っ先に「鉄剤」が思い浮かびますよね。「鉄欠乏性貧血」と言われているくらいですから、鉄を補給すれば貧血が改善出来る。そう思われています。
しかし、病院で処方される鉄剤を飲んでも、貧血を十分に改善することは出来ません。むしろ、鉄剤を摂取する事により大量の活性酸素が発生し、胃や腸の粘膜にキズを付けてしまう可能性があるのです。

この原因は、病院で処方される鉄剤の多くが「無機の鉄そのもの」であるか、吸収効率が非常に悪い事が原因です。無機の鉄とは、タンパク質などと結合していない「鉄そのもの」の状態のものです。鉄は、酸素と結びつきやすく、錆びやすいことはご存じですよね。このサビが体内で活性酸素を発生する原因になる事から、体内では鉄を安全に運んだり利用したり出来るようにタンパク質に包まれて大切に扱われています。
しかし、鉄剤を大量に服用すると、吸収されるときに活性酸素を出して粘膜を攻撃してしまいます。活性酸素とは、酸素の一部が通常よりも活性化された状態になることで、活性酸素の事を「フリーラジカル」とも呼びます。
この活性酸素はその活性の高さから細胞を傷つけてしまい、むしろ胃粘膜や腸粘膜を傷つけ、消化吸収能の低下や、SIBO、リーキーガット症候群、過敏性腸症候群(IBS)など炎症性の腸疾患や肝炎、非アルコール性脂肪肝などに進行してしまう可能性があるのです。この事から、病院で処方される鉄剤で貧血対策を行う事はオススメしません。
病院で処方される鉄剤の例としては、次のような物があります。
病院で処方される非ヘム鉄の例
- フェロム (フマル酸第一鉄) 有機鉄
- フェロミア (クエン酸第一鉄) 有機鉄
- リオナ (クエン酸第二鉄) 有機鉄
- インクレミンシロップ (溶性ピロリン酸第二鉄) 有機鉄(食品添加物としても使われる)
- フェロ・グラデュメット(硫酸第一鉄)無機鉄 発色剤の一種。食品添加物としても使われる。

特に処方が多い鉄剤としては、「フェロム」や「フェロミア」などがあります。これらは1回の服用量が100mgとかなり多く、これだけ飲んだとしてもたった5mg程度しか吸収することが出来ません。かなり吸収率が低い割には身体へのダメージが大きく、人によっては胃がムカムカしたり便秘になったりと副作用が出る場合があります。
対して、このような胃腸障害や活性酸素が発生しにくく、吸収率が高い鉄が「ヘム鉄」です。鉄には大きく分けて、「ヘム鉄」と「非ヘム鉄」に分けられます。ヘム鉄とは肉や魚などに含まれている動物性の有機鉄のことで、ポルフィリン環というタンパク質の一種と結合しているのが特徴です。それ以外の鉄は、クエン酸などと結合させた有機鉄と、硫酸第一鉄のような有機酸と結合していない無機鉄があります。

鉄剤の中には「第一鉄」や「第二鉄」と書かれている物がありますが、これは鉄イオンの状態を表しています。
第一鉄がFe2+、第二鉄がFe3+です。何だか難しい話しですが、簡単に言えば鉄が元気をちょっと失った状態(電子2個分)が第一鉄であり、二価鉄やFe2+と表されます。
第二鉄は鉄が元気をもっと失った状態(電子3個分)で、三価の鉄やFe3+と表されます。二価や三価は、失った元気(電子)の数だと思ってください。この二価の鉄が酸素と反応すると、酸素が二価の鉄から元気(電子)を1つ奪っていきます。すると、二価の鉄は元気(電子)をさらに1つ失って、三価の鉄になります。逆に、三価の鉄がビタミンCや水素などによって元気(電子)1つ受け取ると、ちょっと元気になって二価の鉄になります。これを酸化還元反応と言います。
つまり、酸化とは電子を失うこと、奪われることであり、還元とは電子を得ること、奪うことです。鉄を吸収する際は、必ず三価鉄のFe3+から、二価鉄のFe2+に変化させる必要があります。
なぜ三価鉄のFe3+から二価鉄のFe2+へ変化させる必要があるかというと、鉄の吸収経路であるDMT-1は、二価鉄のFe2+のみしか結合して輸送できないためです。三価のFe3+の状態では非常に安定しおり、そのままの状態ではDMT-1と結合させて輸送することが出来ません。
そのため、第二鉄である三価の鉄を吸収するためには、必ず二価の鉄に還元する必要があります。先ほどの鉄剤の一覧を見ると、第二鉄であるFe3+が混ざっていることが分かりますよね。この第二鉄であるFe3+は、一度Fe2+の状態に還元して初めて吸収することが出来ます。この鉄の吸収メカニズムを表したものが次の図です。

上の図では、動物性の食品に含まれるヘム鉄はそのまま取り込まれているのに対し、非ヘム鉄である三価の鉄(Fe3+)は、一度二価鉄であるFe2+に変化してから取り込まれているのが分かるかと思います。
このFe3+の非ヘム鉄では、ビタミンCや小腸粘膜から分泌される鉄還元酵素によってFe2+に還元されて吸収されています。この過程が必要な事から、三価の鉄(Fe3+)は非常に吸収効率が悪い鉄です。しかも、この時にすべてのFe3+をFe2+に還元して吸収することは出来ません。同じく二価の鉄である第一鉄も、吸収出来るのは5%以下です。
単に吸収出来ないだけならいいのですが、実は他にも問題があります。それが、吸収出来なかった鉄分はそのまま大腸へと流れると、それがカンジダ菌など悪い腸内細菌のエサとなってしまうということです。実は、鉄分は人体に限らず細菌やカビ菌などにも必須の栄養素で、鉄分がなければ増殖することが出来ません。
そのため、消化吸収出来ずに大腸へと流れた鉄分は、カンジダ菌などのエサとなって悪い腸内細菌がドンドン増殖してしまいます。すると、今度は増殖した悪い菌が毒素を出して腸粘膜などを傷つけたり、血管内に毒素が入り込んで様々な悪影響を引き起こしてしまいます。このような腸内環境の悪化も、全身の様々な体調不良を引き起こしてしまう原因です。
このことから、鉄分を補給する際は「ヘム鉄」から補給するのがオススメです。ヘム鉄とは、肉や魚に多く含まれる鉄分のことで、ヘム鉄はポルフィリン環と呼ばれるタンパク質のカプセルのような物に包まれており、上述した非ヘム鉄に比べて活性酸素を殆ど発生させないと言われています。
また、非ヘム鉄はお茶やコーヒーなどに含まれるタンニンと結合し、吸収率が落ちてしまいますが、ヘム鉄であればこれらの影響をあまり受けずに吸収することが出来ます。特に吸収率においてはヘム鉄の方が高く、吸収効率が10%〜30%程度あるのに対し、非ヘム鉄は僅か5%以下しかありません。
このようにヘム鉄で鉄分を摂取する方が身体へのダメージが少なく、メリットが大きいことから、サプリメントで鉄分を補給する際はヘム鉄で摂取するのがオススメです。

では、なぜここまでヘム鉄が優れているのでしょうか? その理由は、ヘム鉄の構造もさることながらその吸収経路にあります。ヘム鉄には「ヘムトランスポーター」と呼ばれる専用の吸収経路が腸に存在しており、この専用の吸収経路から効率的に吸収されることで、非ヘム鉄よりも効率的な吸収が可能になっているのです。
ちなみに、非ヘム鉄の吸収経路はDMT1という経路を使って行われています。この吸収経路は亜鉛や銅など他のミネラルを吸収経路と共通になっているため、鉄剤を多く飲めば飲むほど亜鉛など他のミネラルの吸収を阻害してしまい、亜鉛が欠乏することによって「亜鉛欠乏性貧血」という貧血を引き起こしてしまう原因になります。
このように非ヘム鉄の鉄剤を大量に摂取することは体内に悪影響をもたらす可能性が高いことから、鉄剤を用いての貧血改善はオススメしません。
この事は海外製のサプリメントとしてよく販売されている「アミノ酸キレート鉄」も同じです。アミノ酸キレート鉄とは、本来吸収効率の悪い鉄を「グリシン」と呼ばれるアミノ酸でサンドイッチする事で、飛躍的に吸収効率を高めた鉄サプリメントです。
キレート鉄は、メガビタミン健康法など一部の方の間ではブームとなっています。ただ、このキレート鉄のサプリメントは良いことばかりではありません。

アミノ酸キレート鉄は、多量に摂取した場合や長期間漠然と摂取した場合に、体内の貯蔵鉄である「フェリチン値」が大幅に上昇する事例が散見されています。このフェリチン値は炎症反応でも上昇することから、鉄過剰摂取による炎症反応である可能性が考えられています。
通常、体内で鉄が足りている場合には小腸粘膜からの鉄吸収が抑制され、鉄の過剰摂取にはならないよう調節する仕組みが備わっています。これにより、ヘム鉄や非ヘム鉄を取り過ぎたとしても、吸収されずに便から排泄されるため、過剰摂取に至ることは希です。
しかし、アミノ酸キレート鉄を長期間、多量に摂取した場合は貯蔵鉄である「フェリチン値」が大幅に上昇する事例が散見されることから、この調節機構を無視して「アミノ酸の吸収経路」から吸収されているとも考えられています。一般的にフェリチン値は高くても150〜200ng/ml程度であり、これ以上フェリチンが大幅に上昇した場合は、何らかの炎症が発生している可能性が考えられますので、注意が必要です。
また、アミノ酸キレート鉄は鉄分だけを無理矢理大量に吸収させることから、とても利用効率が悪くなります。造血には鉄以外にも亜鉛や銅、セレンやマンガン、タンパク質なども必要で、これらが足りない場合は造血することが出来ません。特に、アミノ酸キレート鉄では鉄だけを大量に吸収させることから、他のミネラルとのバランスを崩しやすくなります。
鉄を多く摂取すれば貧血が改善出来るような気がしますが、鉄だけ大量に補給しても造血することは出来ません。造血するには「亜鉛」も必要で、鉄欠乏性貧血の方は同時に亜鉛欠乏性貧血も抱えている可能性があります。このような理由から、アミノ酸キレート鉄及び病院から処方される非ヘム鉄の摂取は、むしろ亜鉛欠乏性貧血や炎症による鉄の利用障害を招く原因となってしまう可能性があります。
 ナンナン
ナンナンげげっ❗今まで病院で処方された鉄剤を飲んでいたけど、これがむしろ体調を悪化させる原因になっちゃうのか❗
 はる かおる
はる かおるそう。同じく海外サプリメントにある「アミノ酸キレート鉄」も利用効率が悪くて身体にダメージを与える原因になるね。だからこそ、鉄分を補給するときは利用効率を考えてヘム鉄を摂ることがオススメだよ。この時、ヘム鉄以外にも亜鉛もちゃんと摂るようにしてね。
貧血は「鉄欠乏」だけじゃない!貧血改善に大きな役割を果たす亜鉛の重要性
貧血は「鉄分だけが不足している」というイメージが強いですが、鉄不足だけが原因ではありません。鉄以外にも様々なミネラルやタンパク質が関係していて、その中でも特に「亜鉛」が重要な働きをしています。亜鉛はヘモグロビンの材料となる「ポルフィリン環」の合成に必要な材料であるほか、血糖値を下げるホルモンであるインスリンの合成にも必要です。
この亜鉛が不足してしまうと、貧血が改善出来なかったり、亜鉛欠乏性貧血を引き起こしたり、糖尿病や低血糖症を引き起こしてしまう原因になります。

この図は、赤血球を構成しているヘモグロビンの構成を表した物です。ヘモグロビンは「ヘム」というポルフィリン環と鉄がくっついた物で、グロビンはタンパク質です。この2つが組み合わさることで、ヘモグロビンは構成されています。
よく見ると、ヘム鉄の元になる「ポルフィリン環」の材料に亜鉛が必要と書いてありますよね。ポルフィリン環とはタンパク質のカプセルのような物で、ヘム鉄はこのタンパク質に包まれていることが最大の特徴です。
私達が摂った鉄分はこのポルフィリン環に包まれた「ヘム鉄」と呼ばれる状態に合成され、ヘモグロビンの合成などに利用されています。この時に亜鉛が不足しているとポルフィリン環が十分に合成できなくなり、ヘモグロビンの合成量低下に繋がります。このことから、亜鉛は造血をする際にも必要な栄養素です。
他にも、亜鉛欠乏は「亜鉛欠乏性貧血」とも関係しています。亜鉛欠乏性貧血とは、亜鉛が不足することによって赤血球の膜が破れやすくなり、毛細血管通過時に血管とこすれて壊れてしまう状態の事です。

赤血球が壊れてしまうと、その中に含まれるヘモグロビンも壊れてしまいます。先ほど、ヘモグロビンの構成については説明しましたよね。このせっかく作ったヘモグロビンや赤血球が次々に壊れてしまうと、これら合成量よりも破裂量が多くなって、貧血が進行する原因になります。亜鉛は、この赤血球の膜を丈夫にし、壊れにくくするために必要な栄養素です。
それから、亜鉛はインスリンの作用にも関係しています。インスリンは血糖値を下げてくれるホルモンで、このホルモンの効きが悪くなると血糖値が十分に下げられなくなります。その結果、糖尿病や低血糖症、虚血性疾患やガンの発症に発展する可能性があります。

このインスリンの合成や作用に必要な栄養素が「亜鉛」です。正常な人の場合、すい臓でインスリンが分泌されるときは、亜鉛も同時に分泌されています。この亜鉛がインスリンを保護することで、肝臓でインスリンが分解されてしまうことを防いでいます。
しかし、亜鉛が不足している場合、すい臓はインスリンだけを分泌します。すると、亜鉛に保護されていないインスリンは肝臓で分解されてしまい、全身インスリン濃度が低くなってしまうのです。このインスリンの働きが低下したり濃度が低くなると、そのぶんだけ血糖値が上昇しやすくなります。つまり、低血糖症は亜鉛不足も大きな原因の1つです。
そんな亜鉛不足は、鉄欠乏性貧血と関係ないように思えますよね。しかし実は、この亜鉛不足は鉄欠乏性貧血と密接な関係がある事が分かっています。ある鉄欠乏性貧血の女性グループを調べたところ、鉄欠乏性貧血の女性は健常な女性と比較して、血清亜鉛濃度が低いことが分かりました。

この研究では、鉄欠乏性貧血の女性30名のうち、血清亜鉛濃度が70μg/dL(正常値80μg/dL)を下回っている女性が27名とおよそ90%の女性が亜鉛欠乏状態でした。対して鉄欠乏性貧血で無い健常の女性30名では、血清亜鉛濃度が70μg/dLを超えている女性が29名と、殆どの方に亜鉛欠乏が見られなかったのです。
このことから、亜鉛欠乏と鉄欠乏性貧血には相関関係があり、鉄欠乏性貧血を抱える女性の殆どは亜鉛欠乏も同時に抱えていることが予想されます。亜鉛は、上述したようにポルフィリン間の材料となったり、赤血球の膜を強くしたり、インスリンの働きに関与していたりと、貧血や低血糖症にも大きく関係している栄養素です。
鉄欠乏性貧血を改善したい場合は、この事も考慮して「亜鉛」も同時に摂取していきましょう。何度も言いますが、病院で処方される鉄剤やアミノ酸キレート鉄は、鉄のみしか補給出来ません。これらを大量に摂取することは、亜鉛を含めたミネラルバランスを崩す原因になります。これでは余計に体調を崩す原因になりますので、摂取する鉄分の種類や量にはくれぐれも注意しましょう。
 ナンナン
ナンナンふむふむ、貧血は単に鉄が足りないだけじゃ無くて、亜鉛なんかもミネラルも不足している状態なんだね。
 はる かおる
はる かおるそうなんだ。だからこそ、ミネラルはバランスよく摂る事が大切だよ。特に、鉄剤やアミノ酸キレート鉄での鉄分補給は、逆に亜鉛欠乏や炎症を引き起こす原因になるから、むやみやたらに鉄分を補給することはしないようにしてね。
貧血を改善させるための具体的な分子栄養学的アプローチ
では、具体的な鉄分の摂取目安や貧血改善に必要な栄養素などは、どのようにアプローチをすれば良いのでしょうか?
先ほども解説しましたが、鉄分を補給する際に選ぶべき鉄の種類は「ヘム鉄」です。
ヘム鉄は肉や魚などに含まれている動物性の有機鉄のことで、病院などで処方される鉄剤の「非ヘム鉄」や海外サプリメントの「アミノ酸キレート鉄」よりも安全です。ヘム鉄なら非ヘム鉄よりも吸収率が高く、これら鉄分に比べて活性酸素を発生させる心配が少ないというメリットがあります。

このヘム鉄をベースに、鉄代謝や造血に必要なミネラルなども併せて摂るようにしましょう。貧血改善に必要な栄養素は次の通りです。
鉄欠乏性貧血の改善に必要な栄養素
- タンパク質
- ビタミンB群
- ヘム鉄
- ビタミンA
- ビタミンD
- 亜鉛
- マンガン
- セレン
- 銅

この中でも、最も重要なのは「タンパク質」です。先ほども解説したように、無機の鉄そのものの状態が体内で存在すると、活性酸素を発生させてしまってむしろ身体や細胞にダメージを与えてしまいかねません。
身体はこの鉄から発生する活性酸素から身を守るために、鉄を運搬、利用する際は必ずタンパク質で出来たカプセルに鉄分子を入れて利用しています。これが、ポルフィリン環やフェリチンなどですね。
つまり、鉄を安全に運搬、利用するためにはタンパク質が絶対に欠かせません。いくら鉄分を多く補給しても、安全に貯蔵、運搬、利用出来るためのタンパク質がない状態では、貧血を改善させることが出来ないのです。
このことから、貧血改善をするためには鉄分摂取に加えて「タンパク質」もしっかり摂るようにしましょう。最低でも一食当たり100g〜200g程度の肉や魚は取り入れたいところです。足りない分は、プロテインなどを活用するのも良いですね。加えて、タンパク質を利用するために必要な補酵素である「ビタミンB群」も積極的に補給するようにして下さい。
そして、次に「ヘム鉄」です。ヘム鉄の摂取量目安は、血清フェリチン値を目安に判断します。血清フェリチン値の検査はオーソモレキュラー療法の血液検査を受けることで調べることが出来ますので、気になる方は受けてみて下さい。
血清フェリチン値は男女で基準値の違いがありますが、おおよそ40ng/mL未満では貧血と判断することが出来ます。この場合は、ヘム鉄として一日45mgを目安に摂取してみて下さい。
また、血清フェリチン値が40〜100ng/mLの間では、貧血では無いものの貯蔵鉄がやや不足している状態です。この場合も、十分な貯蔵鉄が貯えられるよう、一日あたりヘム鉄として15mg程度補給してみて下さい。継続していくにつれてフェリチン値は徐々に上がっていき、血清フェリチン値が125ng/mL程度になるのが理想と言われています。

ただし、有経女性の場合は毎月月経があるのでフェリチン値はなかなか上昇しない傾向にあります。有経女性の場合は血清フェリチン値が60ng/mL前後を保てていれば大丈夫ですので、それ以上フェリチンが下がらないようキープすることに努めましょう。
それから、フェリチン値は貧血の判断以外にも「炎症」を見るためのマーカーでもあります。フェリチン値は体内で炎症が発生していても上昇することがあり、ガンなどでは著しく上昇する場合もあります。特に、フェリチン値が200ng/mLを超えていたり、フェリチン値が高くてヘモグロビン値が低い場合は何らかの炎症が関与している可能性が高いです。この場合は、炎症の原因となっている原因を調べ、適切に対処するようにして下さい。
さらにこのヘム鉄の補給に加えて、亜鉛の補給も重要です。亜鉛は、上述したようにポルフィリン間の材料となったり、赤血球の膜を強くしたり、インスリンの働きに関与していたりと、貧血や低血糖症にも大きく関係している栄養素です。この亜鉛を同時に摂取する事で、更に貧血を改善しやすくなるという結果が出ています。

この図は、貧血の女性に「鉄だけ」を摂取してもらったグループと、「亜鉛だけ」を摂取してもらったグループ、そして「鉄と亜鉛」を摂取してもらったグループの変化を見た結果です。この結果では、鉄のみ、亜鉛のみのグループと比べ、「鉄と亜鉛を同時」に摂ったグループの方が赤血球数の改善に有意な差が見られました。
このことから鉄分だけや亜鉛だけを摂取するのでは無く、鉄分と亜鉛は同時に摂取する方が効果的です。この時補給する鉄分は、もちろん「ヘム鉄」を選ぶようにしましょう。ヘム鉄はドラッグストアーなどで売られている物もありますが、何でも良いわけではありません。
安いサプリメントや海外サプリメントでは添加物が多かったり、パッケージに表示されていない薬物が混入している可能性があります。これらは、肝臓などに負担をかけ、むしろ体調を悪化させてしまう恐れがあります。
これに対し、分子栄養学で用いる専用のサプリメントはドーズレスポンス(至適量)に対応出来るよう専用の設計と安全性を考慮して作られています。そのため、高容量の摂取でも身体に負担が無く安心です。
市販の安いヘム鉄サプリにはご注意!
ヘム鉄のサプリと言えば、ドラッグストアーなどで安く販売されている物を見かけることがありますよね。ヘム鉄が補給出来るなら、安くて量が摂れるに越したことはありません。しかし、同じヘム鉄といえどその質にはピンからキリまであります。特に、「ヘム鉄パウダーの量」と「ヘム鉄含有量」は全く違うものですので注意して下さい。
ヘム鉄は豚の血液を精製して作られており、ヘム鉄パウダーと呼ばれるパウダー状の中にヘム鉄が1%もしくは2%含有している物が一般的です。例えば「一粒でヘム鉄50mg」と書かれていても、これはヘム鉄パウダーが50mg含まれているだけであり、実際にはその中の1%〜2%である0.5mg〜1mgしかヘム鉄が含まれていない計算になります。このように、多く含まれているように見せかけて、実際にはヘム鉄が殆ど含まれていない物があるのです。
また、繰り返しますが貧血改善にはヘム鉄以外にも微量ミネラルと呼ばれるセレンやマンガン、銅や亜鉛など他のミネラルの補給も重要です。ヘム鉄として市販されている商品の多くはヘム鉄のみなど鉄分の補給しか出来ません。加えて、ヘム鉄の製造管理には高度な技術が必要で、生体内利用効率まで考慮すると安く作る事は不可能です。物によっては、製造管理体制が悪く、品質が劣化している物もあります。
この事から、同じように見えるヘム鉄サプリメントであっても、体内での利用効率が悪く、貧血が改善出来ない場合があります。これを避けるためにも、ヘム鉄を摂取する際は生体内のミネラルバランスや生体内利用効率などを考慮した質が高いものを選ぶようにして下さい。分子整合栄養医学で使われているヘム鉄製品は、「鉄の取り込み」「利用」「貯蔵」「排泄」など貧血改善における鉄分本来の働きが安全に出来るよう考慮されています。ヘム鉄を選ぶ際は、値段や含有量にとらわれず、体内で安全に利用出来る安心、安全な製品を選びましょう。

 ナンナン
ナンナンヘム鉄のサプリメントを摂るときは、質に気をつける必要があるんだね
 はる かおる
はる かおるそうそう。質が悪いサプリメントの場合は、大量に摂取することでむしろ体調を悪化させてしまう原因になるよ。
しかも、貧血改善は、単に鉄を補給するだけじゃ出来ないから、補給する鉄分の種類やサプリメントの質は特に気をつけた方が良いね。
甲状腺疾患に対する栄養アプローチ
次に、甲状腺疾患に対する分子栄養学的アプローチについてです。甲状腺機能の異常も糖代謝に異常が引き起こされることから、低血糖症を引き起こす原因になります。
もし、甲状腺疾患を抱えている方は同時に甲状腺疾患に対するアプローチも行いましょう。甲状腺機能障害は大きく分けて「甲状腺機能亢進症」と「甲状腺機能低下症」があります。
どちらを発症しているかでアプローチが変わりますので、適切な方のアプローチを行って下さい。
甲状腺機能亢進症に対する栄養アプローチ
- タンパク質
- ビタミンB群
- CoQ10
- ビタミンC
- ビタミンE
- カルシウム・マグネシウム
- ヘム鉄・亜鉛
甲状腺機能低下症に対する栄養アプローチ
- ビタミンE
- ビタミンB群
- CoQ10
- ビタミンC
- カルシウム・マグネシウム
- タンパク質
- ヘム鉄・亜鉛

甲状腺機能亢進症と甲状腺機能低下症のアプローチは、どちらも同じように見えますがその中身は全く異なります。
甲状腺機能低下症の場合は、低下している代謝を上げるためにも、代謝を促進するアプローチが重要です。また、甲状腺機能低下症では脂質代謝が悪化することから動脈硬化対策も重点的に必要になります。
甲状腺機能亢進症の場合は、高まっている代謝にあわせて積極的な栄養補給が必要です。特に代謝が高すぎる場合は心臓機能に負担がかかることから、心機能をサポートするアプローチが重要になります。
特にどの栄養素を重点的に摂るべきかはその方の状態によって大きく変わってきますので、栄養アプローチを行う際は必ずオーソモレキュラー療法の血液検査を受けてから行って下さい。
 はる かおる
はる かおる甲状腺機能障害の栄養アプローチについては、薬との飲み合わせや薬の影響を考慮する必要があるから、必ず検査を受けて医師の指示の元、栄養アプローチを行うようにしてね。自己判断での栄養アプローチは絶対にやっちゃダメだよ❗
ストレス対策、副腎強化、不眠に対する栄養アプローチ
脳の神経伝達物質のバランスを整えたり、低血糖症を改善させたりするためには、副腎機能の強化、不眠症の改善など自律神経を整える事も重要です。
特にストレスは自律神経を乱し、交感神経が優位になる事から不眠症や副腎疲労に繋がります。ストレスが不眠や副腎疲労に繋がる仕組みとしては、脳がストレスを受けると副腎からストレスに対抗するためにコルチゾールやアドレナリンなどのホルモンを分泌するためです。

加えて、副腎から分泌されるホルモンには血糖値を上げる作用もあることから、低血糖の状態が続いている方も副腎からアドレナリンやノルアドレナリン等のホルモンが分泌されます。
これらのホルモンは同時に交感神経を刺激することから、自律神経のバランスを乱し、イライラしたり眠れなくなったりしてしまうのです。
また、絶えずコルチゾールやアドレナリンなどを分泌していると、いずれ副腎が疲れてホルモンの分泌が十分に出来なくなってしまいます。これが、副腎疲労と呼ばれている状態です。
副腎疲労の状態では、ストレスに対抗するためのコルチゾールやアドレナリンなどの分泌が十分に出来なくなってしまうため、更なる体調不良や低血糖症の悪化を招きます。加えて、本来「性ホルモン」を作るための材料がすべてコルチゾールやアドレナリンなどのストレスに対抗するためのホルモンの合成に使われてしまうことから、女性ホルモンなど性ホルモンの分泌が減ってしまったり、ホルモンバランスが乱れやすくなったります。
この女性ホルモンなど性ホルモンのバランスが乱れることも自律神経の乱れに繋がり、副腎疲労や低血糖症に繋がります。
このようなストレスや副腎疲労に対抗するためにも、副腎を強化する栄養アプローチも行ってみて下さい。副腎強化に必要な栄養素としては、次の通りです。
副腎強化に必要な栄養アプローチ
- タンパク質(アミノ酸)
- ビタミンC
- ビタミンE
- ビタミンB群
- カルシウム
- マグネシウム
- ビタミンB12
- 葉酸

特に、ストレスに対抗するためのホルモンであるコルチゾールは、女性ホルモンと同じくコレステロールを材料に作られています。
コレステロールはタンパク質と脂質を元に肝臓で合成されていますので、不足しがちなタンパク質は積極的に摂取しましょう。
また、副腎の働きを助けるために必要な栄養素が、ビタミンCやビタミンB、ビタミンEです。副腎は特にビタミンCの濃度が高い臓器として知られ、その濃度は血中の150倍になると言われています。ビタミンB群はホルモン生産を補助し、ビタミンEは副腎のホルモン受容体にある細胞膜を安定化させることでホルモンバランスを維持する働きをしています。
加えて、カルシウム・マグネシウムも神経伝達物質やホルモンなどの分泌を制御している栄養素です。カルシウム・マグネシウムには、神経をリラックスさせる作用や、自律神経を整える働きがあります。
このカルシウム・マグネシウムは、ストレスがかかると尿中排泄量が増えて不足しやすくなることから、こちらも積極的に摂取するようにして下さい。
他、自律神経が乱れて交感神経優位の状態だと、胃の働きが悪くなって葉酸やビタミンB12が不足する場合があります。この2つのビタミンを吸収するためには、胃酸に含まれる内因子が必要です。
ストレス過多の状態では胃が悪くなって消化吸収能が低下することから、必要に応じてこれらビタミンも足してみて下さい。
それから、いくら栄養を摂っても、良い睡眠がとれていなければ自律神経は整いません。
特に睡眠においては、脳にある視床下部が重要な機能を担っていて、視床下部が睡眠と覚醒など体内時計のリズムを作り出しています。この視床下部はストレスに対して敏感で、過労やストレスなどが蓄積されていくと、自律神経のバランスや睡眠のバランスを維持することが困難になってしまいます。
このことから、よい睡眠を取るためには、先ほどのストレス対策をしっかり行う事と、体内時計を司っている「セロトニン」や「メラトニン」の合成など、脳の神経伝達物質をしっかり合成出来るようになる事が重要です。

セロトニンとメラトニンは脳の神経伝達物質の一種で、この2つの分泌量が変化することで眠くなったり目が覚めたりなど、体内時計の調節と睡眠の質を司っています。
例えば、セロトニンは日中の活発な状態では分泌量が増え、逆に就寝時には分泌量が減るという特徴があります。逆にメラトニンは就寝時に分泌量が多くなり、起床した後の日中は分泌量が低下します。このようにお互いが相反するような形で体内時計と睡眠を司っています。
このセロトニンは「L-トリプトファン」と呼ばれるアミノ酸から作られ、メラトニンはセロトニンから合成されています。アミノ酸は、タンパク質を構成している栄養素のことで、肉や魚などに多く含まれている栄養素です。このため、睡眠の質を高めるためにはセロトニンの材料となるアミノ酸(タンパク質)と、その合成に必要な栄養素をしっかり摂ることが重要です。

具体的には、上の表の左にある「L-グルタミン」や「L-フェニルアラニン」「L-トリプトファン」といったアミノ酸から、ナイアシンや葉酸、鉄などを元に「GABA」や「ドーパミン」「セロトニン」などの脳の神経伝達物質が合成されています。
この赤い枠で囲まれた「L-グルタミン酸」や「ドーパミン」「ノルアドレナリン」が主に興奮系の脳の神経伝達物質として働く物です。逆に青枠で囲まれたGABAは興奮を抑制する働きをし、グレーで囲まれた「セロトニン」はこの2つを調節する働きを担っています。
この脳の神経伝達物質を合成する際に必要となる栄養素が、間に緑色で書かれた葉酸や鉄、ナイアシンなどですね。
よい睡眠を得るためには、これら脳の神経伝達物質がバランスよく分泌されていることが大切です。特に抑制系のGABAは脳の視床下部と脳幹にある睡眠促進細胞から分泌され、覚醒中心の活動を低下させるように作用しています。
また、「L-トリプトファン」から合成される「セロトニン」は、マグネシウムの働きによって睡眠をコントロールしている「メラトニン」に変換されます。この事からも、睡眠に必要な栄養素や、自律神経を整える働きのある栄養素は、バランスよく摂取する事が大切です。
睡眠の質を高めるために必要な栄養素
- タンパク質(アミノ酸)
- ビタミンB群
- ビタミンC
- ナイアシン
- 鉄
- カルシウム・マグネシウム
加えて、脳の働きは腸の動きとも相関していますので、もしお腹の調子が悪い方は消化管対策も同時に行って下さい。
脳と腸はお互いが自律神経で繋がっていて、お腹の調子が悪くなると脳の働きが低下し、逆に脳の働きが低下すると腸の働きが低下して便秘や下痢を引き起こします。これを、脳腸相関(のうちょうそうかん)と言います。
特に貧血がある方やPMS(月経前症候群)を抱えている方、低血糖症を抱えている方は自律神経が乱れやすく、お腹の調子が悪くなる傾向にあります。便秘や下痢などお腹の不調を抱えている方は、ストレス対策と同時にお腹の調子を整えるアプローチも同時に行いましょう。

お腹の調子を整えるアプローチとしては、主に4つのアプローチがあります。消化管の粘膜を整える「粘膜改善」と、消化を助ける「消化サポート」、それから「蠕動運動を促進するためのアプローチ」に加え、「腸内フローラを整えるアプローチ」です。
腸内環境を整えるアプローチとしては乳酸菌やビフィズス菌などの善玉菌を多く摂る事が有名ですが、実はこれだけではお腹の調子は整えられません。
まず、食べ物は私達の口でよく噛んで胃で消化され、小腸に運ばれて吸収されています。この時、胃の働きが低下している場合は十分に消化することが出来ません。十分に消化できなかった食べ物は、小腸の粘膜を傷つけてしまうことに加え、悪玉菌のエサになって悪玉菌を増殖させてしまう原因になります。
このことから、消化管対策として最も優先すべきは「消化サポート」です。消化サポートは、プロテアーゼやアミラーゼなど、タンパク質や糖質を分解する消化酵素のサプリメントなどを併用することが一般的です。
ただし、これら消化酵素のサプリメントはピンキリですので質には注意して下さい。消化酵素はタンパク質で出来ていることから、何の工夫も無くこれら酵素をカプセルに詰めたサプリメントでは、消化酵素が胃酸で分解されて効果を失ってしまいます。
このようなサプリメントをいくら摂ってもお金の無駄になりますので、サプリメントの注意して下さい。
次に、消化管の粘膜を改善させることと、蠕動運動を促進することです。私達が食べた食べ物は胃で消化されて小腸に流れた後、絨毛(じゅうもう)と呼ばれる小さな突起によって栄養を吸収しています。この絨毛の質を改善することと、腸粘膜同士の結びつきをしっかり改善させることが、栄養吸収において重要です。
この粘膜を改善させるために必要な栄養素が、「ビタミンA」「ビタミンD」「亜鉛」「グルタミン」「コンドロイチン硫酸」「グルコサミン」などです。
これらは腸粘膜を強化し、同時にグルタミンは消化管を動かすためのエネルギー源として働きます。加えて、「カルシウム・マグネシウム」を摂取する事で蠕動運動(ぜんどううんどう)を促進させましょう。
カルシウム・マグネシウムは、神経を安定させる働きのほか、筋肉の弛緩と収縮を司っています。胃や小腸などの消化管も筋肉で動いていて、弛緩と収縮をおこなう蠕動運動をすることで食べ物を大腸に送り出したり、消化吸収を行っています。
この事からも、腸粘膜を修復するための栄養素や、蠕動運動を促進するためのカルシウム・マグネシウムは積極的に摂取することが大切です。
最後に、腸内フローラの改善です。私達の消化管内では、様々な腸内細菌の助けを受けて消化吸収を行っています。

この腸内フローラには、お腹に良い働きをする有用菌・善玉菌と、お腹に悪い働きをする有害菌・悪玉菌、そしてこの善玉菌と悪玉菌のどちらか多い方に味方をする日和見菌(ひよりみきん)がいます。
これら菌は、有用菌が2、日和見菌が7、悪玉菌が1の割合で棲息していることが、最もバランスが良いと言われています。
しかし、この腸内フローラは非常に繊細で、ほんの僅かなことでバランスが崩れてしまいます。その主な原因が、「ストレス」です。

ストレスと腸内細菌には関係があり、ストレスがかかると腸内フローラが乱れることが分かっています。また、腸内フローラが整っていると、ストレスがかかったときにストレスホルモンの分泌量が抑えられることも分かっています。
こようにストレスや自律神経の乱れには腸内フローラのバランスも大きく関係していることから、腸内フローラを整える事も重要です。
腸内フローラを整えるためには、まず第一に有用菌・善玉菌のエサとなる「食物繊維」をしっかり摂取する事、そして有用菌そのものである「乳酸菌」や「酪酸菌」「納豆菌」などを補給することです。
特に食物繊維については、食べないダイエットや糖質制限を行うと不足しやすくなるため、日頃から意識して積極的に摂取する事が大切です。
また、有用菌については、ぬか漬けやヨーグルトなどの発酵食品から摂取出来ますが、それらが生きて腸まで届くとは限りません。加えて、善玉菌の中でもっとも重要な「酪酸菌」は食品から十分な量を摂取することは困難です。
このため、不足しがちな食物繊維や有用菌は、サプリメントなども活用して摂取していくことをオススメします。
これらストレス対策や消化管対策に加えて、是非とも運動も取り入れて下さい。運動することによってセロトニンの分泌量も増え、自律神経のバランスも整ってきます。

また、日中に十分な量の活動を行う事によって睡眠を司るセロトニンやメラトニンが十分に分泌されます。加えて、筋肉量を増やす事は貯蔵型の糖である「グリコーゲン」の貯蔵量を増やすことに繋がります。

この運動も糖代謝を改善させる上で重要ですので、ウォーキングなど軽い運動を毎日継続するようにしてみて下さい。
 ナンナン
ナンナン低血糖症の改善やうつ症状の改善には、ストレス対策やお腹の調子を整えることも大切なんだね💧 確かに最近は、仕事が忙しくて十分な睡眠がとれてなかったかも💧
 はる かおる
はる かおるそうだね。いくら栄養を摂っても、お腹の調子が悪くて消化吸収出来てなかったら意味が無いし、十分な睡眠がとれていない場合も、身体の修復が出来なくなっちゃうね。低血糖症やうつ症状の改善には、これらアプローチも同時に行っていく事が大切だよ。
食事だけで貧血や低血糖症は改善出来る? 食事だけで貧血や低血糖症を改善させることは不可能です。
ここまで、低血糖に対する分子栄養学的栄養アプローチをご紹介してきました。この中でも特に重要なのが貧血の改善で、低血糖症と貧血を抱えている場合はまず貧血の改善を行っていくことが重要です。
この貧血改善に必要な栄養素としては、大まかにまとめると次のようになります。
貧血改善に必要な栄養素
- タンパク質
- ビタミンB群
- ヘム鉄
- 亜鉛等のミネラル
- 食物繊維
- 酪酸菌やビフィズス菌、納豆菌など
このように見ていくと、人によっては「サプリメントなんか使わなくても食事で改善出来るのでは?」と思いますよね。タンパク質は肉や魚から摂れますし、ヘム鉄も肉や魚などの動物性食品に多く含まれています。また、亜鉛は牡蠣やウナギなどに多く含まれていますし、食物繊維は野菜などから多く摂ることが出来ます。酪酸菌やビフィズス菌、納豆菌などは、納豆や味噌などの発酵食品を食べれば何とかなりそうな気がしますよね。
しかし、これら食事だけで必要な栄養素を補給して不調を改善させることは不可能です。
理由としては主に4つあり、一つは食事で摂れる栄養素の量が少ないこと、もう一つは貧血や低血糖症などによって消化能力が低下してしまった状態では十分に消化吸収出来ないこと、もう一つはむしろサプリメントよりもコストが高くなってしまうこと、最後の一つは毎日同じ物を食べ続けることで飽きが来たり食事の楽しみが無くなってしまうことが理由です。
例えば、タンパク質やヘム鉄ビタミンB群、亜鉛を多く含む食べ物として「赤身肉」や「レバー」があります。赤身肉のヒレやランプ、モモの部位には、100gあたり20gのタンパク質と、2.5mg程度のヘム鉄が含まれています。この肉を多く食べれば、十分にタンパク質もヘム鉄も補給出来そうな気がしますよね。


しかし、肉に含まれるタンパク質は、そのすべてが得られるわけではありません。牛肉に含まれるプロテインスコアは80と低く、これは牛肉に含まれるアミノ酸のバランスがあまり良くない事を表しています。プロテインスコアとは、そのタンパク質の「良質度」のこと。この数値が高いほど、そのタンパク質の利用効率が高くなります。この利用効率に加えて、調理による損失も加わります。肉は加熱調理をして食べますので、これを加味すると100gの肉を食べてもたった8gのタンパク質しか補給出来ない計算です。
また、肉に含まれるヘム鉄は肉汁(ドリップ)と共に流れ出てしまいます。特に煮物や茹でこぼしでは多く鉄分が溶出し、30分から1時間程度煮込むだけでおよそ30%〜50%ほどの鉄分が溶出してしまいます。肉に含まれるビタミンB群も水溶性ビタミンですので、加熱調理や煮込むことで大部分が失われます。食べ物の栄養損失は、思っている以上に大きいのです。

この事を前提に、食事で必要な栄養を賄うとしましょう。体重が60kgの成人が一日に必要なタンパク質は、その体重分の60gと言われています。仮に50kgの方なら50g必要です。また、貧血の人は一日あたり45mgのヘム鉄が必要になります。
もし体重が60kgの人が肉だけでタンパク質を補給しようとすると、およそ800gもの肉を毎日食べなければなりません。ヘム鉄に至っては、赤身肉100gあたり2.5gとすると、45mg補給するためにはおよそ一日2kgも必要になります。一日に800gや2kgもの肉なんて、到底食べる事は不可能ですよね。
加えて、これら摂取した肉がすべて消化吸収出来るとは限りません。貧血や低血糖症を抱えている方は、自律神経の乱れから消化吸収能力が落ちてしまっています。そうなると、摂取出来るタンパク質量やヘム鉄量は更に低いと考えられます。消化吸収能が落ちている場合は摂取タンパク質の半分程度が消化吸収出来れば良い方で、場合によっては全く消化吸収出来ない可能性も高いです。
消化できなかったタンパク質はそのまま小腸や大腸に流れ、悪玉菌のエサとなって更に腸内環境の悪化を招きます。肉を大量に食べることは更なる腸内環境の悪化と消化吸収の低下を招くことから、むしろ体調が悪化していく原因にもなるのです。
そして、当然ながらこれら肉や食材にはお金がかかります。毎日肉を1kgも2kgも買えば、出費も相当な額になるでしょう。例えば、2023年一月の全国牛肉平均価格は100gあたり342円となっています。物価の高騰で徐々に値上がりしており、今後も値上がりが続くと思われます。この肉を毎日2kg購入するとなると、物価上昇の影響を考慮に入れなくても一日あたり6,840円の出費です。
これに家族分を加えたり、一ヶ月分まで算出すると、とてもじゃありませんが現実的ではありませんよね。購入した肉が問題なく消化吸収出来るならまだしも、消化吸収できない場合は便器にお金を棄てるようなものです。そんなことを続けるのは、よほどお金に余裕がある人でも不可能だと思います。
また、毎日毎日肉を食べ続けるのは精神的苦痛も伴います。いくらレシピや食べ方を工夫しても、毎日食べていれば当然飽きてきます。食べたくもないのに健康のために食べ続けることは、もはや苦痛でしかありません。
ですので、健康のために同じ物を毎日食べることは非推奨です。これでは人生自体がつまらなくなってしまいますし、つまらない人生は余計にストレスを増大させ、自律神経の乱れや消化能力の低下を引き起こします。そんなつまらない人生を送るよりも、必要な栄養素は都度補いながら毎日の食事を楽しむようにしましょう。
毎日の食事を楽しみながら必要な栄養素を追加する手段としては、サプリメントを取り入れるのが最も手軽で簡単です。サプリメントなら、普段の食事に加えて摂取する事で、食事では摂れないような高容量の栄養素を摂取することが出来ます。
例えば、ヘム鉄のサプリメント1カプセルあたり5mgのヘム鉄が含まれていたとしたら、2カプセル飲むだけで牛の赤身肉400g程度に相当します。一回2カプセルを三食食後に飲むだけで、牛の赤身肉では1.2kg相当です。また、タンパク質をプロテインで摂った場合は、そのプロテインの質にもよりますが1回あたり20g~30g程度のタンパク質が摂取出来ます。
これは、牛の赤身肉で換算すると300g〜400g程度になります。サプリメントの場合は普段の食事に加えて摂取しますので、摂取出来る栄養素の量はこれだけではありません。そう考えると、サプリメントを必要に応じて取り入れることがどれだけ効率が良くコストパフォーマンスが良いかが分かって頂けるでしょう。
ただし、サプリメントといってもピンからキリまであります。そこら辺で売ってるサプリメントを買ってきてただ飲めば良いというわけではありません。サプリメントの中には、胃や腸で全く溶けずに便で排泄されてしまうような粗悪品も多く流通しています。
加えて消化吸収能の問題もありますので、サプリメントやプロテインの種類も消化吸収能や状態に合わせて選んだり量を調節する事が重要です。
このような最適な栄養アプローチを行うためにも、後述するオーソモレキュラー療法の血液検査を受けてみて下さい。オーソモレキュラー療法なら、その方の消化能力や疾病の状態、体格や個人差に併せて最適な栄養アプローチを行う事が可能です。
併せて、分子栄養学実践専用サプリメントは、高容量を安全に摂取出来るよう、生体内効率も重視した設計になっています。高品質に作られたサプリメントであれば、食事をしているのとなんら変わりません。
分子栄養学的アプローチを行う際は、食事改善も大切ですが、必要な栄養素はサプリメントも取り入れながら行っていきましょう。
 ナンナン
ナンナンなるほど、サプリメントはなるべく使いたくないと思っていたけど、食事だけで必要な栄養素を摂るのはかなり難しいんだね💧
 はる かおる
はる かおるうん、食事だけで必要な栄養素を補うのは至難の業だね。むしろ体調を悪くする原因にもなるから、質の良いサプリメントを自分の状態に合わせて適切に使う方が良いよ。質の良いサプリメントなら、食事から摂る栄養素とほぼ同じに作られているから、食事するのと変わらないで栄養を摂ることが出来るね。
 ナンナン
ナンナンそうなんだ❗サプリメントも、飲みすぎると体に悪いってイメージだったけど、質の良いサプリメントなら大丈夫なんだね❗
低血糖症の原因は人によってさまざま。ご自身の状態を知るためにも、まずはオーソモレキュラー療法の血液検査を受けましょう。
最後に、ご自身に合った栄養摂取の重要性についてです。いくら食事を改善しても、いくら質の良いサプリメントだとしても、どれをどのくらい摂れば良いのかが分からなければ、適切な栄養アプローチは出来ません。
特に疾病を抱えている方は、病態の状態に大きな差があるため、人それぞれ必要量が違います。栄養補給を行う際は、このような個人差による必要量を考慮することが重要です。

例えば、貧血の度合いにおいても必要な鉄分補給量は変わってきますし、消化吸収の能力によってもタンパク質やプロテインの摂取量が変わってきます。
また、低血糖症は、上述した原因以外にも様々な原因が関係しており、胃腸機能の低下や婦人科疾患、溶血性貧血、甲状腺機能障害や副腎疲労、ピロリ菌の感染など様々な疾病や栄養不足など様々な原因が関係しています。人によってはこれら複数の原因が複雑に絡み合っていることも多く、検査もなしに適切な栄養アプローチを行うのは困難です。
低血糖症と関連のある疾病
- 糖尿病
- 副腎疲労・慢性疲労症候群
- 副腎不全
- 脂肪肝など肝機能障害
- 甲状腺機能障害
- ピロリ菌感染、胃腸障害
- SIBO
- リーキーガット症候群
- 腸カンジダ症
- 口腔内環境の悪化
- 更年期障害、自律神経失調症
- 肥満、痩せすぎ
低血糖症になりやすい人の特徴
- 妊娠、出産した方
- 閉経前の方
- 初潮を迎えた成長期の方
- 痩せ過ぎ、太り過ぎの方
- ダイエット、または食事制限をしている方
- 鉄分の補給を積極的に行っていない方
- 貧血と診断されたことがある方
- ストレスが多い方
- お酒を飲んでいる方
- めまい、ダルさ、疲れやすいなどの体調不良を抱えている方
- 忙しすぎて食事があまり摂れていない方
- 甲状腺機能障害など疾病を抱えている方
- 便秘、下痢をしやすいなどお腹の調子が悪い方
- 日頃から運動不足を感じている方
- アトピーやアレルギーなどを抱えている方
例えば、「甲状腺機能低下症」と「インスリン抵抗性」「副腎疲労」「アレルギー」が組み合わさって低血糖症になっている方と、「糖質の摂りすぎや摂らなさすぎ」や「貧血」によって低血糖が起きている方とのアプローチは全く違います。また、この記事で紹介した原因以外にも、「すい臓に問題が無いか」や「遺伝的な問題」があるかなどの問題も関係してきます。
このように低血糖症には様々な原因があり、個人個人バラバラに組み合わさって引き起こされています。同じ低血糖症に見えても対処法は全く異なりますので、これら原因となる要因を検査で洗い出し、その人に合ったアプローチを行っていく事が何よりも重要です。
その為には、栄養状態や疾病の状態を知ることが出来る「オーソモレキュラー療法」の血液検査を受けてみましょう。
オーソモレキュラー療法では、69項目にも及ぶ血液検査項目に加え、低血糖症の状態や甲状腺の検査、副腎疲労や酸貧血の状態、短鎖脂肪酸検査やリーキーガット症候群検査などを必要に応じて組み合わせて行う事が出来ます。
これら複数の検査を組み合わせることによって、より詳しく状態を知ることができ、あなたの低血糖症や貧血の根本原因がどこから来ているのかが分かります。また、検査結果はレポートにまとめられ、どんな栄養素をどれくらい摂ったら良いかの詳しいアドバイスも受けられます。




このような情報を元に、あなたに合わせたアプローチを行っていきましょう。根本原因からきちんと対処していくことが出来れば、低血糖症やうつ症状などの不調も改善出来る可能性があります。同じように見える低血糖症やうつ症状でも人によって全くアプローチが違いますので、ご自身に必要なアプローチについては、是非オーソモレキュラー療法の検査を受けてみて下さい。
オーソモレキュラー療法の詳細については、下記ページからご覧頂けます。
また、検査をご希望の方は、上記リンクに記載されている「オーソモレキュラー療法申し込みフォーム」からご相談下さい。検査に必要な手続きなどをご案内致します。
分子栄養学の実践は必ず分子栄養学実践専用サプリメントをご使用下さい!
オーソモレキュラー療法では、血液検査や各種検査の結果に応じて分子栄養学実践専用に設計されたサプリメントで栄養アプローチをしていきます。
分子栄養学実践専用サプリメントとは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。また、原材料には天然由来の生体内物質が使用されていたり、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
そのため、分子栄養学実践専用サプリメントは、市販されているサプリメントや海外サプリメントと比べて非常に高価となっています。
しかし中には、「市販されているサプリメントや海外サプリメントを利用して実践したい」と思っている方も多いかもしれません。市販されているサプリメントや海外サプリメントは、分子栄養学実践専用サプリメントと比べて非常に安価です。
ですが、市販されているサプリメント海外サプリメントなどで販売されているサプリメントで分子栄養学を実践をするのはオススメしません。
市販されているサプリメントや海外サプリメントでは、そもそも消化吸収能が低下した方や病態を抱えた方が摂取するようには設計されておらず、胃や腸でも全く溶けない粗悪品も流通しています。

また、原材料に人工的に加工されたものや合成されたもの、天然界には存在しない化学構造のものなどが使われていることもあり、これらを大量に摂取することはむしろ生体内の分子を乱してしまうことにも繋がります。
加えて、栄養素が酸化・劣化して効力を失っているものや、そもそも有効成分自体が殆ど含まれていないものなどもあります。このことから、市販されているサプリメントや海外サプリメントを使って分子栄養学を実践することはオススメしていません。
分子栄養学を実践する際は、このようなサプリメントの善し悪しを学ぶことも非常に重要です。分子栄養学実践専用サプリメントと海外サプリメントなど一般的なサプリメントの違いについては、下記の記事を参考にして下さい。

そして、分子栄養学・オーソモレキュラー療法を実践する際は必ず「分子栄養学実践専用サプリメント」を使用しましょう。
サプリメントは、きちんと消化吸収・利用されて初めて意味があります。分子栄養学実践専用サプリメントでは、その人それぞれの体質に合わせてアプローチが出来るよう、消化吸収能が考慮された設計や製造が行われていることが特徴です。
また、分子栄養学では一般的な量よりも遙かに多くの栄養素を摂取します。この時、栄養素同士が反応して効力を失ってしまったら意味がありません。分子栄養学実践専用サプリメントでは、成分同士が反応して効力を失わないよう、反応抑制のためのコーティングが行われていたりなど、非常に高品質なサプリメントとなっています。
このことから、分子栄養学を実践する際は、必ず分子栄養学実践専用サプリメントを用いるようにして下さい。
 ナンナン
ナンナンサプリメントは何を選んでもいいわけじゃないのか❗
 はる かおる
はる かおるそうだよ、サプリメントは同じように見えてもその中身や設計や全く異なっているんだ。質の悪いサプリメントを使うと逆効果になるから、分子栄養学を実践する際は必ず分子栄養学実践専用に作られた作られたサプリメントでしっかりアプローチしてね
低血糖症とうつ病の関係。低血糖症があるとうつ病になりやすくなる? 低血糖症とうつ病の関係と、低血糖症に対する分子栄養学的アプローチを解説。まとめ

以上が、低血糖症とうつ病の関係と、低血糖症とうつ症状に対する分子栄養学的アプローチの解説でした。
低血糖症は自律神経の乱れからうつ症状を引き起こしやすい病気です。加えて低血糖症の根本原因には貧血も関係している事が多く、この貧血もうつ症状や低血糖症を引き起こす原因となることがあります。
しかも、貧血については重度の貧血にならないと貧血だと診断されない事が多く、「隠れ貧血」に陥っている方も多くいます。加えて、低血糖症にも「隠れ低血糖症」に陥っている方がおり、貧血とも低血糖症とも診断されない場合は、精神疾患として扱われたり間違われたりしてしまう場合も多いです。
精神疾患として扱われた場合は、もちろん精神薬を処方されます。しかし、元々は精神疾患ではないので精神薬が効くことはありません。むしろ、精神薬を服用することで依存症になったり副作用の問題が発生したりして更なる体調悪化を招きます。このような問題もあることから、貧血や低血糖症の治療に対して、病院での保険診療は殆ど役に立ちません。
人の身体には、元々糖質などの栄養素や血糖値を上手く利用したりコントロールしたりする機能が備わっています。低血糖症は、この機能が正常に働けなくなってしまったことが一番の問題です。この機能を元に戻すことが出来れば、機能性低血糖症や無反応性低血糖症も改善出来る可能性が高いです。
是非、このあたりの原因をしっかり調べて適切なアプローチを行っていきましょう。今回ご紹介した原因や対策、検査方法は根本原因から低血糖症を解決する際の大きな手助けになるはずです。
糖質の摂取量だけで血糖値をコントロールしようとせず、低血糖症が引き起こされている根本の原因からアプローチしていくようにしてください。
 ナンナン
ナンナン低血糖症の改善方法は人それぞれ違うんだね❗
分かった、オーソモレキュラー療法を受けてみるよ❗
 はる かおる
はる かおるうん、是非受けてみて❗
オーソモレキュラー療法を行っている方には、無料で栄養カウンセリングも行っているよ❗利用してみてね❗